Заболевания поджелудочной железы статьи
Содержание:
- Острый панкреатит
- Хронический панкреатит
- Панкреонекроз
- Рак поджелудочной железы
- Киста поджелудочной железы
- Сахарный диабет
Поджелудочная железа находится в числе важнейших секреторных органов человеческого организма и играет значимую роль в обменных и пищеварительных процессах. Самые распространенные заболевания, связанные с этим органом – панкреатит, панкреонекроз, рак, киста и диабет. О симптомах и методах диагностики всех основных болезней поджелудочной железы вы узнаете далее.
Острый панкреатит
Воспалительное поражение поджелудочной железы, принимающее острую форму, называется острым панкреатитом.
Причины
Около 70% случаев острого панкреатита связано с увлечением спиртными напитками и алкогольным отравлением.
Другие причины, вызывающие развитие болезни:
Неправильное питание (жирная пища, переедание);
Желчнокаменная болезнь;
Наследственность;
Повреждение поджелудочной железы (операция, несчастный случай);
Прием медикаментов в токсических дозах;
Эндокринные заболевания;
Инфекции (вирус гепатита, микоплазмоз).
Симптомы
Основной симптом, указывающий на острый панкреатит – «сверлящая» боль. Она начинается в подложечной зоне, подреберьях (правом и левом), способна принимать опоясывающий характер, захватывать спину, нижние и боковые участки живота.
Есть и другие проявления:
Частая рвота, вызывающая обезвоживание организма;
Сухость во рту, отрыжка;
Повышение температуры тела (может достигать 40 °C);
Учащенное сердцебиение;
Падение артериального давления;
Вздутие и болезненность живота;
Резкая потеря веса;
Диарея.
Методы диагностики
Обнаружение острого панкреатита – сложная задача, особенно если болезнь пребывает в начальной стадии.
Диагностический комплекс состоит из следующих исследований и анализов:
Общий анализ крови. Позволяет найти признаки воспалительного процесса (к примеру, рост числа лейкоцитов);
Биохимический анализ крови. Устанавливает чрезмерную концентрацию фермента амилазы (указывает на развитие болезни);
УЗИ брюшной полости. Обнаруживает изменения поджелудочной железы и близлежащих органов. Если причиной заболевания стали камни в желчном пузыре, ультразвук помогает определить их местоположение;
Анализ мочи. Выявляет амилазу в моче, подтверждая наличие панкреатита у больного;
ЭГДС. Оценивает степень вовлеченности желудка в воспалительный процесс.
Узнайте больше: Панкреатит – причины, симптомы, диета, а также современные и народные способы лечения
Хронический панкреатит
Развитие хронического панкреатита происходит в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40, однако в последние годы наблюдается рост случаев хронического панкреатита у женщин и у лиц более молодого возраста.
Причины
Самые распространенные причины – наличие у больного желчнокаменной болезни и избыточное употребление спиртных напитков.
Симптомы
Боль при хроническом панкреатите обладает режущим характером, пациент ощущает постоянное сдавливание в пораженной зоне. Интенсивность боли нарастает, если больной не придерживается диеты, употребляет в пищу жирные продукты и газированные напитки, пьет алкоголь.
Другие симптомы хронического панкреатита – отрыжка, рвота, вздутие живота, нарушения стула (густые, обильные испражнения), отсутствие аппетита. Также характерна потеря веса, несмотря на сохранение привычного режима питания.
Методы диагностики
В рамках диагностики хронического панкреатита больному могут назначаться следующие исследования и анализы:
Анализ крови. При обострении хронического панкреатита наблюдается повышенная концентрация в крови лейкоцитов, увеличивается скорость оседания эритроцитов, растет показатель амилазы (выявляется и в моче);
УЗИ. Оценивается увеличение железы (полное или частичное), соответствие размеров головки, хвоста и тела норме, ровность контуров;
КТ. Томография устанавливает очаги болезни и присутствие в протоках камней.
Панкреонекроз
Приблизительно у 20% больных острым панкреатитом наблюдается тяжелое течение заболевания, на фоне которого происходят изменения паренхимы поджелудочной железы, имеющие дегенеративно-деструктивный характер. Панкреонекроз чаще встречается в молодом возрасте, наиболее подвержены ему женщины.
Причины
Панкреонекроз может развиваться в связи со следующими причинами:
Холелитиаз, холецистит;
Неправильное питание (обилие углеводов и жиров, переедание);
Осложнения после хирургического вмешательства;
Злоупотребление алкоголем, разрушающим ткань поджелудочной железы;
Ряд инфекционных заболеваний (мононуклеоз, паротит).
Приблизительно у 10% пациентов установить причину панкреонекроза не удается.
Симптомы
Для заболевания характерно стремительное развитие и быстрое нарастание симптомов:
Резкая боль, концентрирующаяся в верхней зоне живота и обладающая опоясывающим характером. Болезненность при пальпации пораженного участка;
Многократная рвота, приступы тошноты, постоянная сухость во рту;
Образование на брюшной стенке пятен цианоза, гиперемированные кожные покровы лица;
Приступы тахикардии, сохранение одышки даже в состоянии покоя;
Больной ощущает постоянное беспокойство и напряжение, страдает хронической слабостью.
Методы диагностики
Для диагностики панкреонекроза используются такие же исследования и анализы, как и при панкреатите.
Рак поджелудочной железы
Редкое заболевание, характеризующееся образованием в тканях поджелудочной железы злокачественных клеток – рак.
Причины
Факторы, способствующие возникновению рака поджелудочной железы, могут быть следующими:
Сигареты. Угроза развития заболевания для курящих людей выше примерно в два раза. Фактор характеризуется обратимостью, своевременный отказ от сигарет уменьшает опасность появления рака;
Возраст. В группе риска находятся люди, перешагнувшие порог 60 лет;
Пол. Предрасположенность к раку поджелудочной железы у мужчин выше, чем у женщин. Некоторые врачи объясняют это меньшим процентом курящих среди женщин, однако гипотеза не получила доказательств;
Ожирение. Лишний вес благоприятствует развитию злокачественного образования поджелудочной железы;
Хронические заболевания. Среди них наибольшую угрозу представляют панкреатит и сахарный диабет;
Нездоровое питание. Угроза рака повышается, если в рационе человека присутствует избыточное количество животных жиров и простых углеводов;
Генетический фактор. Наличие в родословной случаев рака поджелудочной железы должно быть причиной более внимательного отношению к своему здоровью.
Симптомы
Среди основных проявлений, с помощью которых даёт о себе знать рак поджелудочной железы, встречаются следующие:
Болевые ощущения, концентрирующиеся в верхней зоне живота и отдающие в спину. Боль имеет острый, опоясывающий характер;
Снижение массы тела. Вес уменьшается, несмотря на сохранение пищевых привычек;
Сухость во рту, сильная жажда;
Рвота, обусловленная сдавливающим действием опухолевого образования;
Желтуха. Возможно пожелтение кожного покрова и слизистых оболочек. Симптом связан с нарушением оттока желчи, иногда желтуха сопровождается кожным зудом;
Ощущение тяжести в зоне правого подреберья. Симптом связан со сдавливанием селезеночной вены;
Нарушения стула. Нехватка ферментов и плохая всасываемость жиров приводят к жидкому жирному стулу, характеризующемуся резким запахом.
Узнайте больше: Рак поджелудочной железы – причины, симптомы и методы лечения
Методы диагностики
После физического осмотра пациента врач может назначить следующие анализы и обследования:
УЗИ. Ультразвуковое исследование брюшной полости показано при возникновении желтухи и болей в верхней зоне живота. УЗИ позволяет обнаружить опухолевое образование;
КТ. Компьютерная томография выявляет даже опухоли микроскопических размеров, остающиеся незамеченными при проведении ультразвукового обследования;
Биопсия. Участок опухоли берется для анализа, результаты которого подтверждают доброкачественный или злокачественный характер новообразования;
Анализ крови. Проведение исследования необходимо для оценки уровня концентрации в организме антигена CA19-9;
Для точного определения стадии, на которой находится рак поджелудочной железы, назначаются дополнительные исследования – рентгенография грудной клетки, УЗИ печени и другие.
Киста поджелудочной железы
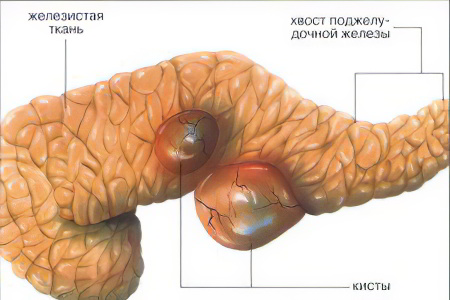
Пузырек с жидкостью, локализующийся в паренхиме поджелудочной железы или близлежащих тканях, называется кистой.
Причины
Киста поджелудочной железы может быть приобретенной или врожденной. Врожденные образования связаны с патологиями развития тканей.
Приобретенные кисты появляются ввиду следующих причин:
Повреждение поджелудочной железы (хирургическое вмешательство, несчастный случай);
Хронический или острый панкреатит;
Доброкачественная опухоль;
Злокачественная опухоль;
Паразитарная инфекция;
Избыточная концентрация холестерина в крови.
Факторы, благоприятствующие образованию кист – переедание, большое количество жирной пищи, чрезмерное употребление алкоголя, хронические стрессы.
Симптомы
Симптомы кисты поджелудочной железы непосредственно связаны с локализацией и размерами полости. Признаки болезни могут отсутствовать, если размер образования не превышает 2 см.
Капсулы большего размера заявляют о себе следующими проявлениями:
Болезненные ощущения, возникающие в зоне левого или правого подреберья. Боль способна распространяться в область пупка и иррадиировать под лопатку. В ряде случаев боль принимает опоясывающий характер. Интенсивность определяется началом осложнений;
Уплотнение, образовывающееся в зоне брюшной полости, которое легко обнаруживается при пальпации. Припухлость постепенно увеличивается в размерах;
Желтуха, становящаяся результатом сдавливания близлежащих органов и ухудшения оттока желчи;
Расстройство пищеварения, возникновение тошноты и рвоты, чередование запоров и поносов;
Изменение цвета мочи и каловых масс;
Быстрая потеря веса, связанная с нарушением функционирования кишечника;
Постоянное ощущение слабости и недомогания.
Если к кисте присоединяется инфекция, среди симптомов отмечаются повышение температуры тела, озноб, головные и мышечные боли.
Методы диагностики
Диагностика кисты поджелудочной железы начинается с пальпации, в результате которой обнаруживается выпуклость, находящаяся в верхней зоне живота.
Также используются следующие диагностические инструменты:
УЗИ. Исследование выявляет наличие новообразования с пониженной эхогенностью, характеризующееся ровностью контуров и округлостью форм;
Эндоскопический ультразвук. Диагностирует кисту и устанавливает её характер, от которого зависит лечение;
Рентгенограмма с применением контрастных веществ. Определяет смещение желудка, произошедшее под воздействием кисты;
КТ. Дифференцирует ложную и истинную кисты.
Сахарный диабет
Развитие сахарного диабета у пациента обусловлено нарушением производства инсулина поджелудочной железой и скоплением в крови сахара.
Причины
Генетическая предрасположенность считается основным фактором, обуславливающим развитие диабета у человека.
Также возможны следующие причины:
Ожирение. Лица, имеющие генетическую предрасположенность к диабету, в первую очередь должны держать под контролем вес;
Болезни и повреждения поджелудочной железы;
Эмоциональное перенапряжение, состояние хронического стресса;
Вирусные инфекции (грипп, краснуха);
Возраст. Наиболее подвержены заболеванию лица пожилого возраста.
Симптомы
Сахарный диабет может информировать о себе следующими проявлениями:
Учащенное мочеиспускание;
Постоянное ощущение голода;
Резкое похудение (если его нельзя объяснить ограничениями в пище);
Повышенная сухость кожных покровов, кожный зуд;
Онемение в области ног и рук;
Рвота, тошнота;
Болевые ощущения в зоне живота;
Ухудшение зрения;
Подверженность инфекциям, плохое заживание ран.
Диагностика
Для диагностики сахарного диабета врач проводит тест на сахар, исследование крови на показатель глюкозы, анализ мочи. При необходимости подключаются другие методы диагностики.
Болезни поджелудочной железы представляют угрозу для жизни и здоровья пациента, чреваты опасными осложнениями. При обнаружении любых из вышеперечисленных симптомов обязательно следует посетить врача.
Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности “Гастроэнтерология” – учебно-научный медицинский центр.
Наши авторы
Источник
Панкреатитом наш организм платит нам за вредные привычки и неправильный образ жизни. Под действием алкоголя, табачного дыма, лекарств, нерациональной диеты болезнь может развиться у любого. О ее существовании нужно помнить, ее нужно уметь опознать, а лучше – предупредить.
Что такое панкреатит
Панкреатитами называют воспалительные заболевания поджелудочной железы. Различают острый и хронический панкреатит. Острое воспаление развивается внезапно и при адекватном лечении исчезает. Хронический панкреатит – это длительно текущее воспаление поджелудочной железы, которое может периодически обостряться. Обе формы заболевания способны привести к тяжелым осложнениям.
Статистика
Это довольно распространенная проблема. Согласно отечественным клиническим рекомендациям, в России хронической формой заболевания страдают 27-50 человек из 100 000, а острой – 32-389 человек на 1 миллион.
Острым и хроническим панкреатитом могут болеть люди любого возраста и пола, но обе формы чаще регистрируются у мужчин. Большинство пациентов на момент постановки диагноза имеют возраст 30-40 лет. Считается, что предрасположенность к заболеванию передается по наследству.
Что происходит в поджелудочной железе
Поджелудочная железа состоит из двух абсолютно разных по строению и функциям частей: экзокринной, клетки которой вырабатывают пищеварительные ферменты и эндокринной, клетки которой вырабатывают гормоны (инсулин, глюкагон и другие). В здоровом органе пищеварительные ферменты по выводящему протоку поступают в двенадцатиперстную кишку и там становятся активными. Но при воспалении поджелудочной железы они активируются в самом органе и повреждают его.
- Болезни поджелудочной железы
Медицинские услуги
- Консультация гастроэнтеролога
- Лечение панкреатита
Диагностические исследования
- УЗИ органов брюшной полости
- Магнитно-резонансная холецисто-холангио-панкреатография (МРХПГ)
Симптомы панкреатита
Клиника панкреатита имеет характерные особенности, позволяющие предположить заболевание даже без специальных методов диагностики.
Симптомы острого панкреатита
Острый панкреатит возникает внезапно, чаще после приема алкоголя или приступа печеночной колики. Желчные камни могут закупоривать проток поджелудочной железы, нарушать отток ее секрета, что приводит к сильному воспалению. Состояние сопровождается выраженной интоксикацией и следующими симптомами:
- Тошнота, рвота «фонтаном». Рвота повторная, мучительная, не приносит облегчения.
- Боль в верхней части живота, которая может быть очень интенсивной. Она имеет опоясывающий характер, отдает в спину или грудную клетку, усиливается в положении лежа. Прием пищи, особенно жирной, усиливает болевые ощущения.
- Напряжение мышц живота.
- Повышение температуры тела. Обычно это происходит при развитии осложнений.
- Учащенное сердцебиение, снижение артериального давления.
Подозрение на острый панкреатит у взрослых требует обязательной госпитализации для подтверждения диагноза и своевременного лечения.

Симптомы хронического панкреатита
При хроническом панкреатите симптомы гораздо менее выражены, чем при остром. Поэтому люди далеко не сразу обращаются к врачу с жалобами. В среднем от момента появления первых симптомов до поставленного диагноза проходит 81 (!) месяц.
- Панкреатит: причины и проявления
Симптомы, которые должны насторожить:
- Снижение массы тела.
- Боль в верхней части живота, которая может беспокоить как постоянно, так и приступами. Усиливается после приема жирной или острой пищи.
- Жидкий, маслянистый стул со зловонным запахом.
- Нарушения пищеварения в виде вздутия живота, метеоризма, урчания в животе.
Обострение хронического панкреатита также может сопровождаться тошнотой, рвотой, усилением болей в животе с иррадиацией в спину. Боли при хроническом панкреатите могут наблюдаться после приема пищи или не зависеть от этого фактора. Как правило, неприятные ощущения длятся несколько часов.
Диарея при панкреатите часто является единственными симптомом. Из-за нарушения переваривания жиров каловые массы могут иметь характерный жирный блеск. Причины этого явления в недостаточности функции поджелудочной железы, которая вырабатывает недостаточно ферментов.
Нарушение пищеварения приводит к дефициту питательных веществ и микроэлементов, в результате чего человек может сильно потерять в весе.
Осложнения панкреатита
Осложнения острого панкреатита:
- сахарный диабет;
- воспаление брюшной полости или перитонит;
- псевдокисты и кисты поджелудочной железы;
- почечная недостаточность;
- гипоксия, дыхательная недостаточность.
Осложнения хронического панкреатита:
- истощение, похудание, дефицит массы тела;
- сахарный диабет;
- хронический болевой синдром;
- нарушение оттока желчи и сока поджелудочной железы;
- дефицит витаминов и минералов;
- функциональная недостаточность поджелудочной железы;
- скопление жидкости в брюшной полости;
- рак поджелудочной железы.
Перечисленные последствия панкреатита могут представлять опасность для здоровья и жизни. Смерть от панкреатита, особенно острого, не редкость в медицинской практике. Осложнения острой формы заболевания делают патологию одной из самых летальных среди заболеваний пищеварительной системы.
Причины панкреатита
Причина около 70% случаев острого панкреатита – желчнокаменная болезнь. Также он нередко встречается у людей, злоупотребляющих алкоголем. Острое воспаление поджелудочной может развиться после оперативных вмешательств в брюшной полости и травм живота, при приеме некоторых лекарств. Редко – как результат инфекционных болезней, врожденных аномалий, повышенного содержания кальция в крови любого происхождения.
Алкоголь является причиной 55% случаев острого панкреатита и 60-70% хронического панкреатита.
Питание – важный фактор развития панкреатита. Диета с преобладанием жирной и жареной мясной пищи негативно сказывается на здоровье поджелудочной железы.

Выделяют следующие виды хронического панкреатита в зависимости от этиологии по классификации TIGAR-O:
- токсический (в результате воздействия алкоголя, табакокурения, гиперкальциемии, лекарств и различных токсинов);
- идиопатический (без очевидной причины, на него приходится 20-30% случаев);
- наследственный;
- аутоиммунный;
- обструктивный (в связи с нарушением оттока секрета).
Диагностика панкреатита
Диагностика острого панкреатита.
Диагностикой и лечением острого панкреатита должен заниматься хирург. На основании характерных жалоб, лабораторных и инструментальных исследований он дифференцирует острый панкреатит от других заболеваний, дающих острую боль в животе.
- Панкреатит: диагностика и лечение
Лабораторная диагностика
- развернутый клинический анализ крови;
- биохимический анализ крови;
- бактериологическое исследование экссудата брюшной полости (делается при операции).
Инструментальная диагностика
- ультразвуковое исследование (УЗИ) органов брюшной полости;
- другие методы визуализации (магнитно-резонансная томография, компьютерная томография, обзорная рентгенография) по показаниям.
Диагностика хронического панкреатита.
Хронический панкреатит выявить сложнее, чем острый. Врач расспрашивает пациента о типе и динамике боли в животе, узнает о вредных привычках, характере питания и стула. Специалист придает значение потере массы тела и другим признакам того, что организм не получает достаточного количества питательных веществ.
Безболевой панкреатит встречается в 10-20% случаев (Warshaw AL et al., 1998)
Лабораторная диагностика:
- Непрямые функциональные пробы поджелудочной железы.
- Определение содержания жира в кале.
- Определение активности эластазы-1 в кале.
- Дыхательный тест с употреблением смеси, меченной изотопами.
- Определение гликозилированного гемоглобина в крови для скрининга нарушения эндокринной функции железы.
- Анализ крови. При панкреатите может обнаруживаться увеличение уровня ферментов поджелудочной железы в крови. Воспалительные изменения и их выраженность соответствуют тяжести заболевания. Используется определение амилазы и, реже, липазы. Определяют концентрацию электролитов крови.
Инструментальная диагностика:
- ультразвуковое исследование (УЗИ);
- мультиспиральная компьютерная томография (МСКТ);
- эндоскопическое ультразвуковое исследование (ЭУЗИ);
- магнитно-резонансная панкреатикохолангиография (МРПХГ);
- ретроградная эндоскопическая холангиопанкреатография (ЭРХПГ).
Для диагностики хронического панкреатита разработаны функциональные тесты, которые с одной стороны являются очень чувствительными, но с другой – дорогие и достаточно инвазивные, то есть предполагают значительное вмешательство в деятельность организма. Поэтому их применяют в случаях, когда других данных недостаточно. К этой группе относится два метода:
- Сбор и анализ сока поджелудочного железы в специальную канюлю, которую вводят в проток во время ЭРХПГ.
- Сбор и анализ содержимого двенадцатиперстной кишки. Для этого пациенту вводят специальный зонд, способный разделять желудочное и кишечное содержимое. На протяжении около 2-х часов врач с определенной периодичности отсасывает содержимое кишечника и формируют пробу. Для того стимулировать выработку сока поджелудочной пациенту вводят гормональные препараты или проводят исследование после стандартного завтрака (тест Лунда).
Лечение панкреатита
Что делать, если вам поставили диагноз «панкреатит»? Лечение этого заболевания проводится комплексно. Большое значение имеет соблюдение диеты, отказ от вредных привычек, здоровый образ жизни. Диета при панкреатите является отдельным и важным методом лечения. Так как алкоголизм является одной из самых частых причин панкреатита, пациент может пройти курс лечения зависимости от спиртного.
Лечение острого панкреатита
Как лечить острый панкреатит? Острое воспаление поджелудочной железы может потребовать многоэтапного лечения с применением хирургических и консервативных методов. На начальных стадиях пациенту назначается полный голод для исключения нагрузки на больной орган. Для поддержания энергетического баланса питательные вещества вводят через зонд.
Важно установить причины, вызвавшие острый панкреатит.
Хирургическое лечение. Лечение осложненных форм заболевания может потребовать экстренного вмешательства на органах брюшной полости. Травмы поджелудочной железы и осложнения острого панкреатита могут потребовать удаления органа. При наличии причин, затрудняющих отток секрета поджелудочной железы, проводятся эндоскопические операции: удаляют камни из выводящих протоков поджелудочной железы, устанавливают расширяющие просвет протока конструкции, проводят растяжение стенок специальными баллонами.
Выраженная боль снимается с помощью анальгетиков, иногда могут потребоваться опиоидные препараты из-за высокой интенсивности боли.
Также, согласно российским рекомендациям, применяются следующие препараты и методы лечения:
- холод на живот;
- откачивание желудочного содержимого;
- интенсивная дезинтоксикационная терапия;
- антациды в виде растворов (Н-2 блокаторы или ингибиторы протонной помпы);
- противовоспалительные лекарства;
- спазмолитики;
- антибактериальные средства (при присоединении инфекции).
Лечение хронического панкреатита направлено на:
- избавление от привычек, которые могут провоцировать заболевание (алкоголизм, нездоровое питание);
- обеспечений условий для восстановления поджелудочной (диета);
- контролирование боли;
- восстановление полноценного переваривания пищи (прием ферментативных препаратов);
- восстановление гормонального баланса (прием гормональных препаратов).

Лечение хронического панкреатита начинают с назначения ферментных препаратов при каждом приеме пищи. Результатом терапии становится нормализация пищеварения, снижение воспалительных явлений в поджелудочной железе, улучшение самочувствия пациента. Если заболевание находится в фазе обострения, может потребоваться госпитализация. Проводится дезинтоксикационная, противовоспалительная терапия. Лечение хронического панкреатита немыслимо без строгой диеты. Без этой меры все попытки вылечить пациента сводятся к нулю. Запрещается употребление алкоголя, исключается жирное, соленое, пряное и острое, рекомендован отказ от курения.
Хирургическое вмешательство при хроническом панкреатите необходимо очень редко. Его проводят только если операция – единственный действенный способ лечения. Необходимость может возникнуть при:
- выявлении псевдоцист поджелудочной железы;
- абсцессе (полость, заполненная гнойным содержимым);
- фистуле;
- асците (накоплении жидкости в брюшной полости);
- сужении или закупорке выводящего протока.
Отказ от алкоголя и курения облегчает симптомы болезни вплоть до полного исчезновения боли.
Лекарства, облегчающие боль при панкреатите:
- нестероидные противовоспалительные средства (парацетамол);
- антидепрессанты;
- прегабалин (препарат для лечения нейропатической боли);
- ферменты;
- антиоксиданты.
Диета при панкреатите
Диета при панкреатите является серьезным методом улучшить самочувствие пациента. Правильное лечебное питание позволяет лучше контролировать заболевание, замедлить его прогрессирование, снизить потребность в лекарственной терапии. Питание при панкреатите должно быть сбалансированное, богатое витаминами и минералами, с низким содержанием жира (не более 10 граммов на основной прием пищи). Пищу нужно принимать небольшими порциями, но часто.

Острый панкреатит требует небольшого периода абсолютной диеты. Любая пища может спровоцировать осложнения. В тяжелых случаях пациент нуждается в специальном зонде, который имеет вид длинной тонкой трубки и устанавливается в двенадцатиперстную кишку через нос и пищевод. Голодание под контролем врача может быть полезно и при обострении хронического панкреатита.
Что можно есть при панкреатите:
- диетические сорта мяса (куриные грудки, рыба, телятина, крольчатина), не содержащие много жира;
- фрукты;
- овощи;
- соки;
- жидкость, за исключением кофеин-содержащих напитков.
Способы приготовления пищи — варка в кипящей воде и на пару.
Профилактика панкреатита
Можно ли предупредить панкреатит? Причины возникновения, известные нам, позволяют проводить эффективную профилактику заболевания.
Профилактика панкреатита включает в себя отказ от вредных привычек. Алкоголь, курение, неправильное питание, ожирение рано или поздно могут вызвать заболевание. Кроме того, таким способом можно предупредить и желчнокаменную болезнь, которая является самой частой причиной острого панкреатита. Алкогольный панкреатит можно предотвратить, если отказаться от зависимости и обратится за помощью. Почти ¾ больных злоупотребляют спиртными напитками.
Здоровое и сбалансированное питание является хорошим методом профилактики панкреатита. Любители жирного и жареного страдают этой патологией намного чаще.
Так как желчнокаменная болезнь является самой частой причиной острого панкреатита, предупредить заболевание можно, удалив желчный пузырь. В противном случае риск панкреатита будет только увеличиваться со временем.
Источник
