Заболевание эндокринной части поджелудочной железы

БОЛЕЗНИ ЭНДОКРИННОЙ СИСТЕМЫ
Структура эндокринной системы включает три основных компонента:
1) центральные регуляторные образования (гипоталамус, эпифиз, гипофиз),
2) периферические эндокринные железы (щитовидная, околощитовидные, островки Лангерганса поджелудочной железы, надпочечники, гонады, плацента),
3) одиночные гормонпродуцирующие клетки (диффузная эндокринная система). Среди последних наиболее распространены апудоциты.
Заболевания эндокринной системы клинически проявляются снижением или повышением продукции соответствующих гормонов.
Болезни эндокринной части поджелудочной железы.
Эндокринная часть поджелудочной железы представлена островками Лангерганса, основную площадь в которых занимают β-клетки, продуцирующие инсулин.
Сахарный диабет – это клинический синдром или гетерогенное заболевание, характеризующееся абсолютной или относительной инсули-новой недостаточностью с нарушением углеводного обмена и последующим поражением всех функциональных систем организма.
Первым и ведущим симптомом сахарного диабета является гипергликемия: более 10 ммоль/л в произвольное время или двукратно более 6,7 ммоль/л натощак.
Классификация сахарного диабета. Выделяют:
1) сахарный диабет I типа (инсулинзависимый),
2) сахарный диабет II типа (инсулиннезависимый),
3) вторичный сахарный диабет (панкреатит, синдром Кушинга, беременность).
Сахарный диабет I типа характеризуется деструкцией β-клеток, может быть аутоиммунным и идиопатическим. Сахарный диабет II типа связывают с преимущественной резистентностью к инсулину. Специфические типы сахарного диабета — это гетерогенная группа патологических процессов. Гестационный сахарный диабет связан с развивающейся во время беременности инсулинорезистентностью.
Первичный сахарный диабет — это группа самостоятельных заболеваний (нозологических форм). В нее входят сахарный диабет I и II типа. Вторичный сахарный диабет — служит проявлением и/или осложнением других болезней (панкреатита, синдрома Кушинга и др.).
Этиологическими факторами сахарного диабета типа являются генетическая предрасположенность, вирусные инфекции, факторы питания, токсические вещества для В-клеток.
Морфология органных и системных изменений при сахарном диабете включает: 1) поражение эндокринной части поджелудочной железы; 2) диабетические микро- и макроангиоапатию; 3) нефропатию; 4) офтальмопатию; 5) другие органные изменения.
Поражение эндокринной части поджелудочной железы: для сахарного диабета I типа характерны воспалительные (инсулит) изменения островков Лангерганса, которые проявляются лимфомакрофагальной инфильтрацией островков с дистрофией β-клеток.
Для сахарного диабета II типа характерна атрофия островков и всей паренхимы железы, склероз и липоматоз стромы.
Для вторичного сахарного диабета характерны: при хроническом панкреатите – лимфогистиоцитарная инфильтрация, склероз и липоматоз всей поджелудочной железы с атрофией паренхимы. При амилоидозе в островках наблюдаются отложения розовых гомогенных масс амилоида.
Диабетическая микроангиопатия захватывает сосуды микроциркуляции и складывается из нескольких стадий:
1. пролиферация и десквамация эндотелия;
2. плазматическое пропитывание стенки сосудов, гиалиноз, склероз артериол и мелких артерий и периваскулярный склероз. Диабетический гиалин содержит большое количество липидов и называется липогиалином.
Диабетическая макроангиопатия проявляется атеросклерозом. Особенностями атеросклероза являются большая распространенность, быстрое прогрессирование, начало в молодом возрасте. Особенность атеросклероза при сахарном диабете проявляется быстрым ростом концентрических фиброзных бляшек (стенозирующий атеросклероз) и частыми осложненными поражениями.
Диабетическая нефропатия характеризуется гломеруло- и тубу-лопатией. Гломероулопатия проявляется пролиферацией мезангиальных клеток с последующим склерозом и гиалинозом клубочков.
Диабетическая тубулопатия характеризуется двумя основными группами изменений: 1) гиалиново-капельная и гидропическая дистрофия эпителия извитых канальцев; 2) накопление полисахаридов в эпителии.
Диабетическая нейропатия развивается вследствие ангиопатии. Морфологически характеризуется истончением и склерозом эпиневрия, отеком и дистрофией нервных волокон. В центральной нервной системе наблюдается липофусциноз тел нейронов, периваскулярный и перицеллюлярный отек.
Диабетическая офтальмопатия. Поражение глаз связано с повреждением зрительных нервов, хрусталика, микроангиопатией. Микроангиопатия проявляется в сосудистой оболочке и сетчатке новообразованием сосудов, микроаневризмами и кровоизлияниями.
Среди других органных поражений типично поражение печени – выраженная диффузная крупно- и мелкокапельная жировая дистрофия.
Осложнения сахарного диабета: диабетичские комы, вторичные инфекции, слепота, синдром диабетической стопы, хроническая почечная недостаточность.
Диабетические комы связаны с метаболическими расстройствами.
Вторичные инфекции (пиодермии, туберкулез, пиелонефрит): связаны с вторичным иммунодефицитом.
Слепота является результатом поражения зрительных нервов, с помутнением хрусталика (диабетическая катаракта), с отслойкой сетчатки.
Синдром диабетической стопы проявляется в трех вариантах: 1) ишемического — гангрена нижних конечностей; 2) нейропатического — трофические язвы и остеохондродистрофия нижних конечностей; 3) смешанного.
Хроническая почечная недостаточность связана с диабетической гломерулопатией; проявляется синдромом Киммелстила — Уилсона, для которого характерны высокая протеинурия, отеки, артериальная гипертензия.
Опухоли эндокринной части поджелудочной железы. Чаще всего встречаются инсулинома (опухоль из β-клеток) и гастринома (опухоль из G-клеток). Эти опухоли представляют собой белесовато-розовые, с четкими границами, узлы разной плотности. Микроскопически обнаруживаются солидные, трабекулярные или криброзные структуры из небольших клеток. Метастазы обнаруживаются в регионарных лимфатических узлах и в печени.
Клинически инсулинома проявляется гипогликемическим синдромом, для которого характерны кошмарные сновидения (особенно у детей), внезапные потери сознания, эпилептоподобные припадки.
Гастринома проявляется синдромом Золлингера—Эллисона — множественные рецидивирующие язвы желудка и кишечника.
БОЛЕЗНИ ЭКЗОКРИННОЙ ЧАСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
Экзокринная (внешнесекреторная) часть поджелудочной железыпредставлена дольками, которые отделяются друг от друга прослойками рыхлой соединительной ткани и выводными протоками.
Наиболее часто в поджелудочной железе возникают воспалительные и опухолевые процессы.
Панкреатит – воспаление поджелудочной железы. Различают острый и хронический панкреатит.
Острый панкреатит чаще всего развивается при нарушении оттока панкреатического сока (дискинезия протоков), проникновение желчи в выводной проток железы (билиопанкреатический рефлюкс), отравление алкоголем, алиментарные нарушения (переедание).
Макроскопическая картина – железа отечна, с бело-желтыми участками жировых некрозов, с очагами кровоизлияний, фокусов нагноения, ложных кист и секвестров. При преобладании одного из признаков выделяют:
· геморрагический панкреатит,
· гнойный панкреатит,
· панкреанекроз.
Микроскопически наряду с перечисленными изменениями развивается выраженная лейкоцитарная инфильтрация.
Смерть больных острым панкреатитом наступает от шока или перитонита.
Хронический панкреатит развивается вследствие инфекции, интоксикации, болезней печени и желчного пузыря, желудка и 12-перстной кишки, а также в исходе рецидивов острого панкреатита.
Различают морфологические формы: индуративный и кальцифицирующий.
При хроническом индуративном панкреатите преобладают не деструктивно-воспалительные, а склеротические и атрофические процессы. Склеротические изменения ведут к нарушению проходимости протоков, образованию кист. Железа уменьшается в размерах уменьшается и приобретает хрящевую плотность. Если склеротическая деформация железы сочетается с обызвествлением, такой панкреатит называют кальцифицирующим. В исходе хронического панкреатита может развиться вторичный сахарный диабет и рак поджелудочной железы.
Рак поджелудочной железы чаще обнаруживается в головке. Имеет вид плотного серо-белого узла. Узел сдавливает, прорастает протоки поджелудочной железы и общий желчный проток. Опухоли тела и хвоста поджелудочной железы могут достигать значительных размеров, так как длительное время не вызывают серьезных расстройств в деятельности железы и печени. Гистологически различают аденокарциному, которая развивается из эпителия протоков, и ацинарный рак – из эпителия ацинусов паренхия. Первые метастазы обнаруживаются в лимфатических узлах, расположенных около головки. Гематогенные метастазы – в печень и легкие.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
Источник
Содержание:
- Острый панкреатит
- Хронический панкреатит
- Панкреонекроз
- Рак поджелудочной железы
- Киста поджелудочной железы
- Сахарный диабет
Поджелудочная железа находится в числе важнейших секреторных органов человеческого организма и играет значимую роль в обменных и пищеварительных процессах. Самые распространенные заболевания, связанные с этим органом – панкреатит, панкреонекроз, рак, киста и диабет. О симптомах и методах диагностики всех основных болезней поджелудочной железы вы узнаете далее.
Острый панкреатит
Воспалительное поражение поджелудочной железы, принимающее острую форму, называется острым панкреатитом.
Причины
Около 70% случаев острого панкреатита связано с увлечением спиртными напитками и алкогольным отравлением.
Другие причины, вызывающие развитие болезни:
Неправильное питание (жирная пища, переедание);
Желчнокаменная болезнь;
Наследственность;
Повреждение поджелудочной железы (операция, несчастный случай);
Прием медикаментов в токсических дозах;
Эндокринные заболевания;
Инфекции (вирус гепатита, микоплазмоз).
Симптомы
Основной симптом, указывающий на острый панкреатит – «сверлящая» боль. Она начинается в подложечной зоне, подреберьях (правом и левом), способна принимать опоясывающий характер, захватывать спину, нижние и боковые участки живота.
Есть и другие проявления:
Частая рвота, вызывающая обезвоживание организма;
Сухость во рту, отрыжка;
Повышение температуры тела (может достигать 40 °C);
Учащенное сердцебиение;
Падение артериального давления;
Вздутие и болезненность живота;
Резкая потеря веса;
Диарея.
Методы диагностики
Обнаружение острого панкреатита – сложная задача, особенно если болезнь пребывает в начальной стадии.
Диагностический комплекс состоит из следующих исследований и анализов:
Общий анализ крови. Позволяет найти признаки воспалительного процесса (к примеру, рост числа лейкоцитов);
Биохимический анализ крови. Устанавливает чрезмерную концентрацию фермента амилазы (указывает на развитие болезни);
УЗИ брюшной полости. Обнаруживает изменения поджелудочной железы и близлежащих органов. Если причиной заболевания стали камни в желчном пузыре, ультразвук помогает определить их местоположение;
Анализ мочи. Выявляет амилазу в моче, подтверждая наличие панкреатита у больного;
ЭГДС. Оценивает степень вовлеченности желудка в воспалительный процесс.
Узнайте больше: Панкреатит – причины, симптомы, диета, а также современные и народные способы лечения
Хронический панкреатит
Развитие хронического панкреатита происходит в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40, однако в последние годы наблюдается рост случаев хронического панкреатита у женщин и у лиц более молодого возраста.
Причины
Самые распространенные причины – наличие у больного желчнокаменной болезни и избыточное употребление спиртных напитков.
Симптомы
Боль при хроническом панкреатите обладает режущим характером, пациент ощущает постоянное сдавливание в пораженной зоне. Интенсивность боли нарастает, если больной не придерживается диеты, употребляет в пищу жирные продукты и газированные напитки, пьет алкоголь.
Другие симптомы хронического панкреатита – отрыжка, рвота, вздутие живота, нарушения стула (густые, обильные испражнения), отсутствие аппетита. Также характерна потеря веса, несмотря на сохранение привычного режима питания.
Методы диагностики
В рамках диагностики хронического панкреатита больному могут назначаться следующие исследования и анализы:
Анализ крови. При обострении хронического панкреатита наблюдается повышенная концентрация в крови лейкоцитов, увеличивается скорость оседания эритроцитов, растет показатель амилазы (выявляется и в моче);
УЗИ. Оценивается увеличение железы (полное или частичное), соответствие размеров головки, хвоста и тела норме, ровность контуров;
КТ. Томография устанавливает очаги болезни и присутствие в протоках камней.
Панкреонекроз
Приблизительно у 20% больных острым панкреатитом наблюдается тяжелое течение заболевания, на фоне которого происходят изменения паренхимы поджелудочной железы, имеющие дегенеративно-деструктивный характер. Панкреонекроз чаще встречается в молодом возрасте, наиболее подвержены ему женщины.
Причины
Панкреонекроз может развиваться в связи со следующими причинами:
Холелитиаз, холецистит;
Неправильное питание (обилие углеводов и жиров, переедание);
Осложнения после хирургического вмешательства;
Злоупотребление алкоголем, разрушающим ткань поджелудочной железы;
Ряд инфекционных заболеваний (мононуклеоз, паротит).
Приблизительно у 10% пациентов установить причину панкреонекроза не удается.
Симптомы
Для заболевания характерно стремительное развитие и быстрое нарастание симптомов:
Резкая боль, концентрирующаяся в верхней зоне живота и обладающая опоясывающим характером. Болезненность при пальпации пораженного участка;
Многократная рвота, приступы тошноты, постоянная сухость во рту;
Образование на брюшной стенке пятен цианоза, гиперемированные кожные покровы лица;
Приступы тахикардии, сохранение одышки даже в состоянии покоя;
Больной ощущает постоянное беспокойство и напряжение, страдает хронической слабостью.
Методы диагностики
Для диагностики панкреонекроза используются такие же исследования и анализы, как и при панкреатите.
Рак поджелудочной железы
Редкое заболевание, характеризующееся образованием в тканях поджелудочной железы злокачественных клеток – рак.
Причины
Факторы, способствующие возникновению рака поджелудочной железы, могут быть следующими:
Сигареты. Угроза развития заболевания для курящих людей выше примерно в два раза. Фактор характеризуется обратимостью, своевременный отказ от сигарет уменьшает опасность появления рака;
Возраст. В группе риска находятся люди, перешагнувшие порог 60 лет;
Пол. Предрасположенность к раку поджелудочной железы у мужчин выше, чем у женщин. Некоторые врачи объясняют это меньшим процентом курящих среди женщин, однако гипотеза не получила доказательств;
Ожирение. Лишний вес благоприятствует развитию злокачественного образования поджелудочной железы;
Хронические заболевания. Среди них наибольшую угрозу представляют панкреатит и сахарный диабет;
Нездоровое питание. Угроза рака повышается, если в рационе человека присутствует избыточное количество животных жиров и простых углеводов;
Генетический фактор. Наличие в родословной случаев рака поджелудочной железы должно быть причиной более внимательного отношению к своему здоровью.
Симптомы
Среди основных проявлений, с помощью которых даёт о себе знать рак поджелудочной железы, встречаются следующие:
Болевые ощущения, концентрирующиеся в верхней зоне живота и отдающие в спину. Боль имеет острый, опоясывающий характер;
Снижение массы тела. Вес уменьшается, несмотря на сохранение пищевых привычек;
Сухость во рту, сильная жажда;
Рвота, обусловленная сдавливающим действием опухолевого образования;
Желтуха. Возможно пожелтение кожного покрова и слизистых оболочек. Симптом связан с нарушением оттока желчи, иногда желтуха сопровождается кожным зудом;
Ощущение тяжести в зоне правого подреберья. Симптом связан со сдавливанием селезеночной вены;
Нарушения стула. Нехватка ферментов и плохая всасываемость жиров приводят к жидкому жирному стулу, характеризующемуся резким запахом.
Узнайте больше: Рак поджелудочной железы – причины, симптомы и методы лечения
Методы диагностики
После физического осмотра пациента врач может назначить следующие анализы и обследования:
УЗИ. Ультразвуковое исследование брюшной полости показано при возникновении желтухи и болей в верхней зоне живота. УЗИ позволяет обнаружить опухолевое образование;
КТ. Компьютерная томография выявляет даже опухоли микроскопических размеров, остающиеся незамеченными при проведении ультразвукового обследования;
Биопсия. Участок опухоли берется для анализа, результаты которого подтверждают доброкачественный или злокачественный характер новообразования;
Анализ крови. Проведение исследования необходимо для оценки уровня концентрации в организме антигена CA19-9;
Для точного определения стадии, на которой находится рак поджелудочной железы, назначаются дополнительные исследования – рентгенография грудной клетки, УЗИ печени и другие.
Киста поджелудочной железы
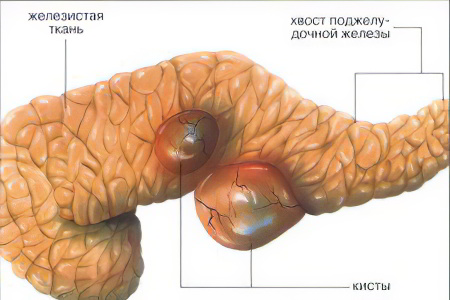
Пузырек с жидкостью, локализующийся в паренхиме поджелудочной железы или близлежащих тканях, называется кистой.
Причины
Киста поджелудочной железы может быть приобретенной или врожденной. Врожденные образования связаны с патологиями развития тканей.
Приобретенные кисты появляются ввиду следующих причин:
Повреждение поджелудочной железы (хирургическое вмешательство, несчастный случай);
Хронический или острый панкреатит;
Доброкачественная опухоль;
Злокачественная опухоль;
Паразитарная инфекция;
Избыточная концентрация холестерина в крови.
Факторы, благоприятствующие образованию кист – переедание, большое количество жирной пищи, чрезмерное употребление алкоголя, хронические стрессы.
Симптомы
Симптомы кисты поджелудочной железы непосредственно связаны с локализацией и размерами полости. Признаки болезни могут отсутствовать, если размер образования не превышает 2 см.
Капсулы большего размера заявляют о себе следующими проявлениями:
Болезненные ощущения, возникающие в зоне левого или правого подреберья. Боль способна распространяться в область пупка и иррадиировать под лопатку. В ряде случаев боль принимает опоясывающий характер. Интенсивность определяется началом осложнений;
Уплотнение, образовывающееся в зоне брюшной полости, которое легко обнаруживается при пальпации. Припухлость постепенно увеличивается в размерах;
Желтуха, становящаяся результатом сдавливания близлежащих органов и ухудшения оттока желчи;
Расстройство пищеварения, возникновение тошноты и рвоты, чередование запоров и поносов;
Изменение цвета мочи и каловых масс;
Быстрая потеря веса, связанная с нарушением функционирования кишечника;
Постоянное ощущение слабости и недомогания.
Если к кисте присоединяется инфекция, среди симптомов отмечаются повышение температуры тела, озноб, головные и мышечные боли.
Методы диагностики
Диагностика кисты поджелудочной железы начинается с пальпации, в результате которой обнаруживается выпуклость, находящаяся в верхней зоне живота.
Также используются следующие диагностические инструменты:
УЗИ. Исследование выявляет наличие новообразования с пониженной эхогенностью, характеризующееся ровностью контуров и округлостью форм;
Эндоскопический ультразвук. Диагностирует кисту и устанавливает её характер, от которого зависит лечение;
Рентгенограмма с применением контрастных веществ. Определяет смещение желудка, произошедшее под воздействием кисты;
КТ. Дифференцирует ложную и истинную кисты.
Сахарный диабет
Развитие сахарного диабета у пациента обусловлено нарушением производства инсулина поджелудочной железой и скоплением в крови сахара.
Причины
Генетическая предрасположенность считается основным фактором, обуславливающим развитие диабета у человека.
Также возможны следующие причины:
Ожирение. Лица, имеющие генетическую предрасположенность к диабету, в первую очередь должны держать под контролем вес;
Болезни и повреждения поджелудочной железы;
Эмоциональное перенапряжение, состояние хронического стресса;
Вирусные инфекции (грипп, краснуха);
Возраст. Наиболее подвержены заболеванию лица пожилого возраста.
Симптомы
Сахарный диабет может информировать о себе следующими проявлениями:
Учащенное мочеиспускание;
Постоянное ощущение голода;
Резкое похудение (если его нельзя объяснить ограничениями в пище);
Повышенная сухость кожных покровов, кожный зуд;
Онемение в области ног и рук;
Рвота, тошнота;
Болевые ощущения в зоне живота;
Ухудшение зрения;
Подверженность инфекциям, плохое заживание ран.
Диагностика
Для диагностики сахарного диабета врач проводит тест на сахар, исследование крови на показатель глюкозы, анализ мочи. При необходимости подключаются другие методы диагностики.
Болезни поджелудочной железы представляют угрозу для жизни и здоровья пациента, чреваты опасными осложнениями. При обнаружении любых из вышеперечисленных симптомов обязательно следует посетить врача.

Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Образование:
Диплом по специальности «Лечебное дело» получен в РГМУ им. Н. И. Пирогова (2005 г.). Аспирантура по специальности “Гастроэнтерология” – учебно-научный медицинский центр.
Наши авторы
Источник
