Рак поджелудочной железы облегчить страдания
Эвтаназия новым законом «Об основах охраны здоровья граждан в РФ» запрещена. Предполагается, что необходимость в ней отпадает, если неизлечимого больного освобождают от невыносимых болей. Но как это делается, и почему до сих пор страдающие онкологическими заболеваниями на последней стадии умирают в мучениях?
Комитет экспертов по обезболиванию при раке Всемирной организации здравоохранения доложил еще более двадцати лет назад: “Сейчас, когда существует приемлемая альтернатива смерти, сопровождающейся болями, следует концентрировать усилия на реализации программы паллиативного лечения, а не увлекаться борьбой за легализацию эвтаназии”. Но даже в странах, где онкологические больные давно уже доживают жизнь без хронической боли, разговоры об эвтаназии не умолкают. Что уж говорить нам в стране, в которой на всех лекарствах традиционно экономят. Стране, в которой у журналистов, пишущих о проблемах наркомании, спрашивают: «Где наркоманы покупают марихуану и героин? Родственница болеет, искололи уже всю, а боли все равно есть. Говорят, в Америке таким больным рекомендуют наркотики…». Действительно, в Америке есть штаты, где неизлечимым пациентам марихуану продают в аптеке по рецепту врача.
У нас в аптеках марихуаны нет, обезболивающие препараты есть, хоть иногда и возникают перебои: в прошлом году практически не было бесплатных «длинных» наркотических анальгетиков, действующих 2-3 суток, в этом – случились перебои с морфином и «Омнопоном». Сейчас ситуация стабилизировалась. А до сих пор существовавшая на правах самодеятельности регионов паллиативная помощь стала официальной, благодаря принятому закону «Об основах охраны здоровья граждан в РФ».
Когда из больницы выписывают умирать
Петербург считается родоначальником хосписного движения в России – число хосписных коек у нас – 15-20 на 300-400 тыс населения, что приближается к европейским нормам (25-30 коек на 300-400 тыс населения). На деле же получают необходимую помощь в условиях хосписа далеко не все нуждающиеся. Если у пациента выявлен рак в 3-4 стадии, медикаментозная терапия в условиях больницы ему не полагается, и его выписывают домой – умирать. Почему? Этот вопрос «Доктор Питер» задал главному врачу Городского онкологического диспансера Георгию Манихасу:
– В диспансере нет и не должно быть страдающих хроническим болевым синдромом. Здесь находятся пациенты, у которых есть шанс либо на полное излечение, либо на лечение, которое продлит жизнь. Это важно для поддержания их воли к жизни и лечению. Мы говорим пациенту: «Сделаем операцию, проведем химио- и лучевую терапию, если вы пройдете этот долгий путь, у вас есть шанс на долгую продолжительную жизнь (из 112 тыс онкологических больных в Петербурге 50 % прожили 5 и более лет)». Если рядом на койке или в соседней палате находится пациент, который доживает последние дни, это серьезная психологическая травма для человека, которому предстоит борьба за жизнь, он может от нее отказаться.
– Поэтому и появились хосписы для тех, у кого нет надежды на выздоровление. Она, конечно и раньше была – 5 коек выделялось в стационарах для так называемого симптоматического лечения, но при том уровне смертности от рака, что был прежде, это капля в море. К сожалению, современный принцип оказания паллиативной помощи в стационарных учреждениях у нас искажен, – считает Георгий Манихас. – В хосписах может не хватать мест, потому что в них привозят умирать – это вынужденная мера в нашем неустроенном обществе (нет возможности ухаживать за смертельно больным человеком, маленькие дети в тесной квартире, проживание в коммуналке…). Главное предназначение хосписа на самом деле – подобрать своевременную терапию, например, чтобы вместо 4-6 уколов в день пациент мог получать 4-2 укола, чтобы процесс обезболивания не был обременительным ни для больного, ни для родственников. Основная нагрузка по лечению болевого синдрома должна ложиться на выездные бригады. От ее специалистов зависит климат в семье, где страдает человек, и качество симптоматической терапии на месте.
Мы лечим неправильно
Весь мир давно уже пришел к выводу, что начинать противоболевую терапию, если есть боли, надо задолго до того момента, когда их можно снять только наркотическими анальгетиками. – рассказывает главный врач хосписа №2, председатель правления Ассоциации паллиативной медицины, Заслуженный врач России Зоя Софиева. – Потому что чем позже мы ее начинаем, тем более агрессивно включаются психологические аспекты боли, и порог ее восприятия снижается. Период от терпимых болей до мучительных у каждого разный – у одного он длится два месяца, у другого, как это происходит с раком предстательной железы, – годами.
Ежегодно в РФ выявляется более 450 тысяч новых случаев. Это 1 онкодиагноз в минуту.
Выживаемость более 5 лет после постановки диагноза – менее 50 процентов.
В структуре смертности рак занимает 3-е место (12,2 процента) после сердечно-сосудистых заболеваний (56,4 процента), травм и отравлений (14,2 процента).
У женщин смертность от рака – на 2-м месте.
Чтобы поднять болевой порог надо сразу же определить характер боли. Она может быть разная. Вызванная висцеральными органами – печенью, желудком, снимается одними препаратами, от костных болей никакие обезболивающие средства не спасут, требуются лекарства, снимающие мышечный спазм. У пациента может быть инфаркт миокарда, прободная язва, осложнение после операции, то есть это необязательно онкологическая боль. Но врач поликлиники и даже хосписа не может поставить диагноз – онкологических больных в стационары не берут, если они неоперабельны, на амбулаторную диагностику им не добраться.
В результате доктор говорит больному: вам еще рано, потерпите боль. А слово «потерпите» в онкологии не должно звучать вообще!
В чем причина мучительных болей?
Наши больные мучаются от того, что в общей лечебной сети не организована грамотная противоболевая терапия, – продолжает Зоя Софиева. – Я читаю лекции для врачей поликлиник о том, что такое коррекция хронических болей в онкологии, когда и как ее начинать. Не представляете, сколько визиток я оставляла врачам после лекций, чтобы они задавали вопросы, как откорректировать болевой синдром. Ни одного звонка за годы проведенных лекций. И больные действительно остаются без помощи, несмотря на то, что условия для ее оказания существуют. Есть небольшие перебои с лекарствами, но их можно пережить с помощью заменяемых препаратов – человек не должен страдать.
Да, в городе все есть – и лекарства и выездные бригады и хосписы, но организационные вопросы запущены донельзя. В результате нередко оказывается, что семьи, в которых умирает от рака родственник, остаются наедине со своей бедой. А службы, созданные, чтобы помочь с нею справиться, работают сами по себе. И из-за этой разрозненности, мы теряем большую группу больных, которым необходима паллиативная помощь в хосписе, например, та же коррекция болевого синдрома.
Если человек «горит от рака» без обезболивания
Течение опухолевого процесса непредсказуемо, часто можно услышать: «Сгорел от рака». А он не сгорел, онкология появилась давно – минимум для развития опухоли 2 года. Рак груди развивается в среднем 10 лет до клинических проявлений. И в случае «реактивного» рака, того самого, от которого «горят», пациент оказывается заложником нашей системы здравоохранения, в которой получить инвалидность могут только абсолютно здоровые люди – столько бюрократических барьеров в течение длительного времени требуется перешагнуть. А при прогрессирующем раке шагать непросто. В результате человек, не имеющий инвалидности, остается без бесплатных обезболивающих средств. Так же, как отказавшийся от федеральной льготы на лекарственное обеспечение. Скажем, молодая женщина, перенесшая операцию по поводу рака груди, отказалась от лекарств, потому что хорошо себя чувствовала. Она подворачивает ногу и ломает шейку бедра. При обследовании выясняется, что это патологический перелом, у нее множественные метастазы. Что делать?
Как пояснил главный онколог Петербурга профессор Алексей Барчук, отказавшийся от федеральной льготы пациент может вернуть ее через полтора-два месяца.
Значит, до этого момента, он должен покупать обезболивающие препараты самостоятельно. Доживет ли он до возвращения льготы, неизвестно.
Выбора нет
Впрочем, и у имеющих право на бесплатное обеспечение лекарствами есть проблемы с назначением лекарств. Если человеку, покупающему препараты за свой счет, еще выпишут дорогой препарат, обезболивающий на 1-3 суток (пластырь «Дюрогезик» или таблетки «МСТ-континус»), то льготникам чаще всего достаются более дешевые инъекционные препараты.
– Мы тоже их не покупаем – для нас это дорого. – говорит главный врач хосписа №2. – Если я возьму в необходимом количестве пластырь, мне не хватит денег на другие лекарства. Поэтому я комбинирую: беру немного МСТ в таблетках, «Дюрогезик», остальное – ампулированные препараты.
При этом у профессионалов хосписов больные от инъекционных препаратов не превращаются в решето от уколов по 4-6 раз в сутки, в первую очередь потому, что там умеют разными средствами снимать хронические боли, а наркотическую терапию пациенты получают недолго. В домашних условиях нередко на фоне длительного использования инъекционных наркотиков или из-за локализации злокачественной опухоли больного некуда колоть (морфин депонируется под кожей и не поступает в кровоток), пластырь тоже бесполезен. На западе в таких случаях используется разные аптечные формы наркотических анальгетиков: больному дают несколько капель на язык или кладут таблетку кодеина за щеку, и препарат с кровотоком попадает куда надо. У нас этого нет.
При сильно выраженном болевом синдроме, распадающихся ранах, метастазах в кости, скоплении жидкости в брюшной полости в Америке и Европе больных везут не в хоспис, а в обычный госпиталь, где проводится хирургическое лечение, которое облегчит последние дни жизни. А у нас, согласно регламенту Минздравсоцразвития, “противопоказаниями для госпитализации в отделения интенсивной терапии и палаты интенсивной терапии являются все инкурабельные (неизлечимые) состояния, бесперспективные для клинической ремиссии”.
Наркодилеров среди врачей нет
Служба по контролю за легальным оборотом наркотиков (СКЛОН) управления Госнаркоконтроля по Петербургу и Ленинградской области утверждает, что у нас нет перетекания из легального оборота наркотиков в нелегальный. Но бесконечные проверки соблюдения жесткого антинаркотического законодательства в отношении законного оборота наркотических препаратов не ослабевают. И это одна из серьезных причин, по которым врачи амбулаторной сети и аптеки не любят иметь дело с наркотическими препаратами. Жестким это законодательство можно назвать местами, местами оно просто абсурдное и невыполнимое. Ни в одной стране мира таких драконовских мер нет. И сколько не ставили бы медики вопрос о его смягчении, оно только ужесточается.
Кроме правил Госнаркоконтроля врачи должны выполнять еще и правила Минздравсоцразвития. Скажем, если больному требуется 6 обезболивающих инъекций наркотического средства в сутки, надо собрать консилиум, который и примет решение по этому поводу под протокол. А кто ему будет делать уколы? По закону к наркотическому анальгетику могут подойти только врач и медсестра. Медсестра должна набирать шприц в присутствии доктора. Но амбулаторно обеспечить выполнение этого правила невозможно, поэтому чаще всего, в этом случае медицина держится на доверии – родственники часто колят лекарство сами по договоренности с врачом. Но если они случайно выбросят или раздавят пустую ампулу, у врача будут большие неприятности.
Как научить врачей нарколечению
В новом закон «Об основах охраны здоровья граждан в РФ», статья 42, пункт 2 гласит: «Паллиативная помощь оказывается медицинскими работниками, прошедшими обучение по вопросам оказания паллиативной помощи, в медицинских организациях в амбулаторных и стационарных условиях, а также в учреждениях системы социальной защиты населения» (ст.42). То есть работники, оказывающие паллиативную помощь должны-таки пройти обучение, которого до сих пор не требовалось. Отчего страдают в первую очередь пациенты:
– Есть масса препаратов, которыми можно заменить наркотики – я использую два лекарства, перекрывающих те же рецепторы боли, что и морфин. И если по каким-то причинам нельзя использовать наркотические обезболивающие, это выход из положения. Но очень мало докторов, особенно поликлинического звена знают о таких возможностях – в институтах паллиативная медицина не преподается, противоболевой терапии на дипломном этапе нет. Потому что до сих пор в номенклатуре Минздрава такой специальности, как паллиативная медицина, не было. Раньше хирурги, онкологи, терапевты амбулаторной сети обязаны были пройти обучение в Институте онкологии или в Городском онкологическом диспансере, потом об этом просто забыли. Сейчас мы начинаем образовательную программу по паллиативной помощи в новом вузе – СЗГМУ им. Мечникова.
Чего не хватает врачам и пациентам?
1. Не хватает прежде всего врачей и медсестер. Для медицинских работников вообще характерен так называемый «синдром выгорания», а в работе с неизлечимыми больными он быстро становится хроническим. Поэтому текучка кадров в этой сфере медицины очень велика.
2. Расширенного спектра препаратов для снятия хронического болевого синдрома и разумных правил контроля их применения.
3. Обязательной подготовки терапевтов в плане противоболевой терапии. Они вовсе не заинтересованы в мучениях пациента, но чаще всего не умеют квалифицировать болевой синдром и назначить грамотную противоболевую терапию.
4. Внедрения в практику обязательных стандартов оказания паллиативной помощи. Сегодня в амбулаторной сети все зависит от человеческого фактора – образования и опыта врача, его желания найти лучший способ облегчения состояния умирающему человеку. Если пациенту с врачом не повезло, он вынужден терпеть нечеловеческие боли.
5. Диагностики: в хосписах сегодня нет даже УЗИ. А если по «скорой» тяжелый пациент попадает случайно в городскую больницу, оттуда звонят в хоспис в панике с просьбой срочно забрать. Должны быть условия в больницах города, где такие больные имеют возможность получать медицинскую помощь. Сегодня она есть лишь в Госпитале инвалидов войны, который берет только своих пациентов.
6. Медицинских психологов – специалистов, которые знают и медицину и психологию. Наши психологи не имеют такого образования, а значит, у них нет клинического мышления, необходимого не только, чтобы снять стресс, но и чтобы рассказать пациенту как можно больше о его состоянии. Участковые врачи, которые больше других контактируют с онкологическими больными, теряются, потому что мало знают онкологию.
7. Информированности: пациент и его родные должны знать, что по закону каждый имеет право на противоболевую терапию, на достойное качество жизни, несмотря на то, что она исчисляется месяцами или неделями. Если вам отказывают в этом, обращайтесь в районный отдел по здравоохранению или комитет по здравоохранению.
Ирина Багликова
© Доктор Питер
Источник
1 октября 2019 г.
Просмотров: 11623
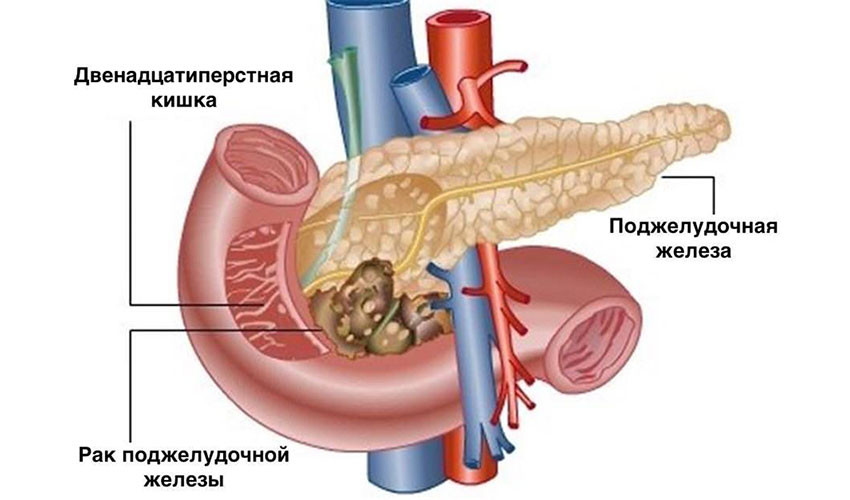
Рак поджелудочной железы относится к онкологическим заболеваниям, с которыми сложно бороться, и которые характеризуются относительно низкой выживаемостью. В течение 5 лет с момента установления диагноза в живых остаются лишь 9% больных. Рак поджелудочной железы нередко диагностируют в запущенной стадии, потому что не существует эффективного рекомендованного скрининга, злокачественная опухоль может долго не вызывать симптомов.
Тем не менее, пациенту можно помочь, даже если заболевание диагностировано на поздней стадии. В случаях, когда невозможно добиться ремиссии, врачи могут продлить жизнь пациента и избавить его от мучительных симптомов. Эффективное лечение можно получить в клинике Медицина 24/7.
Хирургическое лечение
Хирургическое удаление опухоли — самый эффективный метод лечения рака поджелудочной железы. Это единственная реальная возможность достичь ремиссии. К сожалению, на момент постановки диагноза только у одного из пяти пациентов опухоль не успела распространиться за пределы поджелудочной железы, и лишь у некоторых из них рак можно полностью удалить. Обычно это узлы в головке органа: через неё проходит желчный проток, при его сдавлении развивается механическая желтуха, и эта симптоматика помогает рано диагностировать опухоль.
Операцию проводят, если хирург уверен, что он сможет удалить рак полностью. Циторедуктивные вмешательства, направленные на частичное удаление как можно большего количества опухолевой ткани, не проводятся, так как нет доказательств того, что они помогают продлевать жизнь пациентов.
При раке головки поджелудочной железы чаще всего выполняют операцию Уиппла. Во время нее удаляют головку органа, иногда вместе с телом, и часть окружающих органов: тонкой кишки, желчного протока, ближайшие лимфатические узлы, желчный пузырь, иногда часть желудка.
Операция Уиппла — сложное вмешательство, оно сопровождается риском тяжелых осложнений. Восстановительный период может продолжаться от нескольких недель до нескольких месяцев. Иногда противопоказанием к такой операции становится плохое общее здоровье пациента. Статистика показывает, что смертность от осложнений операции Уиппла в неспециализированных клиниках составляет около 15%, а в специализированных медицинских центрах — 5%.
При резектабельном раке хвоста поджелудочной железы проводят дистальную панкреатэктомию: удаляют хвост поджелудочной железы, иногда вместе с телом, и селезенку.
В редких случаях встречаются ситуации, когда злокачественная опухоль распространилась по всей поджелудочной железе, но все еще является операбельной. При этом может быть выполнена тотальная панкреатэктомия: поджелудочную железу удаляют полностью, вместе с ней — желчный пузырь, часть желудка и тонкой кишки.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Паллиативные операции
Во время паллиативных операций не удаляют рак, их цель — избавить больного от симптомов, вызванных злокачественной опухолью. При раке головки поджелудочной железы нередко развивается механическая желтуха — состояние, вызванное сдавлением желчного протока и нарушением оттока желчи. У больного окрашиваются в желтый цвет кожа, слизистые оболочки и белки глаз, беспокоит кожный зуд, ухудшается общее состояние, прогноз.
С этим осложнением можно справиться тремя способами:
- Дренирование. Во время эндоскопической ретроградной холангиопанкреатографии (РХПГ) или чрескожной чреспеченочной холангиографии в желчные протоки устанавливают дренажную трубку. По ней желчь может оттекать наружу, в просвет двенадцатиперстной кишки или сразу в обоих направлениях. Это достаточно эффективно, но не очень удобно: дренажная трубка постоянно мешается, может случайно сместиться, выпасть.
- Стентирование — более современное решение. Эндоскопически, с помощью катетера, заведенного в желчные протоки из двенадцатиперстной кишки, в заблокированном участке устанавливают стент — трубку с сетчатой стенкой из полимера или металла. Он расширяет просвет протока и обеспечивает свободный отток желчи. Стентирование — быстрая и относительно безопасная процедура, ее выполняют без разрезов.
- Шунтирование — операция, во время которой хирург создает обходной путь для оттока желчи. По сравнению со стентированием, хирургическое вмешательство несет более высокий риск осложнений, его могут перенести не все больные. Но иногда оно позволяет более эффективно, надолго восстановить отток желчи. Во время операции можно перерезать нервы, из-за которых беспокоят мучительные боли.
Насколько эффективна химиотерапия при раке поджелудочной железы?
Химиопрепараты довольно часто применяют при злокачественных опухолях поджелудочной железы. Они могут быть назначены с разными целями:
- Адъювантная химиотерапия проводится до операции, чтобы уменьшить объем опухоли.
- Неоадъювантная химиотерапия проводится после операции, чтобы снизить риск рецидива.
- Химиотерапия как основной метод лечения применяется при неоперабельных опухолях. Цель лечения в таком случае — не достичь ремиссии, а как можно дольше держать болезнь под контролем.
Чаще всего применяют такие химиопрепараты, как гемцитабин (Гемзар), оксалиплатин (Элоксатин), иринотекан (Камптозар), 5-фторурацил, цисплатин, капецитабин (Кселода). Обычно назначают комбинации из двух препаратов с разными механизмами действия, это помогает повысить эффективность лечения. Ослабленным пациентам назначают только один препарат из-за риска серьезных побочных эффектов.
Эффективность лучевой терапии
Лучевую терапию при раке поджелудочной железы зачастую применяют вместе с химиопрепаратами. Такое лечение называется химиолучевой терапией. Ее назначают после операции, при неоперабельном раке.
Если опухоль находится в пограничном состоянии между резектабельной и нерезектабельной, после курса неоадъювантной лучевой терапии ее размеры могут уменьшиться так, что ее получится удалить хирургическим путем.
Также лучевую терапию при раке поджелудочной железы применяют в качестве симптоматического лечения, например, если беспокоят мучительные боли, и пациенту противопоказано хирургическое вмешательство.
Таргетная терапия
Принципиальное отличие таргетных препаратов от традиционных химиопрепаратов в том, что они не атакуют все подряд быстро размножающиеся клетки, а действуют более целенаправленно. Каждый таргетный препарат имеет определенную молекулу-мишень, которая помогает раковым клеткам быстро размножаться, сохранять жизнеспособность, «маскироваться» от иммунной системы. Благодаря этим особенностям, таргетная терапия может быть эффективна, когда химиопрепараты не помогают, и вызывает менее серьезные побочные эффекты.
На поверхности раковых клеток в поджелудочной железе нередко увеличено количество молекул белка-рецептора EGFR. Активируясь, он заставляет клетки быстро размножаться. Его можно заблокировать с помощью таргетного препарата эрлотиниб (Тарцева). Его часто назначают в сочетании с химиопрепаратом гемцитабином. Эффективность этой комбинации различается у разных онкологических больных.

Помогает ли иммунотерапия при раке поджелудочной железы?
Иммунная система человека должна не только атаковать чужеродные агенты, но и знать, когда пора остановиться, чтобы не навредить собственным тканям организма. Для этого в ней есть специальные сигнальные молекулы, подавляющие активность иммунных клеток. При раке эти молекулы начинают мешать. Они не дают иммунитету эффективно распознавать и уничтожать опухолевые клетки. Существуют препараты, которые могут заблокировать эти молекулы, они называются ингибиторами контрольных точек.
При раке поджелудочной железы ингибиторы контрольных точек могут быть полезны для пациентов, у которых выявлены определенные генетические отклонения: высокий уровень микросателлитной нестабильности, мутации в генах восстановления несоответствия (MMR).
В клинике Медицина 24/7 при многих типах рака можно пройти молекулярно-генетическое исследование, которое помогает выявить мишени для лекарственных препаратов, имеющиеся в раковых клетках пациента, и назначить оптимальную, персонализированную терапию.
Иммунотерапия при раке поджелудочной железе может помочь в следующих случаях:
- Рост опухоли на фоне химиотерапии.
- Неоперабельный рак.
- Рецидив после проведенного лечения.
- Рак поджелудочной железы с метастазами.
В мировой онкологической практике применяют иммунопрепарат пембролизумаб (Кейтруда). Он блокирует белок PD-1, который находится на поверхности T-клеток. Лекарство вводят внутривенно через каждые 2–3 недели.
Обычно эффективное лечение при раке поджелудочной железы подбирает консилиум врачей, в зависимости от типа, стадии опухоли, общего состояния здоровья пациента и других факторов. Даже если рак неоперабелен, и ремиссии достичь не удастся, пациенту все еще можно помочь. В клинике Медицина 24/7 доступны наиболее современные виды лечения. Запишитесь на консультацию к нашему специалисту.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
