Рак поджелудочной железы гормоны
Рак поджелудочной железы – опухоль с одним из худших прогнозов. При этом заболевании нарушается производство гормонов, а значит, именно по данному показателю его и можно выявить.
Рак может поразить практически любые клетки нашего организма, в том числе и такого органа, как поджелудочная железа. При этом заболевании они начинают бесконтрольно делиться. Данная проблема одинаково затрагивает как мужчин, так и женщин, а также может появиться в любом возрасте. Прежде чем говорить о диагностике рака поджелудочной железы, давайте разберемся в том, что это за орган и где он находится.
Ранняя гормональная диагностика рака поджелудочной железы
- Какие существуют типы рака поджелудочной железы
- Самые частые симптомы рака поджелудочной железы
- Эндокринная, или нейроэндокринная (злокачественная), опухоль
Итак, эта железа имеет продолговатую форму и расположена позади желудка. Она участвует в жизненно важных процессах, протекающих в нашем организме.
Подписывайтесь на наш аккаунт в INSTAGRAM!
В соответствии с их функцией клетки этого органа можно разделить на 2 типа:
- Эндокринные. Они группируются в виде так называемых островков Лангерганса и производят гормоны, которые выделяются непосредственно в кровь. Какие же именно? В основном это инсулин и глюкагон, которые помогают контролировать уровень глюкозы в крови.
- Экзокринные. Эти клетки синтезируют ферменты, которые поступают в двенадцатиперстную кишку через крошечные протоки. Далее они объединяются, образуя проток поджелудочной железы, который соединяется с желчным протоком (из печени) и идет к тонкому кишечнику. Ферменты, о которых идет речь, участвуют в переваривании определенных питательных веществ, например, жиров.
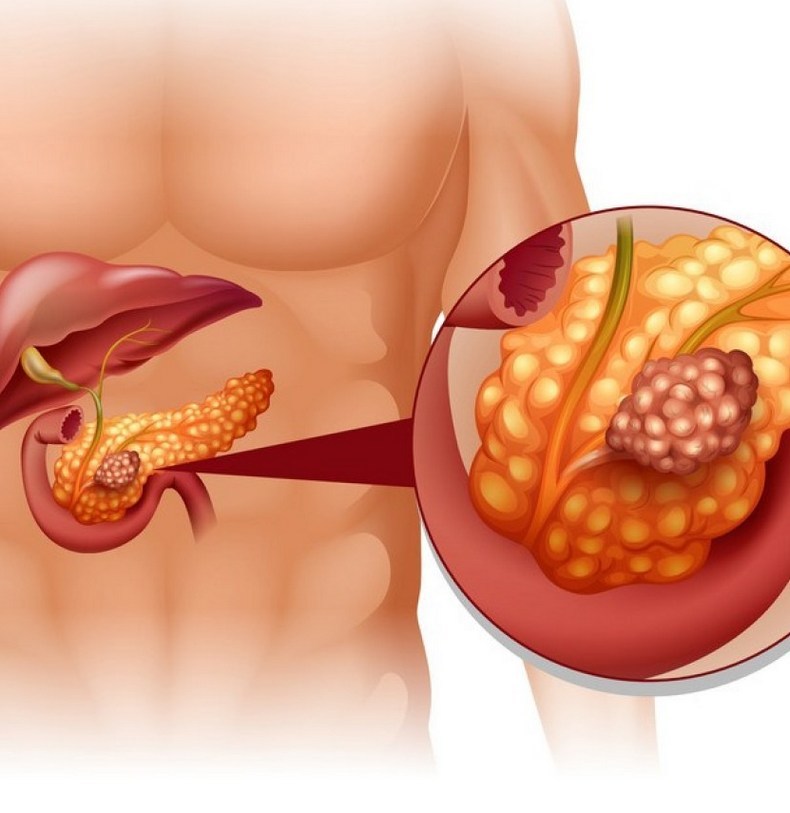
Какие существуют типы рака поджелудочной железы?
В онкологии различают 2 типа рака поджелудочной железы в зависимости от типа пораженных клеток. Таким образом, существуют:
Экзокринный рак поджелудочной железы. Этот подтип диагностируется чаще всего. Обычно он поражает клетки, которые производят пищеварительные ферменты.
- Эндокринная, или нейроэндокринная (злокачественная), опухоль поджелудочной железы. В этом случае рак затрагивает те самые островки Лангерганса, которые производят гормоны и выделяют их непосредственно в кровоток. Можно различить несколько подтипов в зависимости от того, какие именно клетки поражены (смотрите наиболее частые симптомы).
Какие самые частые симптомы вызывает рак поджелудочной железы?
Обычно этот тип рака протекает без особых клинических симптомов, именно этим он и опасен. Общие признаки патологии есть, но они схожи с другими болезнями. Другими словами, человек может даже не догадываться, что с ним что-то не так. С другой стороны, если болезнь все же проявляется, то ее симптомы могут варьироваться в зависимости от типа пораженных клеток. Таким образом, их тоже можно разделить на 2 группы.
Экзокринный рак поджелудочной железы:
- Усталость или общая слабость.
- Тошнота или рвота.
- Потеря аппетита, обычно вызывающая нездоровую потерю веса.
- Увеличение размера желчного пузыря и/или печени.
- Дискомфорт в животе, который может распространяться на близлежащие области (например, спину).
- Желтуха (неинфекционная) или желтоватый оттенок кожи. Это связано с тем, что опухоль блокирует желчный проток, вследствие чего в организме накапливается билирубин. Этот пигмент, который вырабатывает печень, попадает в двенадцатиперстную кишку именно таким путем. Другими сопутствующими симптомами является темный цвет мочи и нарушения стула (цвета и текстуры).
Что касается гормональных симптомов рака, можно отметить следующие:
- Изменения в текстуре жировой ткани. Это расстройство связано с неправильным выделением ферментов поджелудочной железы.
- Диабет. В этом случае злокачественные экзокринные клетки разрушают те, которые синтезируют инсулин. Следовательно, уровень глюкозы в крови повышается, и появляются характерные симптомы этого заболевания.
- Колебания уровня глюкозы в крови.
Эндокринная, или нейроэндокринная (злокачественная), опухоль
Ее симптомы различаются в зависимости от типа клеток, которые затронул рак. Таким образом, выделяют следующие подтипы:
- Гастринома. Болезнь поражает клетки, отвечающие за выработку гастрина, заставляя их работать активнее. В свою очередь, это вещество вызывает синтез кислоты в желудке. Его переизбыток провоцирует заболевание, которое называется синдром Золлингера-Эллисона.
- Инсулинома. Влияет на клетки, вырабатывающие инсулин, вызывая аномальное деление. Из-за этого появляются такие симптомы, как гипогликемия, или низкий уровень глюкозы в крови.
- Глюкагономы. В этом случае рак атакует клетки, продуцирующие глюкагон. Таким образом, его симптомы связаны с гипергликемией, то есть повышенным уровнем глюкозы в крови.
Подписывайтесь на наш канал Яндекс Дзен!
- Соматостатинома. Обычно соматостатин помогает регулировать другие гормоны. А потому, когда возникает эта патология, наблюдается общий гормональный дисбаланс.
- ППома. Данный тип рака поражает пп-клетки, секретирующие панкреатический полипептид. В нормальных условиях это вещество регулирует работу самой железы.
- ВИпома, или синдром Вернера-Моррисона. Затрагивает клетки, которые синтезируют вазоактивный кишечный пептид (ВИП). Наиболее явным симптомом этого состояния является диарея, которая не проходит долгое время.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
Большинство гормонально-активных опухолей пищеварительной системы локализуется в поджелудочной железе. Это обусловлено обилием в ней гормонально-компетентных клеток, из которых исходят подобные опухоли. Первое сообщение об аденокарциноме панкреатических островков, протекающей с симптомами гипогликемии (об опухоли, названной позднее инсулиномой), было сделано в 1927 г. R. M. Welder и соавт. В настоящее время известно уже 7 клинических синдромов, обусловленных развитием панкреатических опухолей, вырабатывающих различные гормоны.
Клетки, из которых происходят гормонпродуцирующие опухоли поджелудочной железы, принадлежат, по концепции F. Feyrter (1938), к диффузной эндокринной системе, по гипотезе A. G. Е. Pearse (1966), – к системе APUD-клеток. Термин является акронимом слов Amino Acid Precursor Uptake and Decarboxylation, означающих способность клеток захватывать из окружающей среды предшественников биогенных аминов и декарбоксилировать их. К настоящему времени понимание термина изменилось. Биохимические свойства, закодированные буквами APUD, не являются обязательными для APUD-клеток. Сейчас под термином «APUD-система» понимают типы клеток, способных секретировать биологически активные амины или полипептиды и белки и накапливать их в эндоплазматических гранулах со специфическими ультраструктурными и цитохимическими свойствами.
Опухоли, возникшие из клеток APUD-системы, называют апудомами. Они крайне разнородны по структуре. Чаще апудомы синтезируют продукты, характерные для нормальных апудоцитов соответствующей локализации – ортоэндокринные апудомы, по R. В. Welbourn (1977). Примером может служить панкреатическая опухоль инсулинома. Нередко в апудомах продуцируются вещества, не присущие обычным эндокринным клеткам этого органа (параэндокринные апудомы). Так, встречаются опухоли поджелудочной железы, вырабатывающие АКТГ и/или АКТГ-подобные вещества, что приводит к клинической картине синдрома Кушинга. Возможно почти одновременное или последовательное развитие гормональноактивных опухолей различных органов как внутри, так и вне пищеварительного тракта (множественный эндокринный аденоматоз).
Эндокринные опухоли пищеварительной системы называют, если возможно, по вырабатываемому ими гормональному продукту. В случаях, когда подозреваемый гормон не доказан или предполагается секреция опухолью нескольких гормональных веществ, определяющих клиническую картину заболевания, она обозначается описательно.
Эндокринные опухоли поджелудочной железы встречаются в различных отделах ее. Клинические проявления возникают, как правило, при величине опухоли более 0,5 см. Вначале чаще появляется симптоматика метаболических расстройств, вызванная гормональным избытком, и лишь позднее – клинические проявления со стороны пораженного органа. Эндокринные опухоли поджелудочной железы бывают доброкачественными и злокачественными. Чем больше размер апудом, тем чаще они метастазируют. Метастазы преимущественно также гормонально активны.
Диагностика апудом включает две задачи: установить локализацию опухоли, а в случае поражения поджелудочной железы -выяснить внутриорганное расположение ее, ибо это определяет тактику хирургического вмешательства; установить продуцируемое опухолью гормональное вещество, что необходимо для проведения адекватного консервативного лечения.
Доказать выработку опухолью специфического гормона стало возможным благодаря созданию и внедрению в практику радиоиммунных методов исследования, специфических и высокочувствительных. При секреции гормона клетками апудомы в кровь можно определить повышенное содержание его в плазме. Диагностике помогает также иммуноцитохимическое исследование биоптатов органов, полученных при дооперационной биопсии (или интраоперационно). В некоторых случаях идентификация эндокринных клеток в опухоли возможна также путем определения типичных секреторных гранул с помощью электронной микроскопии.
При подозрении на опухоль поджелудочной железы используют КТ, УЗИ, сцинтиграфию, селективную ангиографию чревного ствола и верхней брыжеечной артерии. При величине опухоли 1 см и более, как правило, удается установить ее локализацию. Для уточнения диагноза применяют пункционную биопсию поджелудочной железы под ультразвуковым контролем или рентгенологическим во время КТ с последующим гистологическим, иммуноцитологическим исследованием. В сомнительных случаях для уточнения интрапанкреатической локализации эндокринной опухоли проводят чрескожную чреспеченочную катетеризацию дренирующих поджелудочную железу вен – селезеночной, панкреатодуоденальной, верхней брыжеечной – с забором проб крови для определения концентрации того или иного гормона. Возлагаются большие надежды на разрабатываемое в последние годы эндоскопическое УЗИ. Эндоскопичеекая ретроградная панкреатография эффективна лишь тогда, когда опухоль приводит к изменениям системы панкреатических ходов (например, к стенозу, обструкции).
Радикальным лечением является только хирургическое. Поверхностно расположенная аденома, особенно при локализации в головке железы, энуклеируется. В случае более глубокой локализации опухоли объем операции увеличивается, применяют резекцию соответствующего отдела железы, вплоть до парциальной дуоденопан-креатэктомии. При злокачественной опухоли и невозможности радикального удаления ее производят паллиативное вмешательство: для уменьшения массы секретирующей ткани удаляют по возможности более полно опухоль и метастазы.
При предоперационном ведении больных, при еще не установленной локализации опухоли назначают медикаментозное симптоматическое лечение, а неоперабельным больным и больным с распространенными метастазами, которые невозможно удалить, дополнительно проводят цитостатическую терапию.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
Рак поджелудочной железы называют «тихим убийцей» – за быстрое бессимптомное развитие и высокий процент летальных исходов. Встречается он нечасто, всего в 3% случаев диагностированных онкологических заболеваний. Но при этом, по данным исследователей США, рак поджелудочной железы находится на четверым месте по смертности среди онкопатологий и, как ожидается, к 2030 году переместится на ступень выше, обогнав по показателям смертности рак молочной железы.
Что такое рак поджелудочной железы?
Поджелудочная железа представляет собой орган пищеварительной системы человека, по форме напоминающий лежащую на боку грушу длиной 16-22 см. Условно делится на голову, тело и хвост. Железа расположена в забрюшинном пространстве, на уровне первых поясничных позвонков. Состоит из двух типов клеток. В первых, экзокринных, вырабатываются ферменты, участвующие в процессе переваривания пищи. Вторые, эндокринные, производят гормоны инсулин и глюкагон, влияющие на уровень сахара в крови. В 95% случаях злокачественное новообразование возникает в экзокринных клетках.
Причины и группы риска
Конкретные причины рака поджелудочной железы, как и прочих онкологических заболеваний, медицине на данный момент неизвестны. Но многолетние наблюдения позволили заключить, что чаще патологические процессы в этом органе начинаются в связи с ослаблением иммунной системы человека и наличием некоторых хронических заболеваний. К факторам, провоцирующим появление новообразования в поджелудочной железе, относятся следующие:
Возраст.Люди до 40 лет крайне редко сталкиваются с раком поджелудочной железы. Риск возрастает после 55 лет. Показатели заболеваемости достигают максимума после 70 лет: две трети онкопатологий данного вида выявляются у людей старше указанного возраста.
Пол.Мужчины заболеваютраком поджелудочной железы в полтора раза чаще, чем женщины.
Наследственность.Если кто-то из близких родственников болел раком поджелудочной железы, угроза столкнуться с аналогичным диагнозом на склоне лет резко возрастает. Дело в том, что некоторые генные мутации, передающиеся по наследству, увеличивают склонность к возникновению онкологии поджелудочной железы.
Хронические заболевания.Считается, что некоторые хронические болезни повышают риск заболеть раком поджелудочной железы. К ним относится хронический панкреатит, цирроз печени и диабет 2-го типа.
Образ жизни.Спровоцировать развитие рака поджелудочной железы могут вредные привычки. В первую очередь – курение. Как утверждают исследователи, для человека, выкуривающего по пачке сигарет в день, риск умереть от рака поджелудочной железы вдвое выше, чем для некурящего.
К другим вредным привычкам, ведущим к болезни, относятся переедание и малоподвижный образ жизни, следствием которых является избыточный вес.
Химикаты. Ряд пестицидов, красителей и химических веществ, используемых на промышленных производствах, при длительном воздействие на организм человека также ведут к негативным изменениям в железе.
Типы рака поджелудочной железы
Различают несколько типов рака поджелудочной железы.
Онкопаталогия экзокринных клеток:
Аденокарцинома – наиболее часто встречающийся тип рака поджелудочной железы, образующийся из клеток слизистой оболочки. К нему относятся свыше 80% новообразований в этом органе.
Плоскоклеточный рак. Форма рака поджелудочной железы, встречающаяся у 3-4% заболевших.
Цистаденокарцинома – перерождается из доброкачественной опухоли, цистаденомы.
Ацинарно-клеточный рак – диагностируется в 1-2% случаев, как правило у молодых людей.
Онкология экдокринных клеток:
Инсулинома – раковая опухоль, вырабатывающая большое количество инсулина, избыток которого в организме приводит к приступам гипоклемии (снижению уровня глюкозы в крови).
Гастринома – раковая опухоль, вырабатывающая гастрин (гормон, стимулирующий повышение уровня соляной кислоты в желудке).
Глюкагонома – раковая опухоль, вырабатывающая глюкагон (гормон, повышающий содержание сахара в крови).
Симптомы
Рак поджелудочной железы развивается агрессивно. Опухоль быстро разрастается, давая метастазы в лимфоузлы, печень, легкие, кости. Особая опасность этого вида рака – в отсутствии симптоматики на ранних стадиях. Более поздние проявления похожи на признаки других заболеваний.
Можно выделить следующие основные симптомы:
Диспепсия – тошнота, рвота, отсутствие аппетита, запоры, вздутие верхней части живота. Могут быть заметны уже на ранней стадии заболевания.
Боли в верхней и средней части живота или спины. Возникают на поздней стадии болезни из-за сжатия опухолью нервных окончаний поджелудочной железы и расположенных рядом органов. Носят интенсивный, мучительный характер, усиливаются после еды и по ночам. Несколько ослабевают, когда человек наклоняется вперед или ложится на бок.
Желтуха.Растущая опухоль перекрывает общий желчный и панкреатический протоки, что ведет к механической желтухе. Как следствие – кожные покровы и глаза желтеют, кал становится бесцветным, моча темной.
Интоксикация. С ростом опухоли человек начинает терять силы, чувствовать усталость, постоянное утомление, апатию. Из-за отсутствия аппетита быстро снижается вес. Нарушается сон, замедляются реакции, появляются головокружение и головные боли.
Врачи рекомендуют каждому человеку раз в год проходить УЗИ брюшной полости. При наличии в анамнезе двух и более факторов риска добавить к обследованию МРТ брюшной полости.
Стадии заболевания
1-я стадия. Раковая опухоль локализована в поджелудочной железе. Делится на две подстадии в зависимости от размера новообразования. В IA подстадии диаметр опухоли меньше 2 см. В подстадии IB опухоль больше 2 сантиметров.
2-я стадия. Новообразование распространяется на расположенные рядом органы и на лимфатические узлы. Также делится на две подстадии. В IIA рак распространился на близлежащие ткани и органы, но лимфатические узлы не затронуты. В IIB лимфатические узлы оказываются затронуты опухолью.
3-я стадия. Рак распространился на близкорасположенные крупные кровеносные сосуды, такие, как верхняя брыжеечная артерия, чревный ствол, общая печеночная артерия и воротная вена.
4-я стадия. Опухоль разрастается и захватывает отдаленные органы – легкие, печень и брюшную полость.
Диагностика
На начальных стадиях болезни рак поджелудочной железы выявляется зачастую случайно, при проведении УЗИ или МРТ-исследований брюшной полости. При подозрении на наличие онкопатологии данного органа обычно назначают комплекс исследований:
Лабораторная диагностика.Помимообщего анализа крови, мочи, кала, проверки уровня сахара в крови и печеночных проб, проводят более специальные тесты. Такие, как онкомаркер СА-242 и карбогидратный антиген CA-19-9; панкреатическая амилаза в крови и моче; уровень инсулина, гастрина или глюкагона в крови и другие. Но посредством лабораторных исследований можно только заподозрить наличие онкопатологии. Окончательный диагноз ставят в ходе инструментальных обследований брюшной полости.
Ультразвуковое исследование (УЗИ). Может быть выполнена с помощью внешних и внутренних устройств. Во втором случае врач через пищевод, желудок и тонкий кишечник подводит эндоскоп к поджелудочной железе и видит картину «изнутри». УЗИ дает представление о диффузных изменениях внутренних органов и помогает локализовать место поиска предполагаемого новообразования.
Компьютерная томография (КТ) – эффективная методика обследования поджелудочной железы, основанная на комбинации рентгеновского излучения с компьютерной визуализацией. В отличие от УЗИ, которое дает только общую картину изменений внутренних органов, КТ более информативна: компьютерный томограф «видит» 90% опухолей диаметром более 2 см, 60% новообразований меньшего размера, также позволяет выявить метастазы. В ходе исследования пациенту внутривенно вводят контрастное вещество и делают снимки в трех фазах, что позволяет получить полное представление о картине изменений.
Магнитно-резонансная томография (МРТ). Один из наиболее информативных видов исследования при раке поджелудочной железы. Позволяет выявить все разновидности онкопатологий данного органа даже на ранних стадиях развития, а также увидеть метастазы. В отличие от КТ, в установке МРТ не используются рентгеновские лучи, а значит – отсутствуют ограничения по частоте назначения данного вида исследования пациенту.
Позитронно-эмиссионная томография (ПЭТ). Вид ядерной диагностики, позволяющей получить представление об изменениях в морфологии, функциях и метаболизме органа. Пациенту перед исследованием внутривенно вводится радиофармпрепарат. Активно растущие раковые клетки захватывают и абсорбируют большее количество радионуклидов, что отчетливо видно на изображении, получаемом с помощью сканера. Часто совмещается с КТ. Метод используют для стадирования заболевания и оценки эффективности проведенного лечения.
Эндоскопическая ретроградная холангиопанкреатография. Эндоскоп вводится в организм больного либо через рот, желудок, двенадцатиперстную кишку и подводится к поджелудочной железе, в которую введен краситель (контраст), что позволяет получить информативный рентгеновский снимок.
Эндоскопическая ретроградная холангиография. Инвазивная процедура, в ходе которой делает прокол печени под контролем УЗИ, в желчные протоки вводится контрастное вещество, которое позволяет получить информативный снимок.
Лапароскопия. Лапароскоп (тонкую трубку с ультразвуковым зондом на конце) вводят в брюшную полость больного через небольшой надрез на животе, который выполняют под местной анестезией. Метод, как и холангиография, информативный, но инвазивный, травмирующий тело пациента. Выполняется в тех случаях, когда по тем или иным причинам оказываются недоступны или недостаточны неинвазивные КТ, МРТ и ПЭТ.
Биопсия – забор образца ткани поджелудочной железы для гистологического (клеточного) исследования. Осуществляется при лапароскопии, эндоскопии или полостной операции. На основе биопсии ставят окончательный диагноз о наличии и характере злокачественной опухоли.
Лечение
Лечение рака поджелудочной железы назначается в зависимости от вида опухоли и стадии заболевания. Врачи, основываясь на особенностях течения болезни и состоянии пациента, выбирают комбинацию следующих методов:
Хирургическое вмешательство. В ходе операций, в зависимости от локализации и стадии рака, проводится либо полная, либо частичная резекция поджелудочной железы. Нередко также удаляют часть близкорасположенных органов – двенадцатиперстной кишки, желудка, желчного пузыря, находящиеся рядом лимфоузлы. На последнем этапе болезни, если рак признан неоперабельным, проводят паллиативные операции для облегчения состояния человека.
Химиотерапия. Больному назначаются один или комплекс препаратов, блокирующих развитие раковых клеток. Лечение сопряжено с побочными эффектами (тошнота, выпадение волос, слабость). Эффективность метода при раке поджелудочной железы оценивается в 30-40%.
Таргетная терапия (новое направление в химиотерапии) основывается на применении препаратов, в меньшей степени затрагивающих здоровые ткани. Это наиболее щадящая для пациентов методика. Но стоимость ее намного выше обычной химиотерапии.
Лучевая терапия. Назначается, как правило, в комбинации с химиотерапией или хирургической операцией. Раковую опухоль подвергают облучению либо до хирургического вмешательства – для уменьшения размера новообразования, либо после – для предотвращения рецидива. Ионизирующее излучение высокой концентрации подается непосредственно в раковые клетки, минуя здоровые ткани. Эффект облучения состоит в нарушении процессов саморегуляции в злокачественных клетках, прекращении их кровоснабжения, что с течением времени приводит к гибели опухоли. Использование в нашем Центре радиохирургии и стереотаксической радиотерапии принципов конформной лучевой терапии позволяет рассчитать форму пучка, точно совпадающего с размерами опухоли и подать максимальные дозы излучения в центр опухоли, одновременно снизив дозу на ее границе – чтобы минимизировать воздействие на здоровые клетки. Проводится на линейных ускорителях VARIAN Clinac 2100CD и VARIAN TrueBeam STx.
Радиохирургическая операция на кибер-нож (CyberKnife). Радиохирургическое вмешательство, применяемое как дополнение к химиотерапии или хирургической операции. Является основным методом лечения, если резекция поджелудочной железы невозможна из-за сопутствующих заболеваний или если пациент отказывается от полостной операции.
Несмотря на название, операция на Кибер-ноже не подразумевает надрезов и не требует анестезии. Система доставляет пучки излучения непосредственно в очаг ракового поражения. Точность попадания позволяет, не воздействуя на здоровые ткани, воздействовать на опухоль более высокой дозой радиации, чем при обычной лучевой терапии на линейных ускорителях. Поэтому «выжигание» раковых клеток производится не за 25-40 процедур, а за 1-5 сеансов. Госпитализация не требуется: пациент может приезжать в Центр на процедуру, которая занимает в среднем 40-60 минут. Восстановительный период после завершения курса радиохирургического лечения минимальный. Пациент может практически сразу возвращаться к обычной жизни.
Источник
