Проток поджелудочной железы ductus
Оглавление темы “Топографическая анатомия поджелудочной железы.”:
- Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
- Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
- Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
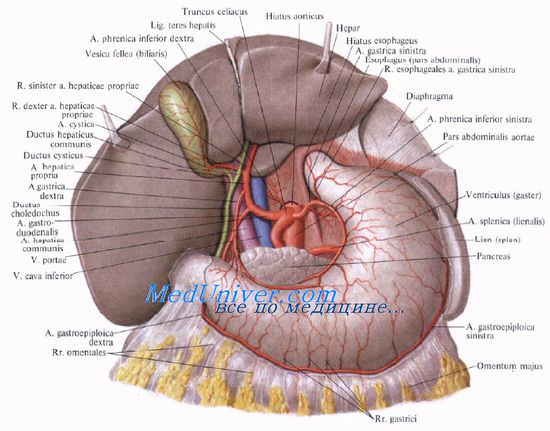
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
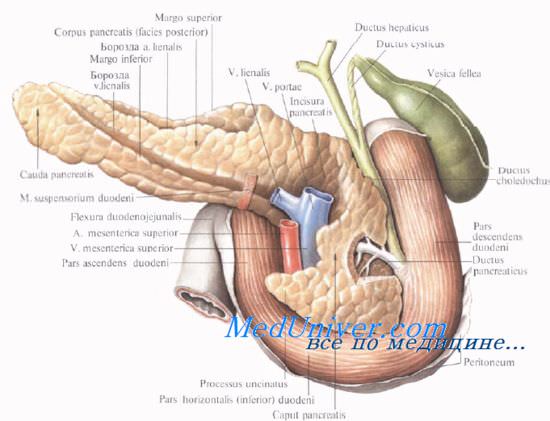
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.

Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
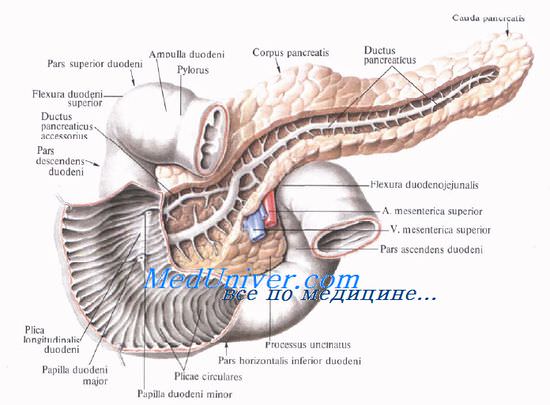
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.
Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
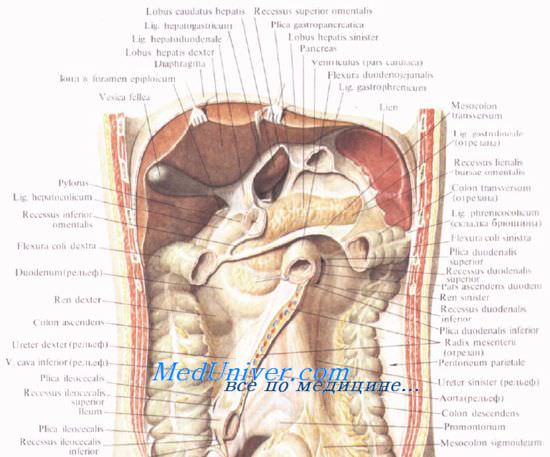
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
Кровоснабжение поджелудочной железы
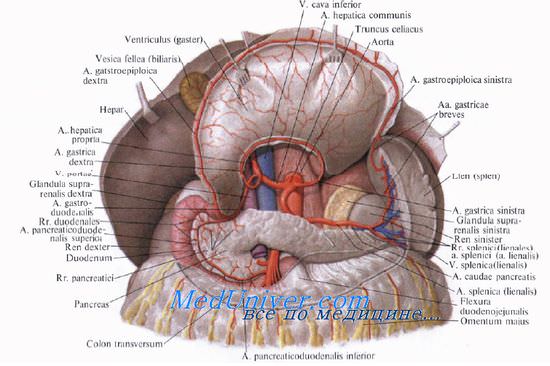
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
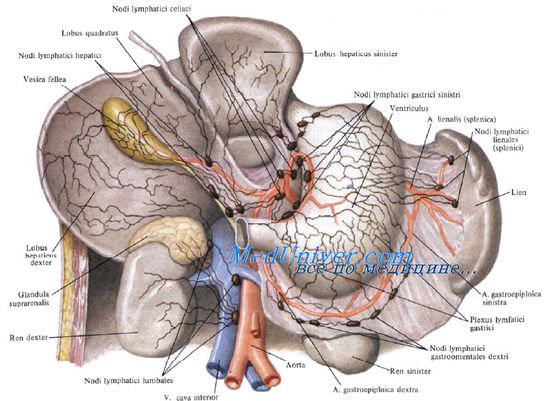
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
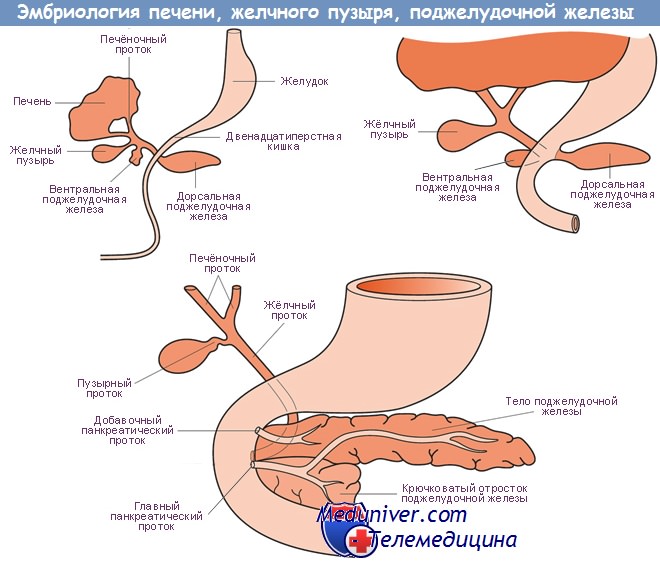
Формирование протока поджелудочной железы. Этапы развития поджелудочной железы
Дистальный отдел выводного протока дорсальной поджелудочной железы соединяется с выводным протоком вентральной поджелудочной железы, образуя основной выводной проток поджелудочной железы (ductus pancreaticus major Wirsungi). Вместе с желчным протоком он открывается в области papilla duodenalis Vateri в просвет двенадцатиперстной кишки.
От проксимального отдела дорсального выводного протока иногда сохраняется добавочный поджелудочный проток (ductus pancreaticus minor Santorini), который в области головки панкреатической железы открывается в основной выводной проток.
При ротации кишечной петли и двенадцатиперстной кишки вправо (по ходу часовой стрелки), происходит также поворот и закладки поджелудочной железы, расположенной в дорсальной брыжейке желудка (и в брыжейке двенадцатиперстной кишки), причем таким образом, что его первоначально правая поверхность становится поверхностью дорсальной, прилегая к дорсальной стенке тела.
Правый, вытянутый листок желудочной брыжейки срастается при этом с париетальной брюшиной дорсальной стенки тела, и поджелудочная железа благодаря этому становится ретроперитонеально (забрюшинно) расположенным органом. Одновременно изменяет свое положение и двенадцатиперстный сосочек Ватери (papilla duodenalis Vateri), который сначала располагается по средней линии на вентральной поверхности задней стенки двенадцатиперстной кишки, а при ротации кишечной петли смещается на медиальную стенку.
Из обеих эпителиальных закладок поджелудочного выводного протока, который проходит посередине поджелудочной железы, начинают выпячиваться плотные эпителиальные балки, в которых затем образуются канальцы. На их концах в третьем месяце появляются зачатки панкреатических ацинусов, долек.
Из этого же зачатка одновременно возникают и неполые балки и клеточные узелки, дающие начало островкам Лангерганса, особенно в области дорсальной закладки поджелудочной железы. Со временем в них происходит дифференциация эндокринных клеток, которые уже во время внутриутробной жизни выделяют гормон инсулин.
В соответствии с одной теорией (Вольф), которой придерживается большинство авторов, хотя из клеточных балок панкреатической закладки возникают клетки экзокринного и эндокринного компонентов поджелудочной железы, тем не менее дифференцированные экзокринные альвеолы железы уже не могут преобразовываться в островки Лангерганса, поскольку последние возникают вновь только из эпителия выводных протоков. Наоборот, другие авторы (теория „ballancement” Лагуэсса) не отрицают полностью возможность взаимного преобразования экзокринных элементов в эндокринные и, наоборот, причем не только в процессе развития эмбриона, но и во взрослом состоянии.
Из мезенхимных компонентов дорсальной желудочной и двенадцатиперстной брыжеек образуются интерстициальная ткань и капсула поджелудочной железы. Соединительная ткань разделяет орган на отдельные доли и дольки. Из отделившихся частей панкреатических закладок в некоторых случаях наблюдается развитие добавочных поджелудочных желез.
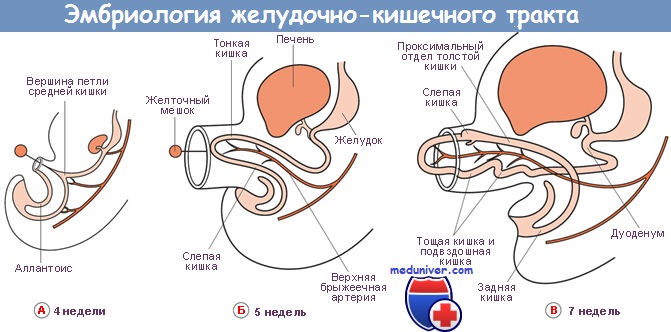
Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)

– Также рекомендуем “Развитие органов дыхания. Формирование дыхательной системы эмбриона”
Оглавление темы “Формирование желудка и кишечника плода”:
1. Формирование желудка. Развитие желудка эмбриона
2. Формирование кишечника. Развитие кишечника плода
3. Этапы развития кишечника. Поворот (разворот) кишечника плода
4. Клоака кишечника плода. Эпителий кишечной трубки эмбриона
5. Формирование печени плода. Развитие печени эмбриона
6. Ротация печени плода. Развитие поджелудочной железы эмбриона
7. Формирование протока поджелудочной железы. Этапы развития поджелудочной железы
8. Развитие органов дыхания. Формирование дыхательной системы эмбриона
9. Развитие гортани. Формирование трахеи
10. Развитие легких плода. Формирование бронхиального дерева
Источник
1.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
, pancreas. Расположена поперечно на уровне L1 – L2. Имеет длину 13 – 15 см и лежит забрюшинно. Рис. А, Рис. Б.
2.
Головка поджелудочной железы
, caput pancreatis. Расположена в петле двенадцатиперстной кишки. Рис. А.
3.
Крючковидный отросток
, processus uncinatus. Часть головки, которая огибает верхние брыжеечные сосуды сзади. Рис. А, Рис. Б.
4.
Вырезка поджелудочной железы
, incisura pancreatis. Расположена между крючковидным отростком и остальной частью головки поджелудочной железы. Рис. А, Рис. Б.
5.
Тело поджелудочной железы
, сorpus pancreatis. Локализуется преимущественно спереди позвоночного столба. Развивается из дорсальной закладки поджелудочной железы. Рис. А, Рис. Б.
6.
Передняя поверхность
, facies anterior. Обращена вперед и вверх. Рис. Рис. А.
7.
Задняя поверхность
, facies posterior. Направлена назад. Рис. Б.
8.
Нижняя поверхность
, facies inferior. Обращена вперед и вниз. Сверху ограничена корнем брыжейки поперечной ободочной кишки. Рис. А.
9.
Верхний край
, margo superior. Лежит между передней и задней поверхностями. Рис.А, Рис. Б.
10.
Передний край
, margo anterior. Соответствует линии прикрепления брыжейки поперечной ободочной кишки (178.5). Является нижней границей сальниковой сумки на задней стенке брюшной полости. Рис. А.
11.
Нижний край
, margo inferior. Находится между нижней и задней поверхностями. Рис. А.
12.
Сальниковый бугор
, tuber omentale. Часть тела железы вблизи головки, выступающая в сальниковую сумку. Рис. А, Рис. Б.
13.
Хвост поджелудочной железы
, cauda pancreatis. Направлен вверх и влево. Контактирует с селезенкой. Рис. А, Рис. Б.
14.
Капсула поджелудочной железы
, capsula pancreatis.
15.
Экзокринная часть поджелудочной железы
, pars exocrina pancreatis. Выполняет внешнесекреторную функцию и составляет основную массу железы.
16.
Дольки поджелудочной железы
, lobulus pancreaticus. Макроскопически различимые образования. Рис. А.
17.
Проток поджелудочной железы
, ductus pancreaticus. Главный экскреторный проток железы, открывается отверстием на большом сосочке двенадцатиперстной кишки вместе с общим желчным протоком. Рис. Б.
18.
Сфинктер протока поджелудочной железы
, m. sphincter ductus pancreatici. Циркулярная мышца, расположенная перед отверстием протока. См. с.135, Рис. А.
19.
Добавочный проток поджелудочной железы
, ductus pancreaticus accessorius. Открывается на малом сосочке двенадцатиперстной кишки (124.13). Рис. Б.
20.
Добавочная поджелудочная железа
, (pancreas accessorium). Эктопические участки ткани поджелудочной железы в стенке желудка или двенадцатиперстной кишки.
21.
Эндокринная часть поджелудочной железы
, pars endocrina pancreatis. Представлена, примерно, 1 млн. островков Лангерганса, вырабатывающих глюкагон и инсулин.
22.
ПЕЧЕНЬ
, hepar. На основании ветвления сосудов и желчных протоков разделена на сегменты. Международный номенклатурный комитет предлагает использовать классификацию Hjortsjo. Рис. В.
23.
Диафрагмальная поверхность
, facies diaphragmatica. Поверхность органа, обращенная к диафрагме. Рис. В.
24.
Верхняя часть
, pars superior. Входит в состав диафрагмальной поверхности печени и направлена краниально. Рис. В.
25.
Сердечное вдавление
, impressio cardiaca. Небольшое углубление слева и спереди от нижней полой вены. Рис. В.
26.
Передняя часть
, pars anterior. Фрагмент диафрагмальной поверхности, обращенный вперед. Рис. В.
27.
Правая часть
, pars dextra. Участок диафрагмальной поверхности, обращенный вправо. Рис. В.
28.
Задняя часть
, pars posterior. Фрагмент диафрагмальной поверхности, обращенный назад. Рис. В.
29.
Внебрюшинное поле
, arеа nuda [[pars affixa]]. Непокрытый брюшиной участок диафрагмальной поверхности печени. Рис.В.
30.
Борозда полой вены
, sulcus venae cavae. Содержит нижнюю полую вену Рис. В.
31.
Щель венозной связки
, fissura lig. venosi. Направляется от ворот печени к борозде нижней полой вены между хвостатой и левой долями печени. Рис. В.
Источник
Оглавление темы “Желчный пузырь. Желчные протоки.”:
- Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
- Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
- Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
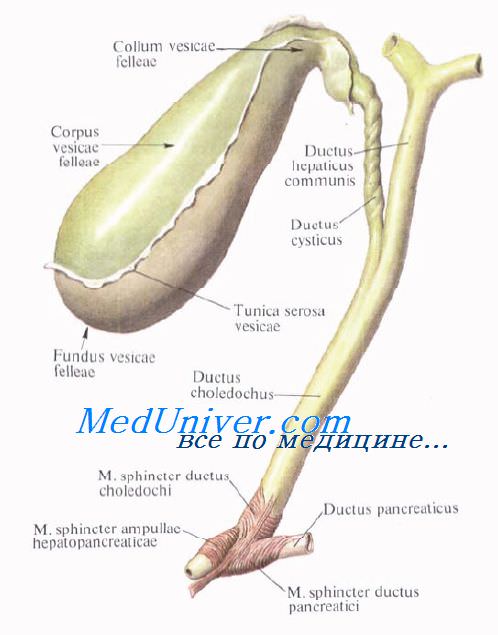
Желчный пузырь, vesica biliaris (fellea), грушевидной формы, располагается в fossa vesicae biliaris на нижней поверхности печени, между ее правой и квадратной долями.
Желчный пузырь подразделяется на три отдела: дно, fundus, тело, corpus, и шейку, collum. Шейка пузыря продолжается в пузырный проток, ductus cysticus. Длина желчного пузыря — 7—8 см, диаметр в области дна — 2—3 см, вместимость пузыря достигает 40—60 см3.
В желчном пузыре различают верхнюю стенку, прилегающую к печени, и нижнюю, свободную, обращенную в брюшную полость.
Проекции желчного пузыря
Желчный пузырь и протоки проецируются в собственно надчревной области.
Дно желчного пузыря проецируется на переднюю брюшную стенку в точке на пересечении наружного края прямой мышцы живота и реберной дуги на уровне слияния хрящей правых IХ—X ребер. Чаще всего эта точка находится на правой парастернальной линии. Другим способом проекцию дна желчного пузыря находят в точке пересечения реберной дуги линией, соединяющей вершину правой подмышечной ямки с пупком.
Синтопия желчного пузыря
Сверху (и спереди) от желчного пузыря находится печень. Дно его обычно выдается из-под передненижнего края печени примерно на 3 см и примыкает к передней брюшной стенке. Справа дно и нижняя поверхность тела соприкасаются с правым (печеночным) изгибом ободочной кишки и начальным отделом двенадцатиперстной кишки, слева — с пилорическим отделом желудка. При низком положении печени желчный пузырь может лежать на петлях тонкой кишки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
Брюшина желчного пузыря чаше всего покрывает дно пузыря на всем протяжении, тело и шейку — с трех сторон (мезоперитонеальное положение). Реже встречается интраперитонеально расположенный пузырь с собственной брыжейкой.
Такой желчный пузырь подвижен и может перекручиваться с последующим нарушением кровообращения и некрозом. Возможно и экстраперитонеальное положение желчного пузыря, когда брюшина покрывает только часть дна, а тело располагается глубоко в щели между долями. Такое положение называют внутрипеченочным.
Кровоснабжение желчного пузыря
Кровоснабжает желчный пузырь желчно-пузырная артерия, а. cystica, отходящая, как правило, от правой ветви a. hepatica propria между листками печеночно-дуоденальной связки. Артерия подходит к шейке пузыря спереди от пузырного протока и делится на две ветви, идущие на верхнюю и нижнюю поверхность пузыря.
Взаимоотношения пузырной артерии и желчных протоков имеют большое практическое значение. В качестве внутреннего ориентира выделяют trigonum cystohepaticum, пузырно-печеночный треугольник Кало [Calot]: его двумя боковыми сторонами являются пузырный и печеночный протоки, образующие угол, открытый кверху, основанием треугольника Кало является правая печеночная ветвь.
В этом месте от первой печеночной ветви и отходит a. cystica, которая нередко сама образует основание треугольника. Часто это место прикрыто правым краем печеночного протока.
Венозный отток от желчного пузыря происходит через желчно-пузырную вену в правую ветвь воротной вены.
Иннервация желчного пузыря
Иннервация желчного пузыря и его протока осуществляется печеночным сплетением.
Лимфоотток от желчного пузыря
Лимфоотток от желчного пузыря происходит сначала в желчно-пузырный узел, а затем в печеночные узлы, лежащие в печеночно-дуоденальной связке.
Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Выходящие из печени правый и левый печеночные протоки в воротах печени соединяются, образуя общий печеночный проток, ductus hepaticus communis. Между листками печеночно-дуоденальной связки проток спускается на 2—3 см вниз, до места соединения с пузырным протоком. Позади него проходят правая ветвь собственной печеночной артерии (иногда она проходит впереди протока) и правая ветвь воротной вены.
Пузырный проток, ductus cysticus, диаметром 3—4 мм и длиной от 2,5 до 5 см, выйдя из шейки желчного пузыря, направляясь влево, впадает в общий печеночный проток. Угол впадения и расстояние от шейки желчного пузыря могут быть самыми разными. На слизистой оболочке протока выделяют спиральную складку, plica spiralis [Heister], играющую определенную роль в регулировании оттока желчи из желчного пузыря.
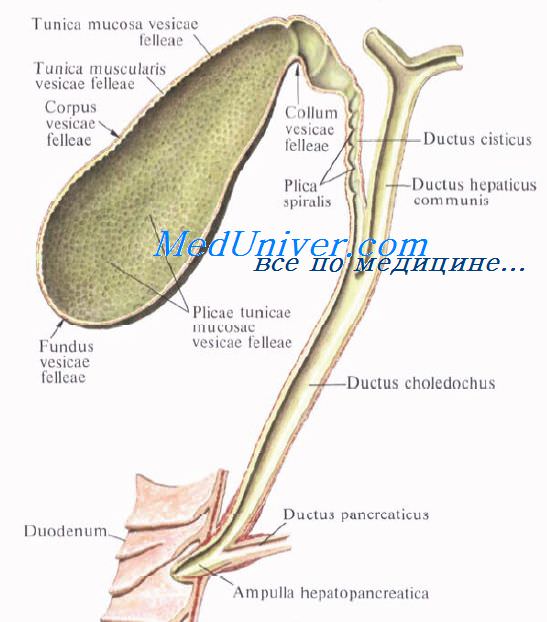
Общий желчный проток, ductus choledochus, образуется в результате соединения общего печеночного и пузырного протоков. Он располагается сначала в свободном правом крае печеночно-дуоденальной связки. Слева и несколько кзади от него располагается воротная вена. Общий желчный проток отводит желчь в двенадцатиперстную кишку. Его длина составляет в среднем 6—8 см. На протяжении общего желчного протока выделяют 4 части:
1) супрадуоденальная часть общего желчного протока идет до двенадцатиперстной кишки в правом крае lig. hepatoduodenale и имеет протяженность 1—3 см;
2) ретродуоденальная часть общего желчного протока длиной около 2 см располагается позади верхней горизонтальной части duodenum примерно на 3—4 см правее привратника желудка. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis;
3) панкреатическая часть общего желчного протока длиной до 3 см проходит в толще головки поджелудочной железы или позади нее. В этом случае проток прилегает к правому краю нижней полой вены. Воротная вена лежит глубже и пересекает панкреатическую часть общего желчного протока в косом направлении слева;
4) интерстициальная, конечная, часть общего желчного протока имеет длину до 1,5 см. Проток прободает заднемедиальную стенку средней трети нисходящей части двенадцатиперстной кишки в косом направлении и открывается на вершине большого (фатерова) сосочка двенадцатиперстной кишки, papilla duodeni major [Vater]. Сосочек расположен в области продольной складки слизистой оболочки кишки. Чаще всего конечная часть ductus choledochus сливается с протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica [Vater].
В толще стенки большого дуоденального сосочка ампулу окружают гладкие кольцевые мышечные волокна, образующие сфинктер печеночно-поджелудочной ампулы, m. sphincter ampullae hepatopancreaticae.
Видео урок топографической анатомии и оперативной хирургии печени
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
