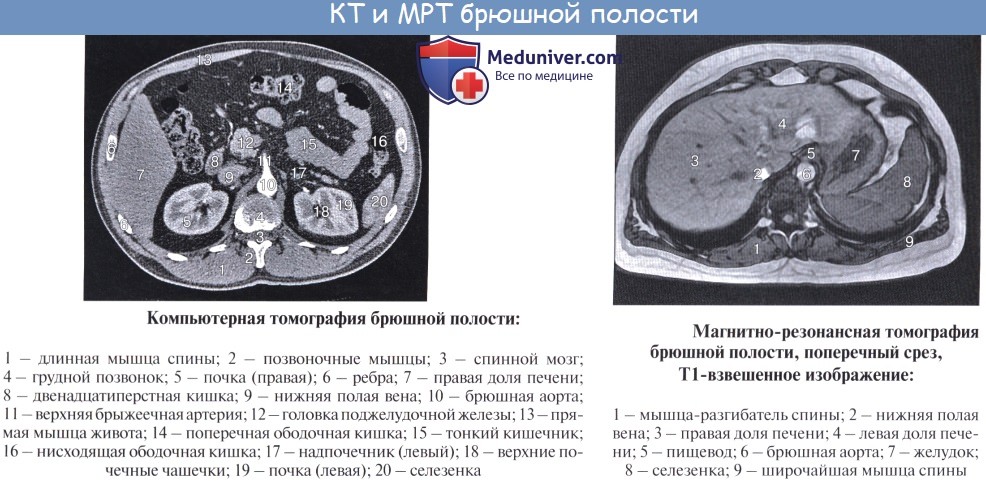
Поджелудочная железа сальниковая сумка
Сальниковая сумка
поджелудочной железы – это щелевидное пространство, расположенное в верхней
области живота. Она имеет довольно сложно анатомическое строение, а также
абсолютно разные размеры и анатомические формы. Размеры и формы малого сальника
разнятся в зависимости от его взаимоотношения с другими внутренними органами,
такими как желудок, селезенка и другие.
Щелевидное пространство имеет границы,
которые прямо контактируют с желудком, печенью, левой почкой, поджелудочной
железой, селезенкой и другими органами, поскольку границами являются
непосредственно их контуры. Передняя граница – тыльная стенка желудка, задняя –
пристеночный листок оболочки внутренней стороны живота, который покрывает
поджелудочную железу, левую почку и надпочечник, а также другие, рядом
расположенные части организма.

Сверху щелевидное пространство покрыто
хвостатой долей печени и частью диафрагмы, тогда как снизу ее границей является
брыжейка поперечной ободочной кишки. С левой стороны она граничит с селезенкой
и ее связками. Вместо правой границы она имеет проход в преддверие и
сальниковое отверстие.
Интересно!
Второе название данной части человеческого организма – малый брюшной мешок. Он
ограничивает пустое пространство, которое располагается позади желудка, и имеет
размеры в среднем от 5 до 15
мм.
Поскольку рассматриваемая частица
человеческого организма контактирует со всеми расположенными рядом частями
организма, при их заболевании воспаление задевает и ее. В большей степени она
страдает при болезнях поджелудочной железы: деструктивный панкреатит, острый
панкреатит, кисты, и другие недуги, поражающие поджелудочную железу, а также от
патологий, поражающих желудок, печень, селезенку, левую почку, надпочечник,
диафрагму и др.
Абсцесс

Абсцесс – это воспаление тканей, при
котором в ее полости образуется гной, а сами ткани при этом подвергаются
распаду. Гной может содержать отмершие частицы тканей, и при значительном их
скоплении, осложнения развиваются достаточно быстро, и приводят к непоправимым
последствиям, вплоть до летального исхода.
Абсцесс малого брюшного мешка встречается
двух типов: панкреатический и не панкреатический. Второй встречается довольно
редко, и связан с механическими повреждениями, химическими поражениями и
другими явлениями, тогда как первый является основной патологией, поражающей
малый сальник, и развивается вследствие осложнения панкреатита разной
этиологии. Проникнуть инфекция может при хирургическом вмешательстве в органы
брюшной полости, а именно при операциях на желудке и желудочно-кишечном тракте,
печени, поджелудочной железе, почке, а также при операциях на внутренностях
верхней части живота, при механических повреждениях либо при наличии травмы.
Диагностическое обследование заболевания
малого брюшного мешка и его стенок провести довольно сложно, и при этом
задействуются различные методы: ультразвуковая диагностика, рентгенография и
многое другое, а также требуется провести исследование венозной крови,
исследовать общий анализ крови, образцы урины.
При абсцессе у пациента отмечают следующие
симптомы:
- сильные болевые ощущения острого типа;
- ощущение тошноты, постепенно нарастающее,
с последующей рвотой, не приносящей облегчения; - незначительный тонус мышц, расположенных
на границе с мешочком; - повышение температуры тела до отметки
свыше 37.5 градусов Цельсия; - нарушения работы диафрагмы;
- при исследовании крови обнаруживается
острая форма лейкоцитоза, сопровождающаяся изменениями токсического типа в
нейтрофилах; - при рентгенографическом исследовании отмечается
наличие жидкости в пространстве, уровень которой зависит от степени воспаления,
изменения в расположении диафрагмы, другие изменения.
Осторожно!
Любая болезнь является опасной, и требует немедленного медицинского
вмешательства. При отсутствии своевременного лечения во время абсцесса, человек
рискует потерять самое дорогое, что у него есть: свою жизнь.
Лечение абсцесса малого брюшного мешка
подразумевает внутрибрюшную операцию, во время которой из пространства и тканей
извлекают гной, при необходимости проводится дренирование, пораженный участок
промывается. При значительном поражении мешочка, пораженная часть подлежит
ампутации.
Лечение абсцесса является довольно сложным
процессом, поскольку для устранения патологии требуется обязательное
хирургическое вмешательство, с применением сложных технологий. Терапевтическому
методу лечения данная патология не подлежит в связи со сложностью происхождения
и риском рецидива. При отсутствии должного лечения, недуг развивается, гной
вытекает в живот, вследствие чего развивается гнойный перитонит. Данное
заболевание поддается хирургическому лечению первые несколько часов, после
чего, при отсутствии вмешательства, пациент умирает.
Другие заболевания

В связи с граничным расположением
сальниковой сумки и других внутренностей, заболевание любого органа брюшной
полости негативно сказывается на состоянии ее стенок. Таким образом, при острых
формах болезней желудка, печени, левой почки и надпочечника, селезенки, а также
поджелудочной железы, стенки органа поражаются, развивается воспалительный
процесс, вследствие чего накапливается жидкость, либо образуется инородное
тело.
В большей степени, болезнь сальниковой
сумки развивается вследствие запущенности иных патологий, отсутствии должного
лечения, развития осложнений. При проявлении таких факторов, как механическое
повреждение желудка, печени, почки, селезенки, либо гнойное воспаление,
злокачественные опухоли, воспалительный процесс развивается, и поражает стенки
сальника. В итоге требуется длительное лечение, зачастую хирургическое
вмешательство.
Важно!
Воспалительный процесс – это не болезнь, а ее последствие. При первых
проявлениях неприятных ощущений, а также подозрении на развитие недуга, важно
сообщить об этом врачу, поскольку последствия могут быть необратимыми.
Из всего вышеперечисленного следует вывод, что
сальниковая сумка является не чем иным, как пустотой между органами брюшной
полости, покрытой со всех сторон их стенками. Все патологии, поражающие внешние
и внутренние частицы тела человека, оказывают негативное влияние на сальники, и
соответственно, приводят к развитию серьезного заболевания сальниковой сумки, и
в дальнейшем существует риск развития иных болезней.
Источник
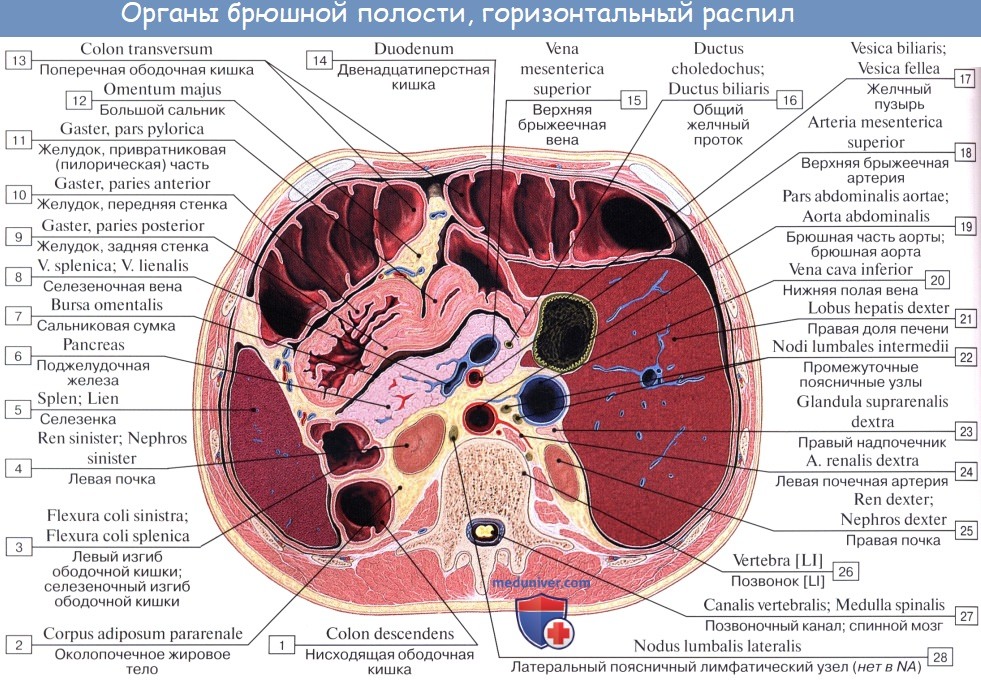
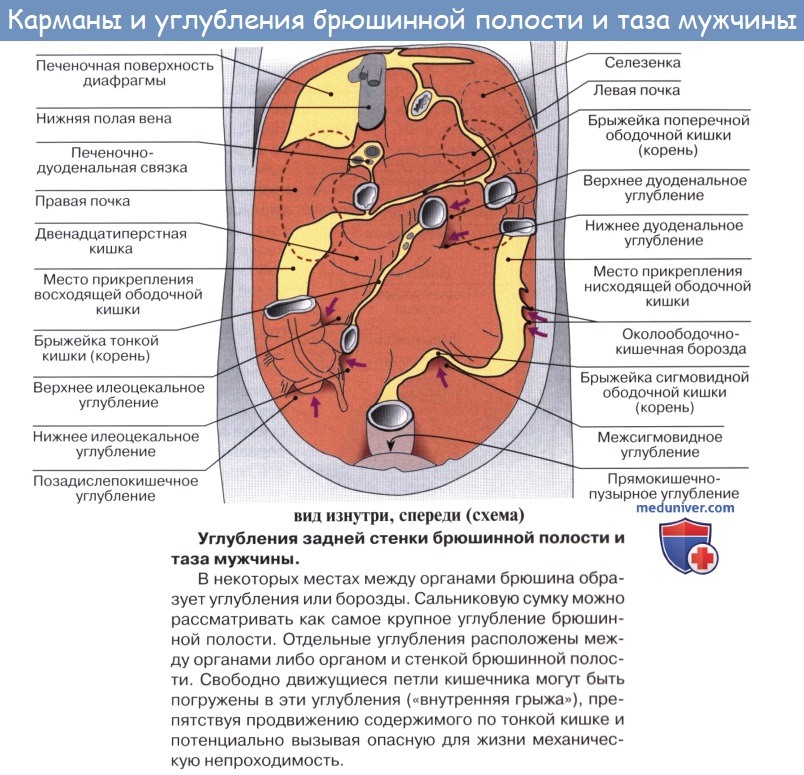
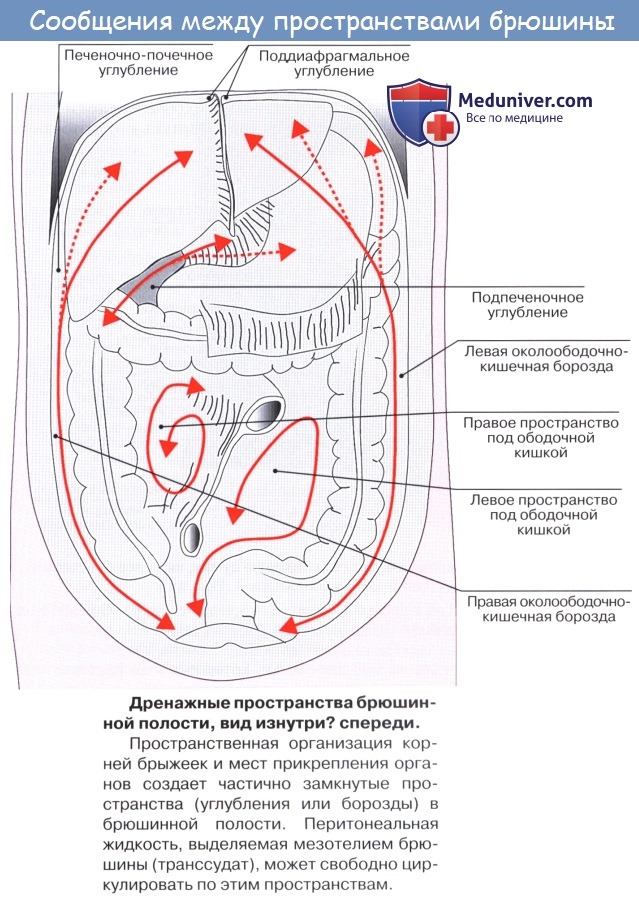
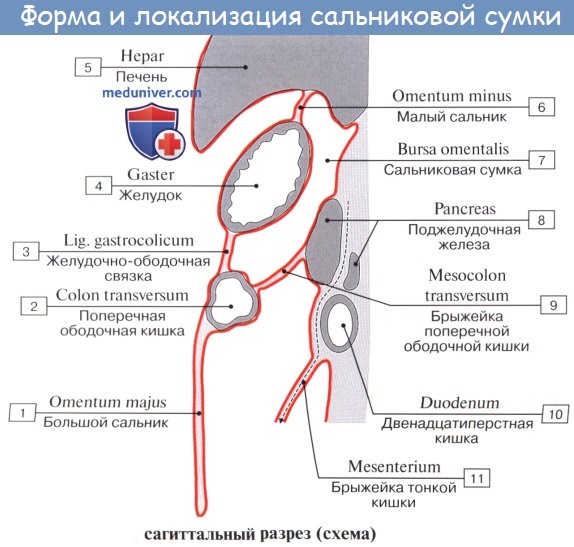
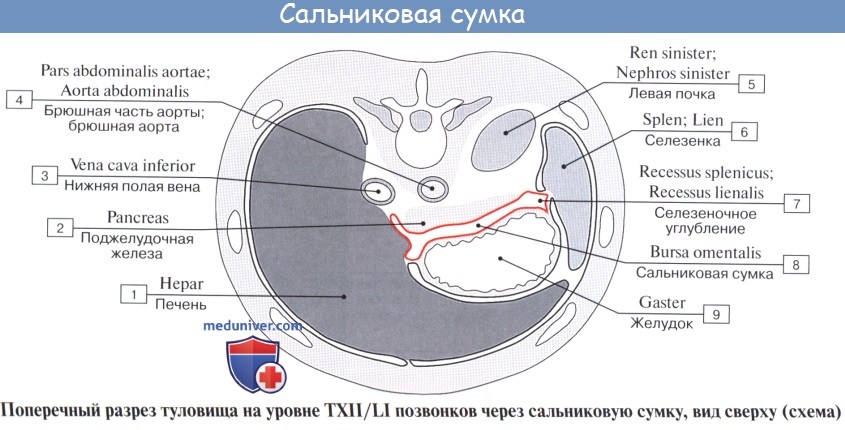
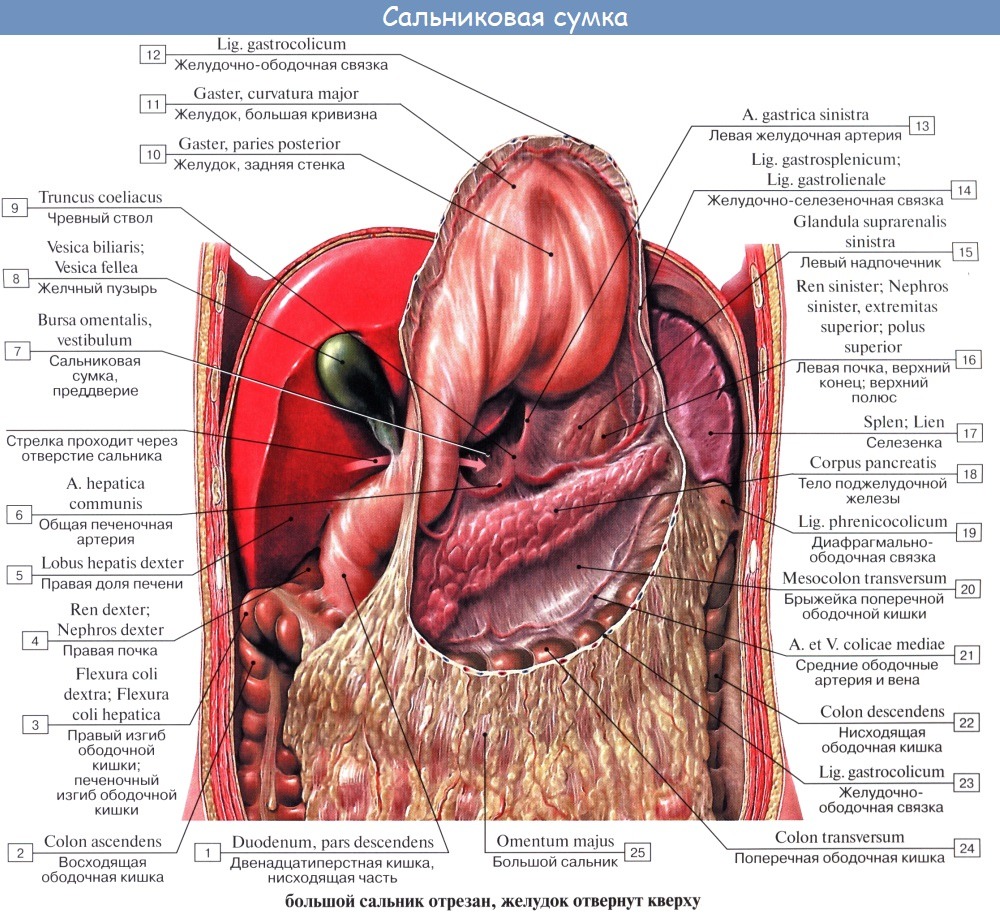
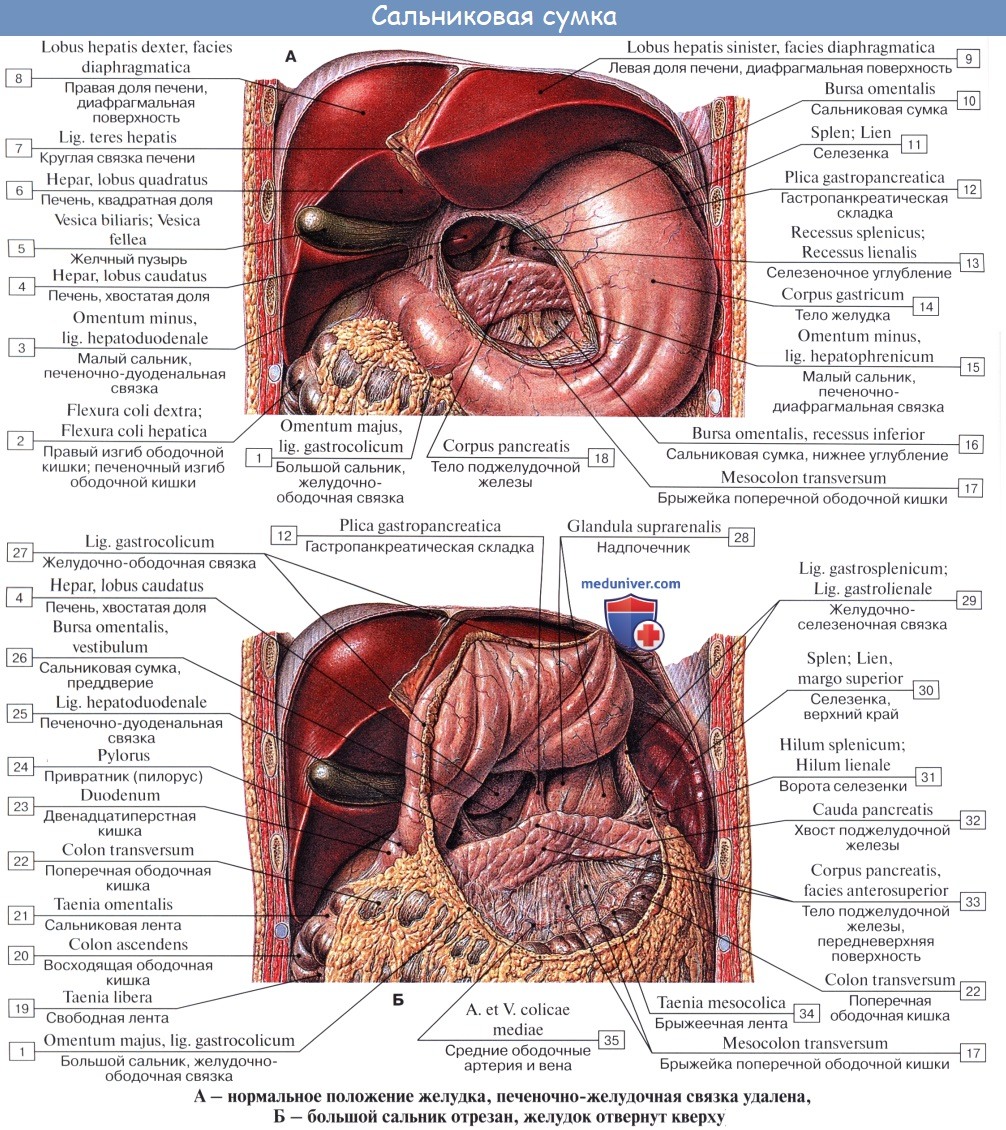
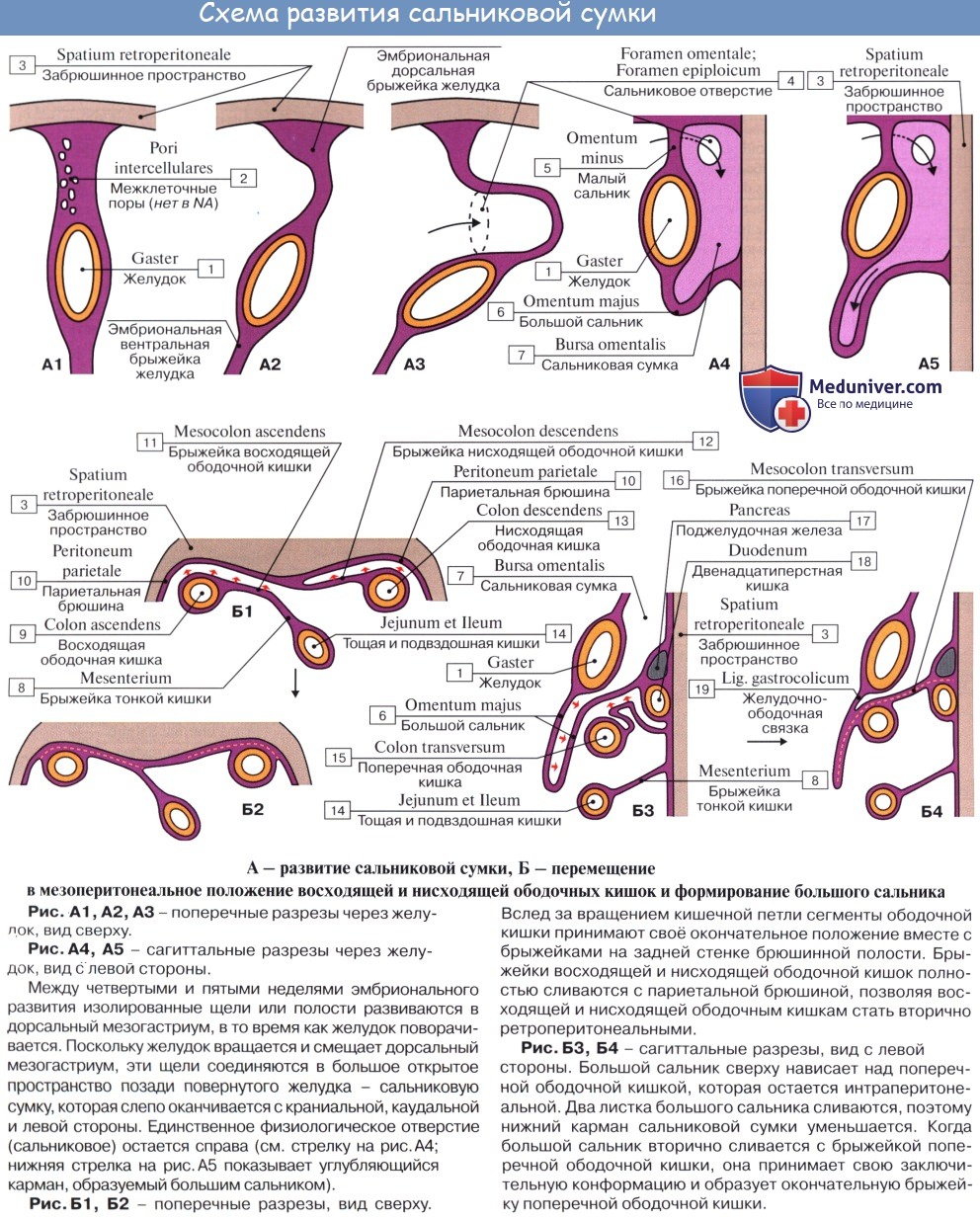
Оглавление темы “Брюшина, peritoneum. Полость брюшины. Брюшная полость.”: 1. Брюшина, peritoneum. Полость брюшины. Брюшная полость. 2. Большой сальник. Малый сальник. 3. Этажи брюшной полости. Верхний этаж. Сальниковое отверстие. Сальниковая сумка. 4. Средний этаж брюшной полости. Брыжейка. 5. Нижний этаж брюшной полости. Этажи брюшной полости. Верхний этаж. Сальниковое отверстие. Сальниковая сумка1. Верхний этаж полости брюшины распадается на три сумки: bursa hepatica, bursa pregastrica и bursa omentalis. Bursa hepatica охватывает правую долю печени и отделяется от bursa pregastrica посредством lig. falciforme hepatis; сзади она ограничена lig. coronarium hepatis. В глубине bursa hepatica, под печенью, прощупывается верхний конец правой почки с надпочечником. Bursa omentalis, сальниковая сумка, представляет собой часть общей полости брюшины, лежащую позади желудка и малого сальника. В состав малого сальника, omentum minus, входят, как было указано, две связки брюшины: lig. hepatogastricum, идущая от висцеральной поверхности и ворот печени к малой кривизне желудка, и lig. hepatoduodenale, соединяющая ворота печени с pars superior duodeni. Между листками lig. hepatoduodenale проходят общий желчный проток (справа), общая печеночная артерия (слева) и воротная вена (кзади и между этими образованиями), а также лимфатические сосуды, узлы и нервы. Полость сальниковой сумки сообщается с общей полостью брюшины только посредством сравнительно узкого foramen epipldicum. Foramen epiploicum ограничено сверху хвостатой долей печени, спереди — свободным краем lig. hepatoduodenale, снизу — верхней частью двенадцатиперстной кишки, сзади — листком брюшины, покрывающим проходящую здесь нижнюю полую вену, а более кнаружи — связкой, переходящей с заднего края печени на правую почку, lig. hepatorenale. Часть сальниковой сумки, непосредственно примыкающая к сальниковому отверстию и располагающаяся позади lig. hepatoduodenale, носит название преддверия — vestibulum bursae omentalis; сверху оно ограничено хвостатой долей печени, а снизу — duodenum и головкой pancreas.
Верхней стенкой сальниковой сумки служит нижняя поверхность хвостатой доли печени, причем processus papillaris висит в самой сумке. Париетальный листок брюшины, образующий заднюю стенку сальниковой сумки, покрывает расположенные здесь аорту, нижнюю полую вену, поджелудочную железу, левую почку и надпочечник. По переднему краю pancreas париетальный листок брюшины отходит от pancreas и продолжается вперед и вниз в качестве переднего листка mesocolon transversum или, точнее, задней пластинки большого сальника, сращенной с mesocolon transversum, образуя нижнюю стенку сальниковой сумки. Левую стенку сальниковой сумки составляют связки селезенки: желудочно-селезеночная, lig. gastrolienale, и диафрагмально-селезепочиая, lig. phrenicosplenicum.
Большой сальник, omentum majus, в виде фартука свисает вниз от colon transversum, прикрывая на большем или меньшем протяжении петли тонкой кишки; название свое получил от наличия в нем жира. Он состоит из 4 листков брюшины, сращенных в виде пластинок. Передней пластинкой большого сальника служат два листка брюшины, отходящие вниз от большой кривизны желудка и проходящие впереди colon transversum, с которой они срастаются, причем переход брюшины с желудка на colon transversum носит название lig. gastrocolicum. Указанные два листка сальника могут опускаться впереди петель тонкой кишки почти до уровня лобковых костей, затем они загибаются в заднюю пластинку сальника, так что вся толща большого сальника состоит из четырех листков; с петлями тонких кишок листки сальника нормально не срастаются. Между листками передней пластинки сальника и листками задней имеется щелевидная полость, сообщающаяся вверху с полостью сальниковой сумки, но у взрослого листки обычно срастаются друг с другом, так что полость большого сальника на большом протяжении облитерируется.
По большой кривизне желудка полость иногда и у взрослого на большем или меньшем протяжении продолжается между листками большого сальника. В толще большого сальника располагаются лимфатические узлы, nodi lymphatici omentales, отводящие лимфу от большого сальника и поперечной ободочной кишки.
Учебное видео анатомия этажей, каналов, сумок, карманов брюшины и сальникового отверстияДругие видео уроки по данной теме находятся: Здесь – Также рекомендуем “Средний этаж брюшной полости. Брыжейка.”. |
Источник
Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
Поджелудочная железа — орган экзокринной и эндокринной секреции с множественными функциями, не все из которых полностью изучены. Этот орган расположен глубоко в брюшной полости, прилегая к верхней части задней стенки живота. Железа простирается от внутреннего края нисходящей части двенадцатиперстной кишки до ворот селезенки, идет несколько вверх и влево. Средняя масса поджелудочной железы составляет 80 г, а длина варьирует между 14 и 22 см. Ее средняя высота на уровне головки равна 7 см, а толщина на этом уровне составляет 20—25 мм.
Эндокринная секреция обусловлена островками Langerhans. число которых приближается к одному миллиону. Общая масса островков около 1 г.
Поджелудочная железа — это неподвижный орган, только ее хвост может совершать незначительные движения в краниокаудальном направлении.
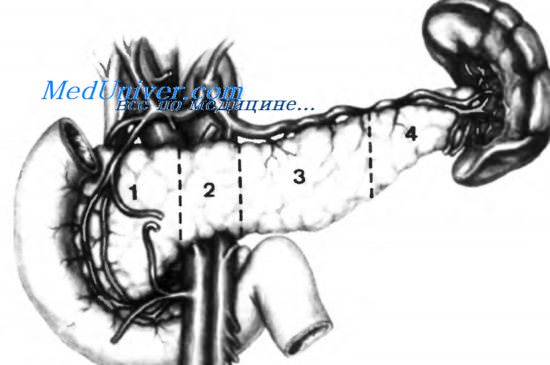
Поджелудочную железу обычно условно разделяют на четыре части: 1 — головку, 2 — перешеек, 3 — тело, 4 — хвост. Некоторые анатомы разделяют поджелудочную железу на пять сегментов, добавляя крючковидный отросток, являющийся, на самом деле, частью головки поджелудочной железы, несмотря на наличие некоторых особенностей, которые будут описаны ниже.
С точки зрения хирургической анатомии (по концепции, предложенной Couinaud), поджелудочная железа — это продолговатый орган, расположенный поперечно, в котором различают две половины: правую и левую (right pancreas и left pancreas), при мобилизации которых используют разные хирургические доступы. Правая и левая половины поджелудочной железы соединяются между собой отделом, соответствующим воротам поджелудочной железы, через который в железу входят крупные артерии, расходящиеся затем вправо и влево. То же самое происходит и с нервными элементами, которые входят в поджелудочную железу, формируя нервные сплетения.
Головка поджелудочной железы
Этот сегмент простирается от внутренней границы двенадцатиперстной кишки до правого края верхней брыжеечной вены. Некоторые авторы рассматривают левую границу на уровне борозды, в которой залегает желудочно-двенадцатиперстная артерия по переднему и верхнему краю поджелудочной железы. Крючковидный отросток, который, как уже было сказано, является частью головки поджелудочной железы, образует крючок, направленный вниз и влево, проходящий позади верхних брыжеечных сосудов, в то время как оставшаяся часть поджелудочной железы проходит впереди этих сосудов.
Перешеек поджелудочной железы
Это сегмент, соединяющий головку поджелудочной железы с телом. Его диаметр обычно меньше диаметра головки. Очень часто перешеек поджелудочной железы описывают как линию, отделяющую головку от тела. Это не совсем верно, и мы должны считать, что перешеек — это сегмент поджелудочной железы, покрывающий верхние брыжеечные сосуды.
Его ширина равна 2—6 см, в среднем 4 см. Задняя поверхность перешейка поджелудочной железы не имеет эфферентных вен, впадающих в переднюю стенку воротной или верхней брыжеечной вены. Эти вены впадают в латеральные стенки воротной или верхней брыжеечной вены. Однако могут быть некоторые исключения.
Тело поджелудочной железы
Этот сегмент простирается от перешейка поджелудочной железы (левый край верхней брыжеечной артерии) до хвоста. Граница между телом и хвостом, вероятно, наиболее условная среди сегментов поджелудочной железы. Тело поджелудочной железы выступает вперед в малую сальниковую сумку из-за выпячивания кпереди тел первого и второго поясничных позвонков.
Хвост поджелудочной железы
Это самый узкий и наиболее подаижный сегмент поджелудочной железы. Его конец достигает ворот селезенки, хотя и не всегда.
– Также рекомендуем “Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.”
Оглавление темы “Операции при портальной гипертензии. Хирургическая анатомия панкреаз.”:
1. Портокавальный анастомоз бок в бок. Техника портокавального анастомоза бок в бок.
2. Анастомоз верхней брыжеечной вены с нижней полой веной при портальной гипертензии.
3. Перитонеовенозный шунт LeVeen. Описание особенностей перитонеовенозного шунта.
4. Техника установки перитонеовенозного шунта LeVeen. Особенности операции перитонеовенозного шунтирования.
5. Этапы имплантации перитонеовенозного шунта LeVeen. Завершение операции перитонеовенозного шунтирования.
6. Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
7. Трансъюгулярные внутрипеченочные портосистемные шунты. Особенности внутрипеченочных шунтов.
8. Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
9. Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.
10. Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.
Источник
Лечение панкреонекроза. Миф и реальность.
Результат, более чем четверть векового следования Атлантским рекомендациям по острому панкреатиту (1992г), неутешителен. Летальность от острого панкреатита тяжелой формы очень высока (30-40%).
Анатомические особенности ПЖЖ и окружающей её сальниковой сумки не дают возможности предотвращения осложнений в забрюшинной клетчатке. Попытки дренирования полости сальниковой сумки, кончались неудачей.
Предлагалась лапаротомия, с целью обеспечить отток выпота. Все попытки дренирования сальниковой сумки не могли дать эффекта, в силу того, что методы предлагали дренаж через желудочно-ободочную связку – «вверх». Но жидкость имеет свойство затекать «вниз», в отлогие места сальниковой сумки.
Поэтому мы, сегодня, имеем дело с Атлантскими и Российскими рекомендациями (2015г), требующими переводить острый процесс в подострый, вялотекущий. Если повезет, иметь, дело с отграниченным асептическим процессом или гнойным процессом а чаще – с гнойными затеками забрюшинной клетчатки. Речь идет о тяжелой форме ОП, панкреонекрозе.
При поступлении больного с ТОП, а он всегда сопровождается ферментемией, ферментативным перитонитом, быстро развивается парез кишечника, делирий.
Требование Рекомендаций: никакой лапаротомии.
Важность первых 48 часов неоспорима для принятия решений.
Если после проведения базисного лечения состояние больного не улучшается в течение первых суток, следует заподозрить развитие деструкции в поджелудочной железе.
Теперь – о сальниковой сумке. Париетальная брюшина сальниковой сумки покрывает поджелудочную железу с трех сторон, отчего ПЖЖ выступает в полость сальниковой сумки.При деструкции ацинусов ПЖЖ ферментативный выпот в первую очередь поступает под брюшину плотно покрывающую железу, отслаивая ее и сдавливая ткани железы. Давление выпота усугубляет положение непораженной части ПЖЖ. Выпот пропотевает в полость сальниковой сумки, затекая в селезеночное углубление за желудочно-ободочной связкой.
Требование Рекомендаций избегать лапаротомии при остром панкреатите связано с неудачными попытками дренирования полости сальниковой сумки через желудочно-ободочную связку. Боязнь вскрытия сальниковой сумки кроется в неумении адекватно дренировать сальниковую сумку. А ферментативный выпот скапливается в щели в области хвоста. Воздействию ферментов подвергается и забрюшинная клетчатка. Так развивается инфильтрат в забрюшинной клетчатке.
Целеполагание: просто обеспечить отток выпота из полости сальниковой сумки, было неверным.
Необходимо ставить задачу: декомпрессия поджелудочной железы и дренаж забрюшинной клетчатки!!!
Уже сформировавшийся инфильтрат следует лечить консервативно. Но допустить его развитие в стационаре не очень успешно его лечить – это по-Атлантски.
Деструкция ацинусов поджелудочной железы запускает каскад аутоиммунных процессов, приводящих к развитию синдрома системного воспалительного ответа (ССВО):
Девиация активных протеолитических ферментов поджелудочной железы приводит к масштабному поражению брюшины. Сочетание ферментативного поражения брюшины и забрюшинной клетчатки с ССВО по клинике аналогично тяжелому абдоминальному сепсису, где причиной ССВО является очаг инфекции. Причины разные – ответ один: ССВО.
Так почему в одном случае (ферментативный) мы призываем к консервативному лечению, а в другом (бактериальный перитонит), мы прибегаем к радикальным мерам? И результаты: летальность при ОП тяжелой степени – 40% (и более), а при гнойном перитоните 8-10%.
Ответ такой: в случае бактериального перитонита мы должны ликвидировать очаг процесса, а в случае тяжелого острого панкреатита мы не можем воздействовать на источник ССВО. Отсюда – – вынужденная консервативная терапия.
До Атлантских рекомендаций мы, еще в 70-80-е г.г., поступали так: Острый тяжелый панкреатит, с перитонитом. Тактика – как при перитоните: обезболивание, предоперационная подготовка (2-3 часа) и – верхне-срединная лапаротомия. Санация брюшной полости, дренирование малого таза. Вскрытие сальниковой сумки: там – черная поджелудочная железа (я предупреждал: это не тотальный панкреонекроз( хотя, бывает и так!). Это геморрагический панкреонекроз, кровь под капсулой и геморрагический выпот с очень высокой концентрацией амилазы (лабораторно!). Возможен и жировой панкреонекроз.
Электроотсос. Затем левой рукой осторожно! разделяя фибрин, уже скопившийся в углублении в обл. хвоста, пока еще рыхлый, достигаем средним пальцем нижнего края 12 ребра (ПЖЖ при этом – под ладонью), упираемся в него и кончиком указательного пальца отодвигаем вниз верхний полюс левой почки. Затем эти два пальца продвигаются косо вниз, до брюшной стенки в поясничной области. Снаружи, по задней аксилярной линии, правой рукой – прокол длиной до 1,5-2 см. (между разведенными II и III пальцами левой руки), через который вытягиваются три дренажные трубки, концы их оставляются: одна у головки ПЖЖ, вторая – к телу, третья – к хвосту. Можно еще одну – через правое подреберье – к винслову отверстию. Отток выпота из полости сальниковой сумки, при таком дренировании очень активен и обилен: мимо трубок, по желобкам ими образованными, в чем вы убедитесь на перевязках. Это адекватный и эффективный дренаж полости сальниковой сумки, и одновременно обеспечивающий декомпрессию ПЖЖ. В этой области париетальная брюшина делает заворот вверх, к хвосту ПЖЖ и мы, рассекая ее и выводя наружу пучок трубок, обеспечиваем декомпрессию ПЖЖ и отток из забрюшинной клетчатки и из сальниковой сумки, тем предотвращая развитие инфильтрата!!! И купируем деструктивный процесс!
Капсулу (брюшину покрывающую ПЖЖ в сальниковой сумке) не вскрывать!, поскольку рассечение ее в recessus splenicus т.е. в самом отлогом месте сальниковой сумки обеспечивает отток сдавливающей железу жидкости, как и отток из забрюшинной клетчатки. Желудочно-ободочную связку закрыть наглухо.
В случае жирового панкреонекроз необходимо оставить микроирригатор через желудочно ободочную связку, как элемент проточной промывной системы.
Поскольку операция производится в первые 24-48 часов, имбибиция ферментов еще не распространена глубоко в корень брыжейки и в забрюшинном пространстве левой половины живота.
Желательно операцию производить в первые двое суток с целью декомпрессии поджелудочной железы и предотвращения расширения зоны некроза. Чем раньше произведена декомпрессия ПЖЖ, тем меньше площадь деструкции.
Внимание! После 3-4 суток от начала заболевания «Сезам», как правило, закрывается: в щели селезеночного углубления сальниковой сумки фибрин, который начинает выпадать уже в первые сутки, образует плотный инфильтрат. Форсировать его теперь опасно, в силу того что в инфильтрат уже вовлечена селезенка.
p.s. Я описал методику учителя, профессора Перкина Эммануила Моисеевича, зав. кафедрой хирургии Новокузнецкого ГИДУВА. Ныне покойного.
Здесь я предвижу возражения оппонентов: как можно оперировать больного с полиорганной недостаточностью? Ответ: так же как и распространенный гнойный перитонит, как абдоминальный тяжелый сепсис с ПОН. С качественной предоперационной подготовкой. Не такой, где основной инфузионной средой являются кристаллоиды (40 мл/кг как прописано в Рекомендациях). В/в введение кристаллоидов в условиях коллапса микроциркуляторного русла это то же, что носить воду решетом. Жидкость, введенная в сосудистое русло, тут же выходит из него, усугубляя отек тканей.
Академик А.И.Воробьев применял при лечении тяжелого гинекологического сепсиса свежезамороженную плазму. Двойной эффект. Антисвертывающие факторы, которые в свежезамороженной плазме, по мнению академика – гематолога, содержатся в большем количестве, чем в нативной. Второй эффект: осмотическое действие (один объем плазмы возвращает в русло жидкость в 6-кратном объеме и удерживает ее, создавая условия для растворения сладжей). Соотношение коллоидных растворов с кристаллоидами 1:2. Через 2-3 часа такой терапии, когда вы получите мочу > 30 мл/час, можно приступать к операции.
Примечание:
Парадокс – в том, что консервативная тактика (инфузионная терапия) эффективная при легкой форме распространяется по инерции и на панкреонекроз. Сегодня Российскими рекомендациями по панкреонекрозу утверждаются сроки дифференциации до 5 суток. А после трех суток уже поздно и приходиться придерживаться консервативной тактики
И в течение этих трех суток больные лежат фиксированные, интубированные (потому что – интоксикационный делирий). А потом – борьба с гнойными затеками. Хорошо что тяжелый деструктивный панкреонекроз встречается относительно редко.
В случае отсутствия положительной динамики от инфузионной терапии Российские Рекомендации предлагают гемофильтрацию и плазмоферез. Что это дает? Это акт отчаяния. Тупик.
Инфузионная монотерапия панкреонекроза, принятая сегодня как метод выбора – паллиатив, следствие неудачных попыток лечения панкреонекроза дренированием полости сальниковой сумки.
Оперативная декомпрессия поджелудочной железы и дренаж забрюшинной клетчатки – метод прерывающий развитие панкреонекроза.
Понимаю, что вышеизложенным, я покушаюсь на, так называемую, стабильность. И, полагаю, – на уже устоявшийся миф.
Смена парадигмы дело нелегкое. 40 – летний опыт хирурга подсказывает мне о консерватизме в хирургическом сообществе, о приверженности устоявшимся привычкам и навыкам. Предвижу ссылки на Доказательную медицину. И на – ОМС! Особенно, в контексте современного тренда к стандартам, инструкциям суть прописям.
Но на всякую крайность всегда проявляются противоположная точка зрения. Сегодня это идеи персонифицированной медицины.
Я надеюсь на рациональное, критическое осмысление, обсуждение. В конце концов можно провести клинические испытания, доказать или опровергнуть мое предложение.
Александр Ербактанов.
Источник