Поджелудочная железа рыхлая структура

Поджелудочная железа — важный элемент нашего организма, без которого его нормальное, полноценное функционирование невозможно. Основная работа железы – выработка ферментов для переваривания пищи и гормонов, для регулирования переработки углеводов в энергию.
В нормальном состоянии орган имеет розоватый оттенок поверхности, любые же отклонения меняют оттенок на бурый, появляются бугры и рыхлости. Так что это значит – рыхлая поджелудочная железа?
Основные сведения
 Рыхлая железа – основной признак того, что в работе органа произошел какой-то сбой. Причиной такого эффекта могут быть и неправильное питание, и чрезмерное употребление алкоголя, лекарственные препараты и так далее. Все это приводит к перенасыщению железы ферментами переваривания, и она начинает поражаться и воспаляться.
Рыхлая железа – основной признак того, что в работе органа произошел какой-то сбой. Причиной такого эффекта могут быть и неправильное питание, и чрезмерное употребление алкоголя, лекарственные препараты и так далее. Все это приводит к перенасыщению железы ферментами переваривания, и она начинает поражаться и воспаляться.
Важно! Избежать серьезных сбоев в работе органа можно с помощью регулярного обследования на аппарате УЗИ.
Наличие бугров и рыхлостей на поверхности поджелудочной может стать прямым указанием на развитие опасных и серьезных патологий – например, панкреатита или холецистита, а также сахарного диабета. При этом стоит понимать, что симптоматика патологии достаточно схожа между собой, поэтому точно выявить причину появления болей, вздутия, тошноты, можно только при помощи квалифицированного обследования у специалиста.
В некоторых ситуациях появление бугров не является отклонением. Но такое явление, скорее выступает исключением, и как правило, оно все же указывает на проявляющийся патологический процесс в начальной или более запущенной стадии. Несвоевременное лечение может привести к ряду серьезнейших отклонений, и в крайнем случае — к летальному исходу. Важно вовремя обращаться к специалисту, который назначит квалифицированное лечение и обследование.
Чаще всего рыхлость на поверхности железы возникает вследствие того, что орган переполняется ферментами, и начинает как бы переваривать сам себя. Это становится частой причиной некротических образований в тканях данного органа, которые со временем могут переноситься и на другие органы и системы.
Основные причины появления
 Рыхлость и неоднородность поверхности органа, как правило, вызывается некоторыми заболеваниями. Предпосылками для их развития выступают неправильный образ жизни, ожирение, вредная пища, алкоголь, медикаментозная интоксикация, наследственность, гормональные сбои и так далее. Все эти причины вызывают ряд болезней, которые и проявляются как рыхлость тканей. В их число включены:
Рыхлость и неоднородность поверхности органа, как правило, вызывается некоторыми заболеваниями. Предпосылками для их развития выступают неправильный образ жизни, ожирение, вредная пища, алкоголь, медикаментозная интоксикация, наследственность, гормональные сбои и так далее. Все эти причины вызывают ряд болезней, которые и проявляются как рыхлость тканей. В их число включены:
- панкреатит подострого типа. Этот патологический процесс указывает на максимальную вероятность развития острой формы патологии, или обострение хронической. Это заболевание зачастую длится долгое время. Стоит отметить, что в данном случае происходят минимальные структурные изменения. Ощущается недуг как тошнота, вздутие желудка, боли незначительной тяжести. Для того, чтобы не допустить осложнений, рекомендуется придерживаться жесткой диеты, которая полностью исключает острое, жирное, жареное, кислое и сильно соленое;
- панкреатит хронического типа. Заболевание имеет две формы: легкого и тяжелого типа. Первая проявляется достаточно редко, вторая же возникает чаще, сопровождается сильнейшими болезненными ощущениями и резким сбросом веса. Рыхлость поверхности органа проявляется лишь в период обострения;
- киста. Такие структурные изменения могут происходить, из-за кист, которые разрастаются на поверхности органа. Такие полости наполняются жидкостью, выявляются при помощи обследования УЗИ;
- опухоли доброкачественного и злокачественного характера. Также часто выявляются во время прохождения обследования УЗИ. При этом стоит отметить, что онкология влияет на структуру органа в самом начале своего образования.
Важно! Основной симптоматикой, указывающей на отклонения в описываемом органе, являются состояние тошноты, тяжесть в желудке, рвота, запоры хронического типа, поносы, снижение аппетита.
Как выявляют неоднородность и бугристость
 Чаще всего выявление данного отклонения происходит во время проведения диагностирования на УЗИ. Сама процедура не вызывает особых сложностей, простая и не дает болезненных ощущений. С помощью ультразвуковых волн получают изображение, на котором достаточно четко видна структура изучаемого органа. Уже по результатам, полученным таким способом, могут назначаться дополнительные обследования:
Чаще всего выявление данного отклонения происходит во время проведения диагностирования на УЗИ. Сама процедура не вызывает особых сложностей, простая и не дает болезненных ощущений. С помощью ультразвуковых волн получают изображение, на котором достаточно четко видна структура изучаемого органа. Уже по результатам, полученным таким способом, могут назначаться дополнительные обследования:
- эндоскопия;
- биохимический анализ крови;
- гистологические исследования, позволяющие выяснить показатели панкреатического сока;
- КТ, МРТ. Их назначение обязательно при подозрениях на развитие опухолевых новообразований.
Важно! Надо следовать указаниям специалиста, и в обязательном порядке проходить все необходимые анализы и обследования, поскольку они помогут исключить любые опасные заболевания и осложнения.
Инфаркт железы
Изменение структуры поджелудочной может вызываться и некротическими образованиями на ее поверхности. Такая гибель клеток и тканей начинается в результате воздействия на них каких-либо поражающих факторов. Как правило, такое травмирование начинается с резкого воспалительного процесса. Поэтому ни в коем случае нельзя допускать оттягивание диагностирования и лечения заболеваний.
Иногда, при наличии ряда факторов, а также у представителей преклонного возраста, может прослеживаться сильное закупоривание сосудов, выливающееся в тромбоз или инфаркт в поджелудке. Такое тромбозное закупоривание сосудов исправляется исключительно в условиях хирургического стационара.
Отдельно стоит напомнить, что сахарный диабет, также может привести к появлению неровностей и бугристостей поджелудочной железы. Важно регулярно контролировать свое здоровье, проводить анализы на содержание сахара в крови, проведение других диагностик.
Важно! Регулярно проходить обследование и заботиться о своем здоровье. Малейшие отклонения могут привести к серьезнейшим отклонениям.
Источник
Поджелудочная железа – это важная часть пищеварительной системы, железистый орган, который находится в верхней половине живота.
Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать.
Кроме этого на сегодняшний день не редко возникают различные изменения этого органа, которые врач ультразвуковой диагностики отмечает в своем заключении, но увы не всегда озвучен диагноз. Пациента отправляют к терапевту, но и здесь редко можно услышать ответ об характере и причинах выявленных на УЗИ изменениях любого органа, в том числе и поджелудочной железы.
В этой статье я постараюсь рассказать о воспалительных процессах поджелудочной железы – остром и хроническом панкреатите, клинических проявлениях и особенностях изменений при ультразвуковом исследовании.
Норма
Поджелудочная железа расположена поперек тела, где ребра соединяются в нижней части груди, позади желудка и представляет собой продолговатую, сплющенную железу, по форме напоминает головастика.
В правой части поджелудочной железы находится так называемая «головка» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «телом»), и заканчивается возле селезенки (так называемый «хвостом»).
Неизменная поджелудочная железа
1) размеры (толщина):
- головка – 1,0-3,0 см;
- тело – 0,4 – 2,0 см;
- хвост – 0,7 – 3,5 см.
2) структура – гомогенная, мелкозернистая;
3) эхогенность – сопоставимая с эхогенностью печени и ее повышение с возрастом.
Повышенная эхогенность поджелудочной железы может наблюдаться:
- при жировой инфильтрации;
- при хроническом панкреатите;
- как вариант возрастной нормы у пожилых пацентов.
Острый панкреатит
Это заболевание занимает 3 место в структуре хирургической патологии (после аппендицита и холецистита) и представляет собой первоначально асептическое воспаление поджелудочной железы в виде диффузного поражения паренхимы в отечную фазу и объемные органиченные поражения в некротическую фазу.
Отечная форма протекает легче и лечиться консервативно, но в условиях стационара.
Некротический панкреатит, особенно гнойный, носит крайне тяжелый характер, со смертностью 20-50%, основной метод лечения – неоднократные оперативные вмешательства.
Ведущие причины:
- нарушение оттока панекреатического сока;
- злоупотребление алкоголем и острой, жирной едой;
- аллергические реакции;
- оперативные вмешательства на поджелудочной железе.
Симптомы
Методы дагностики
- УЗИ брюшной полости.
- Анализ мочи (повышение амилазы).
- Общий анализ крови (повышение лейкоцитов).
- Биохимический анализ крови (повышение альфа-амилазы и липазы, повышение билирубина обеих фракций, АлАТ, АсАТ, ЛДГ, нарушение водно-солевого баланса, липидного и белкового обмена).
- Анализ на С-реактивный белок.
- КТ.
- Лапароскопия (при необходимости).
8. Рентгенография легких, ЭКГ.
УЗИ- признаки острого отечного панкреатита
Отмечаются диффузные изменения поджелудочной железы:
- поджелудочная железа значительно увеличена в размерах;
- вся поджелудочная железа сниженной эхогенности и диффузно неоднородна;
- отмечается болезненность при проведении обследования при нажатии датчиком в проэкции поджелудочной железы;
- контуры железы неровные, нечекие, без границ с окружающей клетчаткой;
- повышение эхогенности парапанкреатической клетчатки из-за ее отека, наличие в клетчатке, окружающей поджелудочную железу и малом сальнике анэхогенных прослоек (прослойки жидкости.
УЗИ-признаки острого некротического панкреатита
Также отмечаются те же диффузные изменения поджелудочной железы, но более значительно выраженные с появлением объемных образований (гнойники), участки некротического расплавления ткани железы:
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с гомогенным содержимым в случае некротического расплавления;
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с изоэхогенной взвесью в случае абсцесса;
- объемные анэхогенные образования без взвеси или с изоэхогенной взвесью в малом сальнике и забрюшинном пространстве в случае гнойных затеков.
Лечение
Медикаментозное лечение при остром панкреатите в фазе отека проводится в условиях стационара:
- оптимальное обезболивание;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- антибиотики для профилактики гнойных осложнений;
- детоксикация.
При развитии некротических и гнойных осложнений показано хирургическое лечение – удаление очагов некроза с наложением наружных дренажей 4-5 раз с интервалом 3-4 суток или резекция (удаление) поджелудочной железы.
Хронический панкреатит
Может быть как результатом острого панкреатита, так и возникать самостоятельно:
- токсико-метаболический;
- наследственный;
- аутоиммунный;
- обструктивный;
- идиопатический.
Подробнее о причинах, симптомах и диагностике можно прочитать в этой статье – “Хронический панкреатит – прчины, симптомы, диагностика”.
УЗИ – признаки хронического панкреатита
При хроническом воспалении поджелудочной железы отмечаются:
- Диффузные (общие) изменения в тканях железы.
- Диффузные изменения + очаговые (объемные) изменения поджелудочной железы, которые часто принимают за опухоли:
- псевдотуморозный панкреатит;
- постнекротическая киста (ложная);
- ложная аневризма;
- билиарная гипертензия.
Диффузные изменения при хроническом панкреатите:
- поджелудочная железа обычных размеров или незначительно увеличена;
- контуры неровные, бугристые;
- эхогенность повышена;
- железа диффузно неоднородная за счет множества участков повышенной или пониженной эхогенности;
- незначительно расширен общий панкреатический проток в результате фиброза;
- в железе могут быть гиперэхогенные включения с акустической тенью (кальцинаты).
УЗИ-признаки очаговых изменений поджелудочной железы при хроническом панкреатите:
Псевдотуморозный панкреатит – ограниченое локальное поражение фрагмента поджелудочной железы сниженной эхогенности, напоминающее опухолевый узел.
По клиническим проявлениям это заболевание напоминает протекание острого панкреатита и рака.
По мере развития недуга будут проявляться такие симптомы псевдотуморозного панкреатита, как:
- ярко выраженный болевой синдром, который носит опоясывающий характер. По этой причине нередко болезненность распространяется на спину, а также в области левого и правого подреберья. Характерным признаком является то, что наблюдается усиление боли после распития алкогольных напитков и потребления пищи;
- проявления механической желтухи, к которым можно отнести приобретение кожным покровом и слизистыми желтоватого оттенка, потемнение урины и обесцвечивание каловых масс. При тяжёлом протекании недуга отмечается кожный зуд;
- приступы тошноты и рвоты;
- снижение массы тела;
- повышенное газообразование;
- нарушение процесса дефекации – выражается в чередовании запоров и диареи. Каловые массы при этом имеют неприятный зловонный запах;
- увеличение объемов живота.
КТ и МРТ – позволяют получить более детальное изображение пораженного органа.
Проводится для исключения медленнорастущей раковой опухоли.
Также проводится ЭРХПГ – для визуализации главного панкреатического протока.
Постнекротическая киста (ложная киста) – однокамерное или многокамерное анэхогенное образование со стенкой различной толщины и возможные солидные изоэхогенные включения или взвесь в полости.
Около 70% псевдокист поджелудочной железы возникают как следствие течения хронического панкреатита алкогольного генеза, перенесенных травмы поджелудочной железы, острого панкреатита и хирургических вмешательств полости.
Следует предполагать наличие псевдокист при наличии следующих проявлений:
- стойкое повышение активности амилазы в крови;
- неразрешающийся острый панкреатит;
- боль в животе при нормализации лабораторных и других признаков острого панкреатита;
- появление объемного образования в области эпигастрия после перенесенного острого панкреатита.
Осложнения:
Вторичные инфекции -10%. Визуализируются КТ по наличию пузырьков газа в полости псевдокисты в 30-40% случаев.
Разрыв -3 %. Имеет различные клинические проявления. Может протекать с клиникой острого живота. Встречаются также случаи безсимптомного вначале асцита или плеврального выпота.
Панкреатический асцит. Источник жидкости псевокиста в 70%, проток поджелудочной железы в 10-20%. Прилабораторном исследовании асцитической жидкости в ней обнаруживается большое количество амилазы и белка.
Свищи в основном являются следствием черезкожного дренирования псевдокисты. Как правило закрываются самостоятельно. При значительном отделяемом может понадобиться хирургическое вмешательство.
Обьструкция псевдокистой различных отделов ЖКТ, нижней полой вены, мочевых путей. Требуется экстренная операция.
Желтуха – 10%. Обусловлена обструкцией внепеченочных желчных путей, стенозом общего желчного протока, желчекаменной болезнью.
Псевдоаневризма -10%. Развивается вследствие кровоизлияния в псевдокисту, если она эррозирует сосуды собственной капсулы или прилежащие сосуды.
Визуально псевдокиста резко увеличивается в размерах, появляются или усиливаются боли, появляются кровопотедки на коже в области локализации псевдокисты, появляются клинические и лабораторные признаки кровотечения. Если псевдокиста соединяется с протоком поджелудочной железы, то кровотечение в него приводит к массивному желудочно-кишечному кровотечению с кровавой рвотой и/или меленой. При разрыве псевдоаневризмы развивается кровотечение в брюшную полость.
Лечение хронического панкреатита
Консервативное лечение:
- диета – стол №1;
- обезболивающие;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- цитостатики;
- гормональное лечение.
Хирургическое лечение проводиться при развитии осложнений:
- механическая желтуха;
- стеноз 12-перстной кишки;
- расширение панкреатического протока;
- стойкий болевой синдром.
Источник
Располагается железа позади желудка, лежит поперечно и в размере достигает пятнадцати сантиметров.
Здоровая поджелудочная железа имеет розоватый цвет.
А если этот орган подвержен какому-либо заболеванию, он становится серым, тусклым, рыхлым и бугристым.
Топография органа представлена несколькими анатомическими частями:
- Тело, которое расположено в извилине двенадцатиперстной кишки,
- Левая доля или желудочную лопасть, которая прилегает к малой кривизне желудка и доходит до селезёнки и левой почки,
- Правая доля, или двенадцатиперстная лопасть, которая доходит до правой почки.
Диффузная неоднородность поджелудочной железы не является самостоятельным заболеванием. В медицине она рассматривается как признак аномалии. Диагноз ставится на основе обследовании органа с помощью ультразвука.
Причины и признаки патологии
Диффузно-неоднородная поджелудочная железа может являться показателем наличия различных заболеваний поджелудочной железы, в том числе и панкреатита.
Поджелудочная железа является довольно крупным и важным органом. Она выполняет в организме ряд важнейших функций, среди которых выработка панкреатического сока, принимающего участие в переваривании пищи. При возникновении нарушений в деятельности всего органа можно наблюдать нарушения процесса пищеварения.
 Обследование поджелудочной железы назначается при наличии проблем с ней, которые уже проявились и имеются тревожные симптомы. При обнаружении диффузной неоднородности органа, необходимо провести дальнейшие исследования, которые позволят наиболее точно выявить причину ее возникновения.
Обследование поджелудочной железы назначается при наличии проблем с ней, которые уже проявились и имеются тревожные симптомы. При обнаружении диффузной неоднородности органа, необходимо провести дальнейшие исследования, которые позволят наиболее точно выявить причину ее возникновения.
Одной из наиболее значимых причин называют неправильное питание и несоблюдение диеты, однако эти факторы чаще всего обусловливают появление однородного нарушения структуры органа. Причины диффузной неоднородности поджелудочной железы могут быть следующие:
- Подострый панкреатит. Это состояние представляет собой предвестника острого панкреатита или развивающееся обострение хронической формы болезни. Данная патология может протекать достаточно длительный период времени. При этом структура железы изменяется в незначительной степени, а симптомы (обычно тяжесть в животе, тошнота, несильные боли) проявляются слабо. Если не соблюдать диету, подострый период перейдет в острый, который является достаточно опасным и неприятным заболеванием;
- Хронический панкреатит. Данная стадия может протекать по-разному. При легкой форме обострения случаются достаточно редко, примерно 1-2 раз в год. Тяжелая форма характеризуется частыми обострениями с сильными болями, быстрой потерей веса. Во время ремиссии изменений на УЗИ не видно, однако в период обострений хронического панкреатита структура органа просматривается как неоднородная;
- Киста поджелудочной железы. Если неоднородность органа вызвана кистами, которые представляют собой полости в тканях железы, заполненные жидкостью, по УЗИ они определяются как образования с пониженной эхогенностью;
- Опухоль. Злокачественные и доброкачественные опухоли также могут выявляться на УЗИ как неоднородные участки структуры. Онкологические заболевания изменяют структуру органа уже на начальных этапах.
Симптомами заболеваний поджелудочной железы считаются регулярная тошнота, рвота, тяжесть и боль в животе, метеоризм, хронические запоры или поносы, ухудшение аппетита.
Они могут проявляться с различной степенью интенсивности. Важно помнить, что некоторые заболевания начинаются бессимптомно.
Диагностика и лечение
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Диагностировать диффузную неоднородность можно с помощью УЗИ. Это достаточно простая и безболезненная процедура, при которой обследование проводится с помощью ультразвука, проходящего и отражающегося от тканей и органов, выводя при этом изображение на экран. Помимо УЗИ при заболеваниях поджелудочной железы назначают следующие процедуры, которые позволят доктору поставить наиболее точный и четкий диагноз:
- Эндоскопическое обследование;
- Анализ крови (биохимия) и гистология, чтобы проверить панкреатические показатели;
- КТ или МРТ, которые могут назначаться при подозрении на опухоль.
 При остром панкреатите рекомендуют пару дней посидеть на строгой диете, больше пить, чтобы разгрузить орган. Необходимо отказаться от алкогольных напитков, в умеренных количествах потреблять пищу. Не использовать в рационе жирную и жареную еду, копченое, острое. При панкреатите и других заболеваниях поджелудочной железы часто назначают пищеварительные ферменты, которые снижают нагрузку на орган, улучшают пищеварение и не имеют жестких противопоказаний. Принимать их можно длительно, если это необходимо (несколько месяцев или даже лет с перерывами).
При остром панкреатите рекомендуют пару дней посидеть на строгой диете, больше пить, чтобы разгрузить орган. Необходимо отказаться от алкогольных напитков, в умеренных количествах потреблять пищу. Не использовать в рационе жирную и жареную еду, копченое, острое. При панкреатите и других заболеваниях поджелудочной железы часто назначают пищеварительные ферменты, которые снижают нагрузку на орган, улучшают пищеварение и не имеют жестких противопоказаний. Принимать их можно длительно, если это необходимо (несколько месяцев или даже лет с перерывами).
Показания к госпитализации при хроническом панкреатите включают в себя появление обострения заболевания, при котором человек испытывает сильные болевые ощущения, не купирующиеся применяемыми препаратами.
Во время исследования органов ЖКТ, в частности поджелудочной железы методом УЗИ, для простой и понятной классификации используют визуальные характеристики:
- Белая, которая встречается при возникновении острого воспалительного процесса в тканях органа. Если поджелудочная железа белого цвета, развиваются некробиотические процессы в панкреатоцитах, вызванные аутоагрессией, содержащимися в них ферментами (амилаза, липаза, протеаза). Данное состояние сопряжено с нарушением оттока ферментов, застою артериального и венозного кровообращения в органе, отёчностью паренхимы (клеточный и стромальный компонент поджелудочной железы). Благодаря этому размер органа увеличивается, а плотность уменьшается. Именно поэтому на мониторе аппарата врач видит прозрачную картинку поджелудочной железы белого цвета;
- Светлая. Характерна для липоматоза – замещения панкреатоцитов жировыми клетками разной степени выраженности по площади. Наиболее характерно для пожилых людей, как отражение процессов старческой инволюции в органах и тканях, а также встречается у более молодого поколения вследствие повышения массы тела, ассоциируемого с ожирением. В этом случае размеры и форма железы не меняются. Так как жировая ткань полностью проницаема для ультразвука, а сохранившиеся участки паренхимы нет, то визуально железа определяется как светлая;
- Пёстрая. Существует обширная группа заболеваний, поражающих паренхиму органа неравномерными участками или полосами. Начальный патогенетический фактор может быть представлен сосудистым и протоковым вариантами. При первом происходит поражение сосуда и, как следствие, клеток и тканей, связанных с ним. Наблюдается при микротромбозе, эмболиях и атеросклерозе. При втором — закупорка протока сформированными камнями малого размера или стойкий спазм гладкомышечных клеток. При этом происходит накопление секрета, который разрушает и повреждает ткани органа.При прогрессировании и распространении таких процессов железа частично перерождается в жировую и соединительную ткани, которые проявляются в виде полос, пятен или извилистых линий. На мониторе отражается пестрой поджелудочной железой из-за разной плотности.
- Черная. Наблюдается при массивной деградации панкреатоцитов с диффузным образованием соединительной ткани по всему объёму, структура железы приобретает высокую плотность. Его развитие является итоговой стадией воспалительных процессов различного генеза или системных нарушений обмена веществ. Фиброзные и рубцовые изменения при УЗИ создают картину, воспринимаемую как «черная поджелудочная железа».
Инфаркт поджелудочной железы
Некроз поджелудочной железы – процесс, который выражается в гибели ткани под воздействием различных травмирующих факторов, в основе которых лежит острое и хроническое воспаление органа. Развитие некроза наступает, если обследование и лечение поджелудочной железы затягивается.
В ряде случаев, особенно при выраженном распространенном атеросклеротическом поражении сосудов у лиц пожилого и старческого возраста, иногда возникают тромбозы и инфаркты поджелудочной железы.
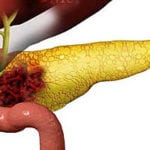 Их причиной могут явиться мелкие тромбы и эмболии из левого предсердия при пороках сердца, при инфекционном эндокардите, эмболии из атероматозной бляшки. Считается, что в этих случаях эмболы попадают и в различные другие органы: в почки, селезенку, печень и др. Полагают, что провоцирующими факторами при эмболии содержимым атероматозной бляшки могут быть лечение антикоагулянтами, проведение аортографии, поскольку эти факторы способствуют отрыву содержимого из атеросклеротических бляшек.
Их причиной могут явиться мелкие тромбы и эмболии из левого предсердия при пороках сердца, при инфекционном эндокардите, эмболии из атероматозной бляшки. Считается, что в этих случаях эмболы попадают и в различные другие органы: в почки, селезенку, печень и др. Полагают, что провоцирующими факторами при эмболии содержимым атероматозной бляшки могут быть лечение антикоагулянтами, проведение аортографии, поскольку эти факторы способствуют отрыву содержимого из атеросклеротических бляшек.
Апоплексия и инфаркт поджелудочной железы, по крайней мере в начале развития процесса, отличаются от острого геморрагического панкреатита по морфологическим критериям ограниченностью, строгой очаговостью геморрагического процесса.
Лечение проводят в условиях хирургического отделения стационара по общим принципам лечения острого геморрагического панкреатита.
О заболеваниях поджелудочной железы рассказано в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
