Поджелудочная железа это одно и тоже

Поджелу́дочная железа́ человека (лат. páncreas) — орган пищеварительной системы, обладающий внешнесекреторной и внутреннесекреторной функциями. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты. Производя гормоны, поджелудочная железа принимает важное участие в регуляции углеводного, жирового и белкового обмена.
История[править | править код]
Описания поджелудочной железы встречаются в трудах древних анатомов. Одно из первых описаний поджелудочной железы встречается в Талмуде, где она названа «пальцем бога». А. Везалий (1543 г.) следующим образом описывает поджелудочную железу и её назначение: «в центре брыжейки, где происходит первое распределение сосудов, расположено большое железистое, весьма надежно поддерживающее самые первые и значительные разветвления сосудов». При описании двенадцатиперстной кишки Везалий также упоминает железистое тело, которое, по мнению автора, поддерживает принадлежащие этой кишке сосуды и орошает её полость клейкой влагой. Спустя век был описан главный проток поджелудочной железы Вирсунгом (1642 г.).
Функции[править | править код]
Поджелудочная железа является главным источником ферментов для переваривания жиров, белков и углеводов — главным образом, трипсина и химотрипсина, панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и ионы бикарбоната, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся в двенадцатиперстную кишку.
Между дольками вкраплены многочисленные группы клеток, не имеющие выводных протоков, — т.е. островки Лангерганса. Островковые клетки функционируют как железы внутренней секреции (эндокринные железы), выделяя непосредственно в кровоток глюкагон и инсулин — гормоны, регулирующие метаболизм углеводов. Эти гормоны обладают противоположным действием: глюкагон повышает, а инсулин понижает уровень глюкозы в крови.
Протеолитические ферменты секретируются в просвет ацинуса в виде зимогенов (проферментов, неактивных форм ферментов) — трипсиногена и химотрипсиногена. При высвобождении в кишку они подвергаются действию энтерокиназы, присутствующей в пристеночной слизи, которая активирует трипсиноген, превращая его в трипсин. Свободный трипсин далее расщепляет остальной трипсиноген и химотрипсиноген до их активных форм. Образование ферментов в неактивной форме является важным фактором, препятствующим энзимному повреждению поджелудочной железы, часто наблюдаемому при панкреатитах.
Гормональная регуляция экзокринной функции поджелудочной железы обеспечивается гастрином, холецистокинином и секретином — гормонами, продуцируемыми клетками желудка и двенадцатиперстной кишки в ответ на растяжение, а также секрецию панкреатического сока.
Повреждение поджелудочной железы представляет серьёзную опасность. Пункция поджелудочной железы требует особой осторожности при выполнении.
Анатомия[править | править код]
Область поджелудочной железы.
Поджелудочная железа человека представляет собой удлинённое дольчатое образование серовато-розоватого оттенка и расположена в брюшной полости позади желудка, тесно примыкая к двенадцатиперстной кишке. Орган залегает в верхнем отделе на задней стенке полости живота в забрюшинном пространстве, располагаясь поперечно на уровне тел I—II поясничных позвонков.
Длина железы взрослого человека — 14—22 см, ширина — 3—9 см (в области головки), толщина — 2—3 см. Масса органа — около 70—80 г.
Макроскопическое строение[править | править код]
В поджелудочной железе выделяют головку, тело и хвост.
Головка[править | править код]
Головка поджелудочной железы (caput pancreatis) примыкает к двенадцатиперстной кишке, располагаясь в её изгибе так, что последняя охватывает железу в виде подковы. Головка отделена от тела поджелудочной железы бороздой, в которой проходит воротная вена. От головки начинается дополнительный (санториниев) проток поджелудочной железы, который или сливается с главным протоком (в 60 % случаев), или независимо впадает в двенадцатиперстную кишку через малый дуоденальный сосочек.[1]
Тело[править | править код]
Тело поджелудочной железы (corpus pancreatis) имеет трёхгранную (треугольную) форму. В нём выделяют три поверхности — переднюю, заднюю и нижнюю, и три края — верхний, передний и нижний.
Передняя поверхность (facies anterior) обращена вперед, к задней поверхности желудка, и несколько вверх; снизу её ограничивает передний край, а сверху — верхний. На передней поверхности тела железы имеется обращённая в сторону сальниковой сумки выпуклость — сальниковый бугор.
Задняя поверхность (facies posterior) примыкает к позвоночнику, брюшной аорте, нижней полой вене, чревному сплетению, к левой почечной вене. На задней поверхности железы имеются особые борозды, в которых проходят селезёночные сосуды. Задняя поверхность разграничивается от передней острым верхним краем, по которому проходит селезёночная артерия.
Нижняя поверхность (facies inferior) поджелудочной железы ориентирована вниз и вперед и отделяется от задней тупым задним краем. Она находится ниже корня брыжейки поперечной ободочной кишки.
Хвост[править | править код]
Хвост поджелудочной железы (cauda pancreatis) имеет конусовидную или грушевидную форму, направляясь влево и вверх, простирается до ворот селезёнки.
Главный (вирсунгов) проток поджелудочной железы проходит через её длину и впадает в двенадцатиперстную кишку в её нисходящей части на большом дуоденальном сосочке. Общий желчный проток обычно сливается с панкреатическим и открывается в кишку там же или рядом.
Двенадцатиперстная кишка и поджелудочная железа (желудок и печень удалены)
Топография[править | править код]
Головка проецируется на позвоночник на уровне в диапазоне от XII грудного до IV поясничного позвонков. Тело располагается на уровне от TXII до LIII; положение хвоста колеблется от TXI до LII.
Микроскопическое строение[править | править код]
По строению это сложная альвеолярно-трубчатая железа. С поверхности орган покрыт тонкой соединительнотканной капсулой. Основное вещество разделено на дольки, меж которых залегают соединительнотканные тяжи, заключающие выводные протоки, сосуды, нервы, а также нервные ганглии и пластинчатые тела.
Поджелудочная железа включает экзокринную и эндокринную части.
Экзокринная часть[править | править код]
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами, а также древовидной системой выводных протоков: вставочными и внутридольковыми протоками, междольковыми протоками и, наконец, общим панкреатическим протоком, открывающимся в просвет двенадцатиперстной кишки.
Ацинус поджелудочной железы является структурно-функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100—150 мкм, в своей структуре содержит секреторный отдел и вставочный проток, дающий начало всей системе протоков органа. Ацинусы состоят из двух видов клеток: секреторных — экзокринных панкреатоцитов, в количестве 8—12, и протоковых — эпителиоцитов.
Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы.
Эндокринная часть[править | править код]
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса.
Островки состоят из клеток — инсулоцитов, среди которых на основании наличия в них различных по физико-химическим и морфологическим свойствам гранул выделяют 5 основных видов:
- бета-клетки, синтезирующие инсулин;
- альфа-клетки, продуцирующие глюкагон;
- дельта-клетки, образующие соматостатин;
- D1-клетки, выделяющие ВИП;
- PP-клетки, вырабатывающие панкреатический полипептид.
Кроме того, методами иммуноцитохимии и электронной микроскопии было показано наличие в островках незначительного количества клеток, содержащих гастрин, тиролиберин и соматолиберин.
Островки представляют собой компактные пронизанные густой сетью фенестрированных капилляров скопления упорядоченных в гроздья или тяжи внутрисекреторных клеток. Клетки слоями окружают капилляры островков, находясь в тесном контакте с сосудами; большинство эндокриноцитов контактируют с сосудами либо посредством цитоплазматических отростков, либо примыкая к ним непосредственно.
Кровоснабжение[править | править код]
Кровоснабжение поджелудочной железы осуществляется через панкреатодуоденальные артерии, которые ответвляются от верхней брыжеечной артерии или из печёночной артерии (ветви чревного ствола брюшной аорты). Верхняя брыжеечная артерия обеспечивает нижние панкреатодуоденальные артерии, в то время как гастродуоденальная артерия (одна из конечных ветвей печёночной артерии) обеспечивает верхние панкреатодуоденальные артерии. Артерии, разветвляясь в междольковой соединительной ткани, образуют плотные капиллярные сети, оплетающие ацинусы и проникающие в островки.
Венозный отток происходит через панкреатодуоденальные вены, которые впадают в проходящую позади железы селезёночную, а также другие притоки воротной вены. Воротная вена образуется после слияния позади тела поджелудочной железы верхней брыжеечной и селезёночной вен. В некоторых случаях нижняя брыжеечная вена также вливается в селезёночную позади поджелудочной железы (в других она просто соединяется с верхней брыжеечной веной).
Лимфатические капилляры, начинаясь вокруг ацинусов и островков, вливаются в лимфатические сосуды, которые проходят вблизи кровеносных. Лимфа принимается панкреатическими лимфатическими узлами, расположенными в количестве 2—8 у верхнего края железы на её задней и передней поверхностях.
Иннервация[править | править код]
Парасимпатическая иннервация поджелудочной железы осуществляется ветвями блуждающих нервов, больше правого, симпатическая — из чревного сплетения. Симпатические волокна сопровождают кровеносные сосуды. В поджелудочной железе имеются интрамуральные ганглии.
Развитие и возрастные особенности поджелудочной железы[править | править код]
Поджелудочная железа развивается из энтодермы и мезенхимы; её зачаток появляется на 3-й неделе эмбрионального развития в виде выпячивания стенки эмбриональной кишки, из которого формируются головка, тело и хвост. Дифференцировка зачатков на внешнесекреторную и внутрисекреторную части начинается с 3-го месяца эмбриогенеза. Образуются ацинусы и выводные протоки, эндокринные отделы образуются из почек на выводных протоках и «отшнуровываются» от них, превращаясь в островки. Сосуды, а также соединительнотканные элементы стромы получают развитие из мезенхимы.
У новорождённых поджелудочная железа имеет очень маленькие размеры. Её длина колеблется от 3 до 6 см; масса — 2,5—3 г; железа располагается несколько выше, чем у взрослых, однако слабо фиксирована к задней брюшной стенке и относительно подвижна. К 3 годам её масса достигает 20 грамм, к 10—12 годам — 30 г. Вид, характерный для взрослых, железа принимает к возрасту 5—6 лет. С возрастом в поджелудочной железе происходит изменение взаимоотношений между её экзокринной и эндокринной частями в сторону уменьшения числа островков.
Заболевания поджелудочной железы[править | править код]
- Панкреатит
- Острый панкреатит
- Хронический панкреатит
- Рак поджелудочной железы
- Муковисцидоз
- Диабет
- Псевдокисты поджелудочной железы
- Панкреанекроз
Примечания[править | править код]
Литература[править | править код]
- Везалий А. О строении человеческого тела. — 1954 — Том 2. — с. 960
- Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13—23
- Лепорский Н. И. Болезни поджелудочной железы. — М., 1951.
Источник
Хотя данные органы являются отдельными составляющими пищеварительной системы, между ними существует тесная взаимосвязь. Зачастую патологические процессы в одном из органов приводят к появлению заболеваний у второго. Например, желчнокаменная болезнь нередко приводит к развитию панкреатита – воспаления тканей поджелудочной железы.
В связи с этим возникает необходимость выяснить, где находится желчный пузырь и поджелудочная железа, как они взаимодействуют и как можно предупредить возникновение серьезных патологий.
Расположение и функции желчного пузыря
Желчный пузырь размещен в переднем отделе правой продольной борозды печени. Он напоминает форму груши или конуса. Размер органа можно сравнить с небольшим куриным яйцом. С виду он напоминает овальный мешочек.
Анатомическое строение органа условно делится на дно (расширенный отдел), тело (средняя часть) и шейку (суженная часть) желчного пузыря. Также присутствуют печеночный и пузырный протоки, которые объединяются в общий желчный проток длиной 6-8 см. В пузырный проток впадает шейка, достигающая 3,5 см. При помощи гладкомышечного жома (сфинктера Люткенса) желчь и поджелудочный сок направляются в 12-перстную кишку.
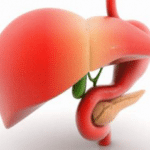 Желчь, выделяемая печеночными клетками, частично поступает в кишечник. Вторая часть накапливается в желчном пузыре. Она представляет собой зеленую тягучую жидкость. Поскольку в органе всасывается вода, концентрация желчи повышается в несколько раз. Она содержит в себе билирубин, холестерин, желчные пигменты и кислоты.
Желчь, выделяемая печеночными клетками, частично поступает в кишечник. Вторая часть накапливается в желчном пузыре. Она представляет собой зеленую тягучую жидкость. Поскольку в органе всасывается вода, концентрация желчи повышается в несколько раз. Она содержит в себе билирубин, холестерин, желчные пигменты и кислоты.
За 1 сутки в человеческом организме производится приблизительно 1500 мл желчи. Главная ее функция – участие в процессе пищеварения: желчь является катализатором, который активирует всевозможные ферменты, в частности липазу. Кроме того желчь выполняет такие задачи в организме:
- расщепляет жиры на более мелкие молекулы, увеличивающие площадь соприкосновения жиров с ферментами;
- усиливает двигательную работу кишечника, всасывание витамина К и жиров;
- оказывает бактерицидное действие и предотвращает процессы гниения.
Когда пища поступает в желудок и 12-перстную кишку, печень начинает выделять большее количество желчи.
Желчный пузырь играет роль дополнительного резервуара желчи. Он не может вмещать большой объем жидкости – всего 60 мл. Однако желчь, попадающая в этот орган, становится очень концентрированной. Данный показатель превышает в 10 раз концентрацию желчи, только что произведенной печенью.
Таким образом, пузырная порция, поступающая дополнительно в кишечник, составляет 1/3 часть суточного объема произведенной желчи.
Местонахождение и функции поджелудочной железы
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Поджелудочная железа представляет собой железистый орган, который выполняет эндокринную и экзокринную функцию.
Она располагается в брюшине за желудком в области эпигастрии недалеко от селезенки. Ее левая часть заходит в левое подреберье. Разделяет желудок и поджелудочную железу сальниковая сумка. Сзади орган прилегает к венам и аорте.
Поджелудочная железа состоит нескольких частей – головки, тела и хвоста. Экзокринную часть органа представляют выводные протоки, открывающиеся в просвет 12-перстной кишки. Именно туда попадает панкреатический сок, необходимый для пищеварительного процесса. Эндокринная часть состоит из панкреатических островков, так называемых островков Лангерганса, большое количество которых находится в хвосте поджелудочной.
Поджелудочная железа выполняет много жизненно важных функций, разделяющихся условно на внешние (эндокринные) и внутренние (экзокринные).
Внутрисекреторная функция – контроль уровня сахара и метаболизма. Почти 3 миллиона островков Лангерганса присутствует в данном органе. Они содержат четыре типа клеток, принимающих участие в контроле концентрации глюкозы в кровотоке. Каждый тип отвечает за производство определенного гормона:
- Альфа-клетки секретируют глюкагон, который увеличивает содержание сахара.
- Бета-клетки производят инсулин, снижающий концентрацию глюкозы.
- Дельта-клетки продуцируют соматостатин, регулирующий работу альфа- и бета-клеток.
- РР-клетки вырабатывают панкреатический полипептид (ППП), подавляющий секрецию органа и стимулирующий выделение желудочного сока.
Внешнесекреторная функция – процесс пищеварения. Поджелудочная железа является источником специальных ферментов, помогающих расщеплять углеводы (зачастую крахмал), белки и липиды (жиры).
Орган производит ферменты в неактивной форме, которые называются проэнзимами, или проферментами. Когда они попадают в 12-перстную кишку, их активизирует энтеропептидаза, образуя амилазу (для расщепления углеводов), протеазу (для белков) и липазу (для жиров).
Все эти ферменты входят в состав панкреатического сока, участвующего в процессе переваривания еды.
Заболевания желчного пузыря
Часто диагностируемыми патологиями желчного пузыря являются желчнокаменная болезнь, холецистит, а также полипы и дискинезии органа.
При желчнокаменной болезни образуются конкременты (камни) в протоках и самом желчном пузыре. В нынешнее время более 10% населения промышленно развитых стран страдает этим заболеванием.
| Факторы риска | Возраст, пол (более подвержены женщины), избыточный вес, стенозы и кисты гепатикохоледоха, цирроз печени, гепатит, парапапиллярные дивертикулы 12-перстной кишки, гемолитическая анемия, злоупотребление белковой диетой. |
| Симптомы | Болезнь длительное время (5-10 лет) протекает бессимптомно. Главные признаки – желтуха, желчная колика, боли режущего характера, приступы стенокардии. |
| Лечение | Диета №5, ударно-волновая литотрипсия, холецистэктомия (удаление органа), прием препаратов желчных кислот. |
Холецистит чаще всего является последствием желчнокаменной болезни, при которой вырабатывается патологическая микрофлора и нарушается отток желчи. Вследствие чего происходит воспаление желчного пузыря.
Недуг может протекать в хронической и острой форме. Острый холецистит делится на несколько видов:
- катаральный (вызывающий сильные боли в эпигастрии и подреберье);
- флегмозный (боли наблюдаются даже при смене положения, дыхании и кашле, человек страдает от тахикардии и фебрильной температуры);
- гангренозный (значительное снижение иммунитета, более выраженная клиническая картина).
| Причины | Образование камней, которые вызывают застой желчи и появление вредоносных бактерий. |
| Симптомы | Острый холецистит: резкие боли, которые отдают в область подреберья, эпигастрии, поясницы, надплечья, правой лопатки и шеи, приступы тошноты и рвоты, гипертермия, тахикардия, вздутие живота, правая часть брюшины при пальпации несколько напряжена. Хронический холецистит: тошнота, тупая боль в правом подреберье, печеночная колика, выраженность болевого синдрома ранним утром и ночью, желтуха. |
| Лечение | Прием антибиотиков, специальное питание, спазмолитики, дуоденальное зондирование, холецистэктомия. |
Стоит отметить, что в 99% случаев удаление желчного пузыря устраняет любые проблемы. Проведенные манипуляции существенно не оказывают влияние на пищеварение и жизнедеятельность человека в целом.
Патологии поджелудочной железы
 Наиболее распространенными болезнями поджелудочной железы являются панкреатит и сахарный диабет, менее часто диагностируются псевдокисты, злокачественные новообразования и муковисцидоз.
Наиболее распространенными болезнями поджелудочной железы являются панкреатит и сахарный диабет, менее часто диагностируются псевдокисты, злокачественные новообразования и муковисцидоз.
Панкреатит – это комплекс синдромов, при котором происходит воспаление поджелудочной железы.
Это связано с активизацией ферментов в самой железе. Как результат, они не оказываются в 12-перстной кишке и начинают переваривать саму железу. Различают несколько типов панкреатита:
- гнойный (флегмозное воспаление, формирование макро- и микроабсцессов);
- билиарный (воспаление поджелудочной при поражении печени и ЖВП);
- геморрагический (разрушение паренхимы и сосудистой структуры);
- острый алкогольный (возникает при однократном или постоянном приеме алкоголя).
| Причины | Длительная алкогольная зависимость, курение, регулярное переедание, злоупотребление белковой диетой, желчнокаменная болезнь, прием некоторых медикаментов, дискинезия желчных протоков, холецистит, прободная язва ДПК, гепатит В и С, глистные инвазии, цитомегаловирус. |
| Симптомы | Острый панкреатит: сильные боли в эпигастрии (часто опоясывающие), приступы рвоты, слабость, гипертермия, желтушность кожи, метеоризм, запор или диарея (в каловых массах наблюдается слизь и непереваренные частицы пищи). Хронический панкреатит: слабая выраженность основных симптомов, постоянная слабость, головокружения и тошнота. |
| Лечение | Ферментативные средства, энтеросорбенты, пробиотики, спазмолитики, болеутоляющие и противодиарейные препараты, витаминно-минеральные комплексы. При проявлении острого панкреатита на 2 суток назначается лечебное голодание, затем – диета №5. |
Сахарный диабет – заболевание, признанное эпидемией 21 века. Характеризуется частичной (ІІ тип) либо полной (І тип) остановкой выработки инсулина. Вследствие этого происходит увеличение уровня глюкозы в крови.
| Факторы риска | Генетическая предрасположенность, избыточный вес, патологическая беременность, дисфункция поджелудочной железы, вирусные инфекции. |
| Симптомы | Полиурия, постоянная жажда, покалывание и онемение конечностей, снижение остроты зрения, слабость, раздражительность, головокружения, боли в голове, нарушение работы репродуктивной системы (расстройство менструального цикла и проблемы с потенцией). |
| Лечение | Инсулинотерапия, гипогликемические препараты, занятия спортом. |
Профилактика заболеваний органов ЖКТ
 Существует большое количество факторов оказывающих влияние на работу желчного пузыря и поджелудочной.
Существует большое количество факторов оказывающих влияние на работу желчного пузыря и поджелудочной.
Поскольку работа желчного пузыря и поджелудочной железы тесно связана, нужно знать, как уберечь данные органы от воздействия внешних негативных факторов.
Все причины нарушений в функционировании этих органов имеют различное происхождение, и для их устранения следует придерживаться определенных правил и рекомендаций.
Профилактические меры включают следующие популярные рекомендации:
- Ограничение в рационе жирных, соленых, копченых, маринованных и углеводсодержащих продуктов. Приготовление пищи должно осуществляться на пару, в запеченном либо вареном виде.
- Контроль массы тела и активный образ жизни. Каждый человек ежедневно должен ходить пешком как минимум 30-40 минут. При этом работа и отдых должны чередоваться.
- Избегание сильных эмоциональных потрясений. Как известно, стресс является предвестником различных заболеваний человека, в частности органов ЖКТ.
- Подготовиться проходить через определенное время диагностические методы исследования, которые помогут своевременно определить патологические изменения поджелудочной железы либо желчного пузыря.
Особое значение уделяется диетическому питанию. За основу берется диета № 5 по Певзнеру.
Чтобы предупредить дальнейшее развитие панкреатита или холецистита, необходимо ввести в рацион щадящие продукты. В данном случае овощи лучше принимать в отварном или перетертом виде.
Приемы еды поделены на 5-6 раз, причем порции должны быть маленькими. Разрешается кушать пищу средней температуры, не слишком горячую или холодную. В рацион диеты 5 при панкреатите можно ввести такие продукты:
- нежирные сорта мяса и рыбы;
- обезжиренное молоко и его производные;
- сухофрукты, ягоды, яблоки и бананы;
- любые крупы и овощные супы;
- немного растительного масла;
- картофель, помидоры, огурцы, свекла;
- вчерашний хлеб, печенье «Мария»;
- зеленый чай, шиповниковый отвар, кисель, узвар.
Следует отметить, что заболевания органов ЖКТ в последнее время диагностируются все чаще и чаще по причине малоактивного образа жизни, неправильного питания и наличия избыточного веса у множества людей.
Дисфункция поджелудочной железы и желчного пузыря должна лечиться при помощи медикаментозных средств и оперативного вмешательства. Никакие народные снадобья не обеспечат излечение от заболевания.
Анатомические особенности печени, желчного пузыря и поджелудочной железы рассмотрены в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
