Поджелудочная железа диабет какой врач лечит

Поджелудочная железа – орган, расположенный в брюшной полости позади желудка, плотно примыкающий к двенадцатиперстной кишке.
Ее можно отнести сразу к двум системам организма. В большей степени это пищеварительная железа, вырабатывающая ферменты, активно участвующие в расщеплении пищевых компонентов. С другой стороны, ее клетки продуцируют гормоны, влияющие на жизненно важные процессы в организме. Этот факт дает основание определять данную железу как часть эндокринной системы.
Диагностика и лечение патологий поджелудочной железы – сфера компетенции врача-гастроэнтеролога. Если нарушена выработка гормонов, требуется консультация эндокринолога.
Как работает поджелудочная железа
Железа условно делится на 3 отдела: головку (находится внутри изгиба двенадцатиперстной кишки), тело (состоящее из передней, задней и нижней поверхности и хвост (направлен вверх и влево по направлению к селезенке).
Строение органа обусловлено двумя основными функциями, выполняемыми в организме.
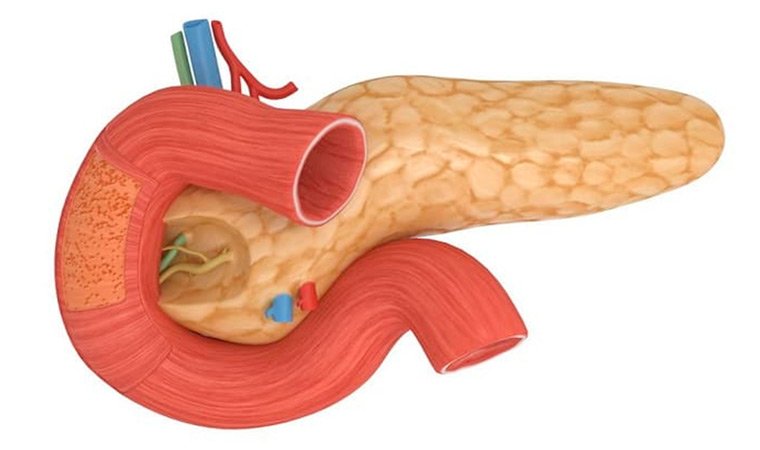
1. Экзокринная функция, которую обеспечивают ткани, образованные мелкими дольками – ацинусами. У каждой из этих долек имеется выводной проток. Все эти протоки соединяются в общий выводной канал, проходящий по всей длине железы. Он попадает в двенадцатиперстную кишку, обеспечивая доставку панкреатического секрета в этот орган пищеварения.
Поджелудочная железа вырабатывает ферменты:
- Амилазу, способствующую расщеплению углеводов;
- трипсин и химотрипсин, воздействующие на процесс переваривания белка, начинающийся в полости желудка;
- липазу, отвечающую за расщепление жиров.
Ферменты вырабатываются железой в неактивной форме. Когда пищевой комок попадает в двенадцатиперстную кишку, запускается ряд химических реакций, активизирующих их.
Выработка панкреатического сока напрямую связана с приемом пищи: содержание в нем тех или иных ферментов зависит от вида пищевых компонентов.
2. Эндокринная функция, заключающаяся в выделении в кровь инсулина, глюкагона и других гормонов. Инсулин обеспечивает регуляцию углеводного и жирового обмена, снижает уровень глюкозы в крови. Глюкагон повышает этот показатель, являясь антагонистом инсулина.
к содержанию ^
Болезни поджелудочной железы: причины и общая симптоматика
Многие патологические состояния поджелудочной железы имеют сходные проявления.

- Боли. Появляются в верхней части живота, распространяясь в подложечной области и в подреберье. Могут иметь опоясывающий характер, отдавать в спину, под левую лопатку. Как правило, они не снимаются после принятия анальгетиков и спазмолитиков. В зависимости от особенностей развития недуга могут быть приступообразными и постоянными, усиливающимися после переедания, злоупотребления жирной, острой и жареной едой, а также после приема алкоголя. Под воздействием тепла болевые ощущения усиливаются, от холода – несколько снижаются. Они ослабевают, если больной принимает положение лежа на боку с коленями, притянутыми к груди, или сидит, наклонившись вперед.
- Диспепсические проявления: метеоризм, тошнота, рвота, не приносящая облегчения, нарушения стула. Каловые массы становятся объемными, приобретают кашеобразную консистенцию и неприятный запах. Характерный признак недугов поджелудочной железы – «жирный» кал. Поносы могут сменяться запорами.
- Потеря аппетита, быстрое похудение.
- При развитии патологических состояний наблюдается изменение цвета кожи: она приобретает желтоватый оттенок или выраженную бледность. Иногда отмечается синюшность пальцев, носогубного треугольника и кожи живота.
Появление подобных симптомов обусловлено рядом причин.

- Злоупотребление алкоголем;
- погрешности в питании: несбалансированное меню, частое употребление жирных, острых продуктов, значительные разрывы между приемами пищи;
- заболевания желчного пузыря и двенадцатиперстной кишки;
- травмы живота, хирургические вмешательства, последствия некоторых диагностических процедур;
- долговременный, в особенности неконтролируемый прием медицинских препаратов, агрессивно действующих на железу (антибиотики, эстрогенсодержащие средства, глюкокортикостероиды, ацетилсалициловая кислота, некоторые виды диуретиков, сульфаниламиндые препараты, и т. д.);
- перенесенные инфекции (эпидемический паротит, гепатиты В, С);
- наличие паразитов в пищеварительном тракте;
- врожденные аномалии протока поджелудочной железы;
- общее нарушение обмена веществ;
- сбой гормонального фона;
- сосудистые патологии.
О влиянии алкоголя на поджелудочную железу рассказывается в этом видеоролике:
к содержанию ^
Наиболее распространенные болезни поджелудочной железы
Острый панкреатит
Состояние, характеризующееся нарушением процесса выброса ферментов, продуцируемых железой, в двенадцатиперстную кишку. Активизируясь в самом органе, они начинают разрушать его и провоцируют воспалительный процесс.
Главный признак острого панкреатита — ярко выраженная боль в верхней области живота, чаще всего опоясывающая. Обезболивающие препараты не приносят облегчения. Появляются диспепсические симптомы, характерные для заболеваний поджелудочной железы: рвота, не облегчающая состояние, нарушение стула, общая слабость.
В качестве первой помощи следует наложить лед на область поджелудочной железы, после чего обратиться за срочной медицинской помощью: эта болезнь лечится в стационаре, так как требуется внутривенное введение препаратов.
к содержанию ^
Хронический панкреатит
О заболевании в хронической форме говорят, если оно протекает длительно, с периодами обострений и ремиссий. В начальной стадии недуга характерные симптомы часто отсутствуют, либо имеют слабую выраженность и трудноотличимы от проявлений иных заболеваний. Этот период может продолжаться несколько лет. Когда появляются первые тревожные признаки, нарушения в железе бывают уже весьма значительны.
Обострение заболевания чаще всего вызывает увлечение острой, жирной или жареной едой, алкоголем. Основная жалоба – боль в верней части живота, чаще в левом подреберье. Болевые ощущения сопровождаются метеоризмом, тошнотой и рвотой, неустойчивым стулом.

Дальнейшее прогрессирование болезни приводит к патологическим изменениям в железе: ее ткань постепенно замещается соединительной, не способной вырабатывать пищеварительные ферменты. Их недостаток, в свою очередь, способствует нарушениям в функционировании пищеварительной системы.
Развитие недуга при отсутствии надлежащего лечения приводит к серьезным осложнениям, среди которых – сахарный диабет, злокачественные новообразования в железистой ткани, почечная, легочная и печеночная недостаточность.
Врачи отмечают рост случаев хронического панкреатита, спровоцированного популяризацией нездоровой пищи, прежде всего – фастфуда и полуфабрикатов, а также увлечением алкогольными напитками.
к содержанию ^
Рак поджелудочной железы
Заболеваемость этим недугом год от года увеличивается, он чаще поражает людей пожилого возраста. Основные факторы риска – употребление спиртных напитков, жирной и острой еды, курение, наличие сахарного диабета и заболеваний печени, хронический панкреатит.
В более чем половине случаев опухоль располагается в головке железы и представляет собой бугристый узел без четко очерченных границ.
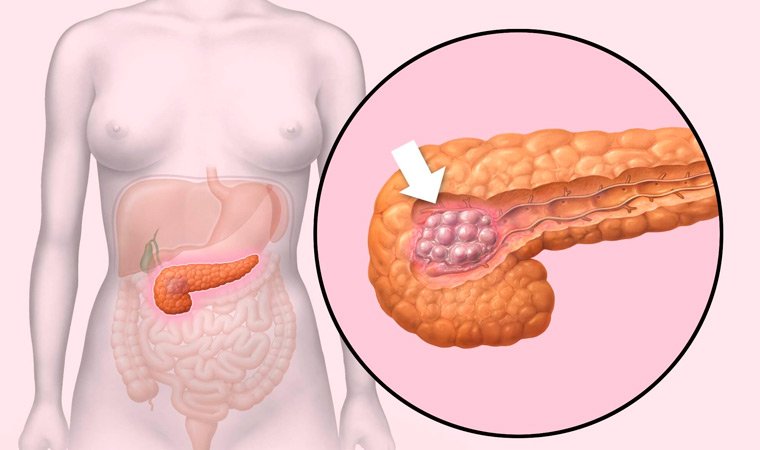
Проявления болезни в начальном периоде во многих случаях не имеют яркой выраженности, поэтому опухоль часто диагностируется на поздних стадиях развития, длительно протекая бессимптомно.
О прогрессировании заболевания свидетельствует боль в верхней области живота, усиливающаяся в положении лежа, снижение аппетита и массы тела, повышенная температура тела, слабость. Опухоль, локализованная в головке железы, блокирует желчный проток, поэтому развивается желтуха.
На ранней стадии наиболее эффективным методом лечения болезни является хирургическое вмешательство. Для снижения риска рецидива после операции, а также при неоперабельных опухолях применяется химеотерапия и лучевая терапия.
к содержанию ^
Киста поджелудочной железы
Патологическое состояние, обусловленное формированием новообразования, заполненного жидкостью. Основная тому причина – закупоривание протоков или нарушение оттока панкреатического сока в двенадцатиперстную кишку. В ряде случаев возникает как осложнение панкреатитов, желчнокаменной болезни, как последствие травмирования железы или поражения паразитами.
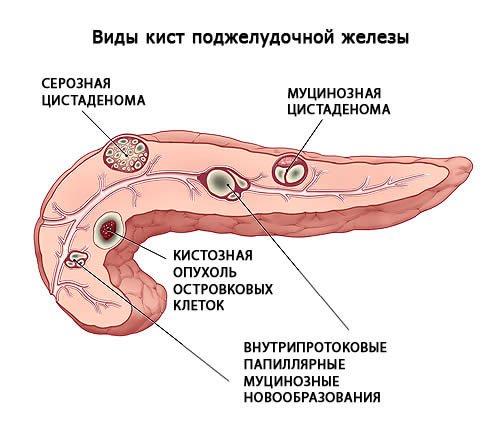
Кисты небольших размеров обычно никак себя не проявляют, лишь при прогрессировании патологии отмечается повышенная утомляемость, слабость, болезненные ощущения в верхней части живота, расстройства диспепсического характера, возможно повышение температуры тела. Если локализация кисты приводит к сдавливанию солнечного сплетения, появляется очень сильная боль. Новообразования больших размеров могут быть обнаружены врачом при пальпации.
к содержанию ^
Сахарный диабет первого типа
Эта хроническая болезнь возникает, если поджелудочная железа перестает вырабатывать инсулин. Результатом становится повышение уровня глюкозы в крови.
Причины возникновения диабета первого типа окончательно не выяснены. В большинстве случаев он развивается на фоне аутоиммунного сбоя. Клетки поджелудочной железы, ответственные за выработку инсулина, начинают восприниматься организмом как чужеродные и потому разрушаются.
В качестве второстепенных факторов, нарушающих данную функцию железы, отмечаются:
- Лишний вес;
- нерациональное питание, употребление большого количества жиров и углеводов;
- периодически испытываемые состояния сильного стресса.
Симптомы заболевания часто появляются внезапно. Появляется постоянное чувство голода, полиурия (чрезмерное мочеотделение), жажда, потеря веса, возникновение очагов раздражения на коже. Человек ощущает беспричинную усталость.
Требуется постоянное введение этого гормона извне, поэтому такой вид заболевания именуют инсулинозависимым сахарным диабетом.
к содержанию ^
Диагностика заболеваний поджелудочной железы
Симптомы таких патологий часто схожи с признаками нарушений в работе других органов пищеварительной системы. Поэтому важную роль играет комплексная диагностика.
- Лабораторные методы (биохимические анализы мочи и крови, копрограмма, тесты, выявляющие ферментативную недостаточность железы).
- Инструментальные методы (рентгенологическое и ультразвуковое исследование, фиброэзофагогастродуоденоскопия, контрастная дуоденография, компьютерная томография, биопсия железы).
к содержанию ^
Как лечить недуги поджелудочной железы
Лечение острых состояний при патологиях этого органа часто проходит в условиях стационара. По причине сильно выраженной тошноты и рвоты все необходимые препараты больному вводят в виде инъекций или с помощью капельниц.
Комплексная терапия направлена на снижение болевых ощущений, снятие интоксикации и уменьшение активности ферментов. Если формируется очаг гнойного воспаления, назначаются антибиотики.
В ряде случаев консервативное лечение не дает нужного эффекта, и требуется хирургическое вмешательство.
По мере улучшения общего состояния пациенту назначается панкреатин – препарат, содержащий фермент, в норме вырабатываемый железой при поступлении в желудок пищи. Его применяют до полного восстановления функций поджелудочной. Некоторые больные, перенесшие панкреатит в тяжелой форме, а также страдающие хроническим недугом, вынуждены принимать его на протяжении всей жизни.
В восстановительном периоде назначается общеукрепляющая терапия, включающая витаминно-минеральные комплексы и иммуностимуляторы.
к содержанию ^
Народные методы лечения
В комплексной терапии недугов поджелудочной железы допустимо использование народных лечебных средств.

Целебное воздействие на этот пищеварительный орган оказывают домашние средства на основе овса.
- Овсяный кисель. Для его приготовления стакан злака нужно залить литром кипяченой воды, поместить на водяную баню и варить в течение получаса. Остывший кисель следует пить по ½ стакана 3-4 раза в сутки до еды.
- Овсяное молочко. Потребуется 100 грамм неочищенного злака, 1,5 литра воды. Промытый овес варить в воде приблизительно 40 минут. Когда он станет мягким, его следует измельчить. Удобно делать это погружным блендером в той же посуде. Полученная смесь должна вариться еще в течение 20-30 минут. Ее нужно процедить. Пить такое снадобье следует трижды в день по ½ стакана. Овсяное молочко хранится в холодильнике не более 3 суток.
Облегчает состояние сок из сырого картофеля. Натертый на терке сырой корнеплод отжать, полученный сок пить по 100 мл за 2 часа до еды.
Противовоспалительное и спазмолитическое воздействие окажет настойка на основе сухого сырья ромашки и бессмертника. На столовую ложку травяной смеси потребуется 200 мл кипятка. Средство нужно настаивать 30 минут и затем процедить. Употреблять по 120 мл 2-3 раза в день за полчаса до еды.

Для лечения поджелудочной железы традиционно применяется молотый цикорий. Его можно использовать вместо чая или кофе, взяв на стакан воды чайную ложку продукта.
При нарушениях в работе поджелудочной железы лечение народными средствами не должно заменять основную терапию, назначенную врачом.
к содержанию ^
Лечебная диета
Диетическое питание при болезнях поджелудочной железы является элементом комплексной терапии.
В периоде острых проявлений больному рекомендуется голодание. По мере снижения негативной симптоматики в меню постепенно вводятся диетические блюда.
Часто проявления недугов поджелудочной железы приводят к обезвоживанию. Поэтому важно соблюдать питьевой режим, обеспечивая регидратацию.
- Полному исключению подлежат жареные, запеченные, жирные, острые, соленые блюда, копчености, консервы (в том числе – домашнего приготовления), кондитерские изделия.
- Основой меню должны стать каши на воде, овощные бульоны и вегетарианские супы, протертые овощи, подсушенные хлебные изделия, нежирные сорта рыбы, творог, паровой омлет, несладкий чай.
- Питание должно быть дробным, небольшими порциями.
- Важно организовать приемы пищи в одно и то же время.
- Обязательно нужно исключить курение и алкоголь.
к содержанию ^
Кто лечит поджелудочную железу
Если имеется подозрение на патологию этого органа, следует обращаться к врачу-гастроэнтерологу. Учитывая, что поджелудочная железа выполняет также эндокринную функцию, часто требуется наблюдение у эндокринолога.
В лечении подобных заболеваний важную роль играет лечебная диета, поэтому дополнительно может быть рекомендована консультация диетолога.

Заболевания поджелудочной железы легче предотвратить, чем вылечить. Сделать это можно, сделав выбор в пользу здорового питания и активного образа жизни, отказавшись от курения и употребления алкоголя.
Источник
Воспаление поджелудочной железы симптомы и лечение – тема сегодняшней статьи. Никто и не задумывается, что поджелудочная железа – это очень важный орган в человеческом организме.
Она вырабатывает нужные для пищеварения ферменты и гормоны, которые регулируют уровень сахара в крови. Если железа не работает должным образом, то пища полностью не переваривается, а сахар, который попадает с едой, не усваивается.

Определить воспаление поджелудочной железы, все симптомы и лечение может только врач. Лечение своими силами просто недопустимо. Теперь разберемся, какие симптомы и причины данной болезни, чтобы при их появлении сразу бежать к доктору.
Что это такое
Заболевание поджелудочной железы, которое связано с ее воспалением врачи называют панкреатитом. Когда орган находится в раздраженном состоянии, он перестает нормально функционировать, пищеварительные ферменты и гормоны продуцируются в недостаточных количествах или не попадают в место переваривания пищи, то есть 12-палую кишку.
Такая болезнь может иметь острый или хронический характер. При остром проявлении все симптомы возникают внезапно, и имеет сильно выраженный характер. В таком случае больной определяется для лечения в стационар сразу после приема.
При хронической форме заболевания, признаки могут время от времени проявляться на протяжении нескольких лет. Ощущения не сильно болезненные и быстро проходят, поэтому больной может и не подозревать о наличии проблемы.

Причины возникновения
Просто так поджелудочная железа не воспаляется. Для того чтобы произошли изменения в органе должны быть какие-то причины. Врачи выделяют три основные причины, по которым может это произойти:
- Неправильное питание. Если человек ест преимущественно жирную и острую пищу, то возникновение панкреатита просто неизбежно. Кроме того, плохо влияет на поджелудочную железу жаренная и пересоленная еда.
- Злоупотребление алкогольными напитками. Ученые пока не установили, как действует алкоголь на такой орган, как поджелудочная железа. Но зато точно известно, что если человек много выпивает, то у него может развиться воспаление.
- Прием некоторых лекарств. Некоторые лекарственные препараты не лучшим образом влияют на органы пищеварительной системы, в том числе может воспалиться и поджелудочная железа.
Но это еще не все причины воспаления поджелудочной железы. Кроме того, оно может возникать при систематическом переедании, травмах брюшной полости, частых стресса и нервных срывах. Врачи утверждают, что женщины значительно чаще болеют панкреатитом чем мужчины. Также к воспалительным процессам склонны пожилые люди или больные диабетом. Человек, который имеет лишний вес, должен быть готов к тому, что поджелудочная железа может воспаляться.
Частые симптомы
При воспалении поджелудочной железы, особенно на начальных стадиях, человек наблюдает болевые ощущения в верхней части живота, тошноту или тяжесть. Чаще всего такие признаки возникают после приема пищи или алкоголя. Но обратив внимание на изменения в пищеварительном процессе, не все сразу обращаются к врачу.
Только когда признаки воспаления поджелудочной железы повторяются очень часто и вызывают сильный дискомфорт, больной бежит к лечащему врачу. Но зачастую процесс уже перешел в хроническое заболевание. Что бы ни пришлось прибегать к радикальным формам лечения, нужно четко знать и понимать симптомы болезни.
Самая страшная для человека – острая форма, поскольку под воздействием выделяемых ферментов орган быстро само переваривается. При этом токсины попадают в ток крови и разносятся по всему организму, вызывая интоксикацию. При заболевании поджелудочной железы в острой форме проявляются:
- Резкая боль, которая может локализироваться как справой, так и с левой стороны под ребрами. Это связано с размерами органа. Иногда болевые ощущения могут появляться в спине.
- Многократные рвотные позывы, которые не вызывают чувства облегчения.
- Чувство тяжести в животе и вздутие.
- Сильная тошнота.
- Если железа резко воспалилась, температура может повышаться.
Если у человека появились все эти симптомы нужно немедленно бежать в больницу. Если вовремя не начать лечить воспаление поджелудочной железы, которое проявляется в острой форме, то это может привести к плачевным последствиям.
Данное заболевание может носить и хронический характер.
При этом симптомы появляются на протяжении многих лет и время от времени либо обостряются, либо затухают. Период обострения чаще всего припадает на те периоды, когда человек употребляет много жирной и жареной пищи или алкоголь.
Основные симптомы при воспалении поджелудочной железы хронического характера:
- Боль в животе через 1,5–2 часа после еды.
- Нежелание есть жирную пищу.
- Болевые ощущения под ребрами при физических нагрузках.
- Потеря аппетита.
- Снижение массы тела.
- В каловых массах могут появляться белесоватые включения.
- Расстроен акт дефекации (запор или диарея).
Симптомы у детей

Нередко это заболевание проявляется и у детей. Сложность заключается в том, что дети не могут четко сказать в какой области и как болит. Поэтому нужно обращать внимание на общую картину симптомов:
- Боль в животе.
- Отказ от приема любой пищи.
- Повышение температуры тела до 38 градусов и больше.
- Капризность.
- Нарушение сна.
- Возможен понос.
Чтобы поставить точный диагноз детям делают УЗИ и все необходимые анализы.
На что должен обратить внимание, лечащий врач на приеме
Кроме того, что доктор внимательно изучает перечисленные симптомы и жалобы пациента, он должен еще и осмотреть его. На приеме человек сильно возбужден и раздражен, при этом кожные покровы бледные и покрыты потом. Если сеть подозрения на воспалительные процессы в области поджелудочной железы, проводят пальпацию брюшной области.
Больной должен лечь на кушетку и согнуть ноги в коленях. Иногда, даже при легком прикосновении пациент может чувствовать сильные боли. Хорошо, когда человек может самостоятельно показать локализацию болевых ощущений.
Для того чтобы более точно определить в какой части органа возникло воспаление врач определяет три главные точки на животе, где проектируется размещение органа:
- Точка Дежардена. Это место, где расположена головка поджелудочной железы. Точка находится на линии, которая соединяет пупок и правую подмышечную впадину. Область в 5–7 см под ребрами на линии соответствуют этой точке. Если здесь есть болезненные ощущения, значит, воспалена именно эта часть железы.
- Точка Мейо – Робсона показывает размещение хвоста органа. Чтобы ее найти нужно визуально провести линию, соединяющую пупок и левую реберную дугу. Дальше линию разделяют на три ровные части. Точка находится на границе между верхней и средней частями.
- Точка Кача определит, есть ли изменения в теле поджелудочной железы. Эта точка будет размещаться на расстоянии 5-7 см от пупка, по внешнему краю левой прямой мышцы живота. Если при пальпации в этой области появились болевые ощущения, то скорее воспаление находится на границе хвоста и тела железы.

Детям пальпацию не проводят. В данном случае этот метод не эффективен.
Что еще нужно чтобы поставить диагноз
Кроме того, что врач проводит осмотр пациента, он еще должен дать направления на ряд других диагностик, которые подтвердят или опровергнут его предположение. К таким диагностикам относят:
- Общий анализ крови и конечно же, на гормоны. По общему анализу понятно воспалена железа если показатели липаз, амилаз, трипсина, а иногда и билирубина вырос. В варианте, когда уже начался некроз, ко всему добавляется еще и недостаточное количество кальция в сыворотке. Если поражается вся железа, то нарушается уровень инсулина в крови.
- Анализ кала и мочи. Кал на предмет волокон мяса и жировых включений, а моча – на наличие амилаз.
- Также необходимо сделать УЗИ, МРТ или КТ, ангиографию сосудов железы и другие обследования.
- Если симптомы воспаления железы возникли у женщины, то врач должен отправить ее на УЗИ органов малого таза. Иногда эти симптомы схожи с перитонитом. У женщин воспаление брюшной полости (перитонит) может быть вызвано некоторыми гинекологическими проблемами, такими как внематочная беременность, разрыв яичника или опухоль.
Врач точно знает какие анализы и обследования нужно провести, чтобы узнать четкую картину заболевания и определить, как лечить и чем лечить. Не стоит пренебрегать советами специалистов.
Способы лечения
Воспаленная поджелудочная железа симптомы и лечение, которой изучили множество специалистов, очень сложная болезнь. Заниматься самолечением с помощью травок или препаратов, купленных в аптеках без назначения врача, чревато непредсказуемым исходом.
Для восстановления воспаленной поджелудочной железы лечение назначает только врач. Оно проходит только в условиях стационара, под наблюдением специалистов. Может быть, исключительно медикаментозным, а может включать комплекс хирургического вмешательства, медикаментозного и терапевтического лечения.
После снятия острых симптомов и нормализации работы органа обязательно нужно придерживаться определенной диеты, чтобы снизить риск повторного воспаления.
Источник
