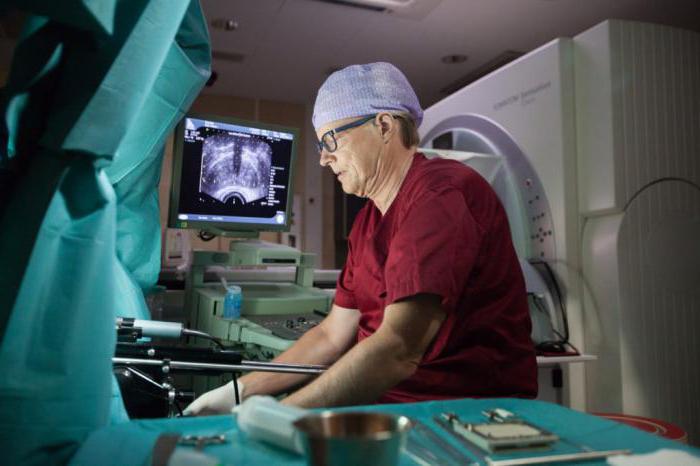
Пересадка поджелудочной железы при диабете у детей

О перспективах, которые это событие открыло для пациентов с диабетом, беседуем с д. м.н., главным специалистом по .jpg) хирургии ПОМЦ, завкафедрой хирургических болезней НижГМА, главным внештатным трансплантологом МЗ НО Владимиром Загайновым.
хирургии ПОМЦ, завкафедрой хирургических болезней НижГМА, главным внештатным трансплантологом МЗ НО Владимиром Загайновым.
Справка
На сегодняшний день специалистами ПОМЦ выполнены 303 трансплантации, из них 235 – почек, 67 – печени, 1 – поджелудочной железы. У двух пациенток с пересаженной печенью родились здоровые дети.
Реальный шанс на исцеление
Елена Шитова, «ЛекОбоз»: Владимир Евгеньевич, кому требуется трансплантация поджелудочной железы?
Владимир Загайнов: Трансплантация поджелудочной железы — единственный метод, позволяющий полностью излечить сахарный диабет первого типа. При этом заболевании клетки поджелудочной железы перестают вырабатывать необходимый организму инсулин. В результате под удар попадают мелкие сосуды, что ведёт к быстрому развитию множества тяжёлых осложнений, таких как хроническая почечная недостаточность, потеря зрения, инсульты, инфаркты, сосудистые заболевания ног. Коварство сахарного диабета первого типа в том, что он поражает юное поколение и превращает людей цветущего возраста в глубоких инвалидов. Нельзя не отметить и социальную значимость этого заболевания, связанную с его широким распространением и колоссальным объёмом средств, расходуемых на лечение. Трансплантация позволяет заменить неработающую поджелудочную железу и тем самым вернуть человеку утраченное здоровье.
— Неужели современные нехирургические технологии не могут решить эту проблему? Есть же новейшие виды инсулинов, удобные методы введения (шприц-ручки, инсулиновые помпы) и многое другое.
— Все существующие терапевтические методики, включая самые передовые, направлены не на избавление от заболевания, а на регулирование уровня сахара в крови. Конечно, это позволяет продлить жизнь и замедлить развитие осложнений, но не защищает от последствий диабета.
Лист ожидания должен расшириться
— По каким критериям вы отбираете пациентов для оперативного лечения диабета?
— В регионе свыше 6000 человек страдают сахарным диабетом первого типа, около 400 из них страдают хронической почечной недостаточностью, находятся на гемодиализе. Этим людям необходима сначала пересадка почки, а затем и поджелудочной железы. Те, кто уже перенёс одну пересадку, легче справятся и со второй. Эти пациенты понимают, что результат зависит не только от врачей, но и от собственных усилий, от приверженности лечению. Кстати, той пациентке, которой мы успешно пересадили поджелудочную железу, за семь месяцев до этого была выполнена трансплантация почки. Ранее молодая женщина семь лет находилась на гемодиализе. Если говорить в целом, то пациентов на операцию мы отбираем совместно с эндокринологами, работаем в тесном сотрудничестве с кафедрой эндокринологии и внутренних болезней НижГМА.
— Сколько человек находилось в листе ожидания на момент операции?
— Немного, всего семеро. Сейчас наша задача — расширить лист ожидания, ведь чем больше в нём пациентов, тем больше вероятность найти для них идеального донора. Можно сказать, что нам повезло, что донор оказался подходящим по генетическим критериям.
— Какого эффекта удалось достичь в результате трансплантации поджелудочной железы?
— У больной буквально на операционном столе нормализовался уровень сахара в крови. Она больше не нуждается в инъекциях инсулина и защищена от дальнейшего развития осложнений диабета. Вообще результаты успешной трансплантации быстро проявляются даже внешне, пациенты словно становятся моложе.
Возможности и препятствия
— Что необходимо, чтобы поставить на поток операции по трансплантации поджелудочной железы?
— Можно выделить две группы факторов. Первая связана с особенностями самой операции. Поджелудочная железа — крайне капризный орган, гораздо более требовательный, чем почка или печень. Нужна поистине ювелирная работа на всех этапах процесса, начиная с отбора пациентов и изъятия органа у доноров. Могу констатировать, что мы сделали всё, чтобы успешно преодолеть все эти сложности, и готовы выполнять данные операции в постоянном режиме. Но есть вторая группа факторов, которая связана не с медицинскими, а с организационными проблемами. В первую очередь это касается дефицита донорских органов.
— Как можно решить проблему дефицита органов организационными методами?
— Нужна заинтересованность руководителей системы регионального здравоохранения в том, чтобы выполнялся закон «О трансплантации органов и (или) тканей человека». К сожалению, многие главные врачи рассматривают работу по выполнению этого закона как лишние хлопоты, не приносящие дохода, и попросту не делают того, что могло бы спасти сотни жизней. Со своей стороны мы можем убеждать (и в ряде случаев это удаётся), но не можем приказывать. В этом плане нам не обойтись без поддержки первых лиц региона. Полагаю, что если бы руководство области чётко заявило свою позицию по данному вопросу, то и отношение главных врачей тоже переменилось бы.
— Насколько количество квот соответствует реальной потребности в трансплантации?
— Наше учреждение работает только по федеральным квотам. Знаю, что в ряде областей задействованы ещё и региональные квоты. Если бы руководство Нижегородской области проявило добрую волю в этом направлении, то ситуация могла бы существенно улучшиться. Со своей стороны мы готовы выполнять свыше 100 трансплантаций органов ежегодно.
— Что на практике изменится для больных диабетом в связи с тем, что вы внедрили операцию трансплантации поджелудочной железы?
— Во‑первых, у людей, которых все считали обречёнными, появилась надежда на выздоровление. Во‑вторых, если раньше врачи стремились подольше продлить больному жизнь, то сейчас взгляд на лечение расширяется. Пациент рассматривается как потенциальный кандидат на трансплантацию, и в связи с этим меняется тактика: не просто продлить жизнь, а подготовить к операции. В рамках этой подготовки тоже возможно эффективное высокотехнологичное хирургическое лечение. Словом, есть повод для изменения принципиальных подходов к лечению сахарного диабета первого типа.
Елена Шитова
Статья из газеты: Лекарственное обозрение № 1-2 02/02/2017
Фото: © / Cherries / Shutterstock.com
Источник
Когда заболевания поджелудочной железы переходят в стадию безуспешности консервативного лечения, тогда не обойтись без хирургического вмешательства. Оно решает многие задачи по исцелению. Самой тяжелой операцией является пересадка поджелудочной железы.
Такие операции начали осуществляться с 1966 года. На сегодняшний день их количество и качество увеличилось, что выражается в увеличении продолжительности жизни после операций. Пересаживают железу отдельными ее частями и полностью. Всегда присутствует риск отторжения трансплантата.
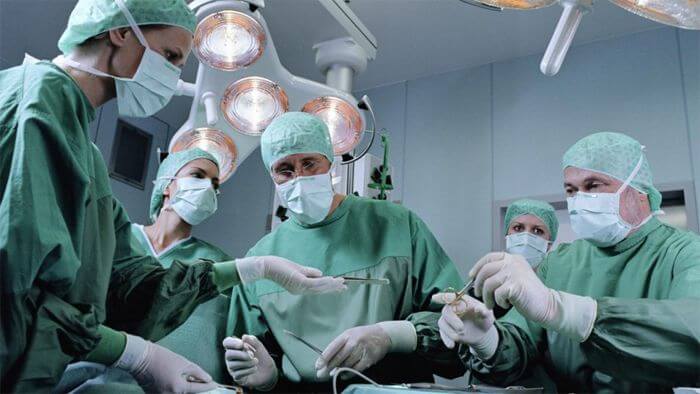
Диагностика и показания к трансплантации
Операция на поджелудочной железе, ее успешность, связана с многочисленными проблемами. Трудности технического плана несравнимы с пересадкой печени и почек. Лишь очень жесткие показания позволяют выполнять такую операцию.
С целью установления необходимости пересадки органа пациенту назначается полноценное обследование по протоколу ведения заболевания:
Инструментальная диагностика:
- КТ;
- ультразвуковое исследование сердечной мышцы, брюшинных органов, сосудов,
- рентген грудной клетки;
- электрокардиограмма;
- лабораторные исследования:
- биохимия состава крови;
- моча, кровь клинические анализы;
- серологический анализ на инфекции;
- подтверждение группы крови.
Возможны и другие исследования, назначенные профессионалами узких специализаций:
- гастроэнтеролога;
- абдоминального хирурга;
- гинеколога;
- терапевта;
- анестезиолога;
- эндокринолога;
- стоматолога.
Чаще всего хирургическое решение проблемы предлагается больным, имеющим недуг сахарного диабета первого или второго типа до того, как у них начнутся его последствия:
- диабет гиперлабильный;
- нейропатия;
- неполноценность функций эндокринной или экзокринной частей;
- угроза слепоты при ретинопатии — поражение сетчатки глазного яблока;
- поражение почек — нефропатии;
- тяжелые недуги сосудов.
Поэтому пересадка поджелудочной железы при сахарном диабете не является жизненно необходимой. Она способствует предотвращению тяжелых последствий сахарного диабета.
Симптоматический сахарный диабет, т. е. вторичный – причина развития следующих осложнений:
- панкреатит, сопровождающийся развитием панкреонекрозов;
- гемохроматоз;
- иммунность к инсулину;
- рак поджелудочной железы;
Трансплантация поджелудочной железы показана при этих заболеваниях
Особо надо выделить пересадку органа при панкреатите. Это связано с тем, что чаще всего сбои в работе органа сопровождаются развитием такого недуга. А вот его последствия и осложнения — прямой путь к хирургическому вмешательству, если консервативная терапия не принесла результата.
При панкреатите острой фазы могут проявиться признаки гнойно-деструктивного характера, это случается в промежутке 7-14 дней. Кроме того, у раненной поджелудочной железы может развиться онкология. Все осложнения при панкреатите, требующие вмешательства хирургов, могут привести к пересадке органа, или его частей.
Редкие случаи показаний к пересадке при структурных повреждениях:
- опухоли разных характеров, приведшие к диффузии железы;
- значительное омертвение составляющих железы;
- неподдающееся консервативной терапии поражение железы, которое произошло вследствие гнойного воспаления в брюшине.
Какая предстоит пересадка и ее отличительные черты
Характерность разрушения тканей органа, анализ готовности пациента к операции, которая базируется на обследовании, краеугольные камни в выборе хирургической операции пересадки:
- железа в полном объеме;
- ее хвостовая часть;
- зоны тела органа;
- железа плюс участок 12-перстной кишки, так называемый панкрео — дуоденальный комплекс;
- клеточная терапия культурами бета-клеток железы.
В отличие от почек поджелудочная железа один орган в организме. Трансплантация поджелудочной железы, ее успешность зависит от подбора донора, и забора поджелудочной железы.
Донор по возрасту может быть от 3 до 55 лет, главное, чтобы он был здоров, и его состояние сопровождалось мозговой смертью. Для определения показаний к забору органа донора исследуется на различные инфекции и заболевания.
Если орган пригоден, то его отчуждают либо с печенью и 12-перстной кишкой, либо каждый по отдельности. В любом случае поджелудочная железа отделяется от них, консервируется в специальном растворе, хранится в контейнере с низкой температурой не более 20–30 часов.
Существуют различные методики отвода ферментного сока при операциях:
- Пересадка участками, сегментами использует блокировку выводного канала каучуковым полимером неопреном или иным синтетическим быстроотвердевающим.
- Отвести ферментный сок можно в другие выводящие органы: кишки, мочевой пузырь. Недостатком таких объединений с выводной протокой являются последующие болезни органа, проявляющиеся гематуриеи, инфекциями, ацидозом, утерей солидного объема бикарбонатов ферментов. Зато есть возможность распознать начало отторжения трансплантата, благодаря контролю содержания амилазы в моче.
Диабетическая нефропатия предполагает пересадку почка вместе с поджелудочной железой. Здесь избирается один из путей пересадки:
- только железа;
- сначала почка, затем поджелудочная железа последовательно;
- одновременная пересадка почки и железы, которая стала предпочтительней другим.
Развитие медицины не стоит на месте. На смену стандартным методам пересадки приходят новые инновации. Среди них трансплантация клеток островков Лангерганса. Пока это сделать трудно. Механизм действия такой операции:
- измельчить поджелудочную железу донора, подвергнув состав клеток влиянию коллагеназы;
- в особой центрифуге их надо разделить на фракции по плотности;
- жизнеспособный материал, который удается извлечь, вводят в органы: селезенку, под капсулу почки, портальную вену.
Эта методика находится в начале своего жизненного пути. Но если эксперимент удается, пациенты с диабетом 1-го и 2-го типа получают возможность выработки собственного инсулина, что повышает качество жизни счастливчиков.
Еще одна экспериментальная методика заключается в попытке пересадки поджелудочной железы от эмбриона 16–20-недель. Железа эмбриона по массе 10-20 мг, но уже может выделять инсулин со своим ростом. По непроверенной статистике таких пересадок произведено до 200 штук, но успех ограничен.
Результаты пересадки
Пациента всегда волнует удачность операции. Во многом ее исход зависит от предоперационного протокола действий:
- результаты тканевой совместимости в зависимости от анализов на антигены трансплантата;
- операция по трансплантации должна быть плановой. Срочное проведение операции не позволяет выполнить весь протокол мероприятий по подготовке больного и трансплантата;
- пересадку надо проводить в специализированных клиниках по трансплантации органов, у которых накоплен опыт таких операций;
- достаточное финансирование операции.
После вмешательства следует длительное наблюдение, сдача анализов, осмотры, которые позволят сделать вывод о результате трансплантации:
- Если углеводный обмен приходит в норму и пациент освобождается от потребности ввода инсулина, то пересадка была успешной. Если вдобавок пересажена и почка, то удается прекратить усиление болезней, приводящих к гемодиализу почек: нейропатии, ретинопатии, нефропатии:
- Отторжение проявляется не сразу. Одна железа, как правило, не отторгается, она сопровождается отторжением и почки, если была такая пересадка. Для почки характерные признаки отторжения в повышении креатинина, олигурии и другие анализы, что служит показателем и к железе. Трансплантат набухает, его края размыты, хвост визуализируется плохо при обследовании на УЗИ, МРТ.
В любом случае пациентам назначается иммуносупрессивная терапия на всю жизнь. Ее цель – подавление ненужных, агрессивных проявлений иммунных реакций против клеток собственного организма. Она имеет протокол применения, состоящего из 2–3 препаратов, которые имеют различные механизмы влияния, а также симптоматическая терапия. Это необходимое условие по поддерживанию приживаемости пересаженного органа.
В дальнейшем пациент находится на диспансеризации, продолжает лечиться дома, получая подробные рекомендации от доктора, в том числе и нового качества жизни.
Источник


- 16 Июля, 2018
- Эндокринология
- Наталья Балагурова
Когда требуется пересадка поджелудочной железы, а в каких случаях достаточно простого лечения, решать только врачам, но в последние годы доктора рекомендуют пройти эту операцию при все более широком списке заболеваний.
Конечно, трансплантация органа представляет собой серьезное, сложное и дорогостоящее медицинское мероприятие, но оно позволяет минимизировать неприятности, связанные с некорректным функционированием органа.
Поджелудочная железа не работает: последствия
Если орган в силу заболевания не может нормально функционировать, последствия могут быть самыми тяжелыми, вплоть до получения инвалидности. В крайних случаях есть вероятность летального исхода. В целях предотвращения такого негативного развития событий производится пересадка поджелудочной железы при сахарном диабете, панкреатите и других тяжелых заболеваниях.
Операция довольно сложна технически, поэтому доступна не во всякой клинике. Она требует наличия наиболее современного оборудования, а врач должен обладать высокой квалификацией.
Операции: где и как?
Еще несколько десятилетий тому назад пересадка поджелудочной железы в России производилась в совсем небольшом числе клиник – можно было пересчитать по пальцам одной руки. Это были экспериментальные случаи, позволявшие накапливать опыт, но без эффективной систематизации и наработки теоретической, практической базы.
Наиболее важные и полезные сведения об особенностях трансплантации островковых клеток были получены в ходе исследований и экспериментов, поставленных в лучших американских, европейских клиниках. Важно отметить вклад в эту область израильских врачей. Статистика утверждает, что в наше время распространённость операции – порядка тысячи случаев в год. Операция по пересадке поджелудочной железы при диабете доступна и в России, и в некоторых других странах СНГ.
Показания к оперативному вмешательству
При сахарном диабете трансплантация поджелудочной железы проводится только при разрешении лечащего врача, предварительно берущего у пациента анализы для выявления особенностей патологии. Перед вмешательством важно пройти максимально полное обследование, чтобы операция не привела к ухудшению ситуации. Нужно понимать, что иногда подобный метод не применим в принципе. Что-то зависит от специфики нарушения здоровья, но многое определяется возрастом, общим состоянием.
Перед пересадкой поджелудочной железы сперва проводят лабораторное, инструментальное диагностирование. Пациент посещает гастроэнтеролога, терапевта, а также консультируется у врачей, специализирующихся на узких областях. Необходимы заключения кардиолога, стоматолога, женщинам придется пройти гинеколога.
Готовимся к операции: что и как исследуют?
Прежде чем делать пересадку поджелудочной железы, нужно получить полное представление о неполадках в организме больного. На помощь приходит ультразвуковое исследование. Проверяют кровеносную систему, брюшную полость. Индивидуально могут назначить контроль других органов.
Для оценки состояния организма берут анализы мочи, крови, в том числе серологический, биохимический, уточняют группу крови. Необходимо снять ЭКГ и снимок груди рентгеновским аппаратом. Непосредственно перед пересадкой поджелудочной железы выявляют степень совместимости тканей донора, реципиента.
Операция и диабет
По показаниям могут сделать пересадку поджелудочной железы, когда определен вторичный диабет. Заболевание провоцируется различными факторами, но наиболее частые инициаторы:
- панкреатит;
- онкология;
- гемохроматоз;
- синдром Кушинга.

Случается, функции поджелудочной железы страдают из-за некроза тканей. Его могут вызвать опухоль, воспаление. Впрочем, прибегают к трансплантации нечасто. Причина не только в технической сложности, но и в том, что цена на пересадку поджелудочной железы при сахарном диабете довольно высокая.
А когда нельзя?
Немало было случаев, когда пациенты, располагающие нужными финансами, все равно не могли позволить себе операцию. Причина в противопоказаниях. Например, категорически нельзя делать трансплантации при некоторых формах ишемии сердца, атеросклероза, а также при кардиомиопатии. У некоторых больных сахарный диабет вызывает необратимые осложнения, перекрывающие возможность трансплантации.
Нельзя пересаживать поджелудочную железу, если человек страдает наркотической или алкогольной зависимостью, если диагностирован СПИД. Ряд психических заболеваний – также категорические противопоказания к проведению операции.
Пересадка: какая бывает?
Хотя методика относительно молодая, известно несколько видов трансплантации. В некоторых случаях необходима пересадка органа полностью, но иногда достаточно лишь пересадить хвост или иной элемент тела железы. В некоторых случаях делают комплексную трансплантацию, когда кроме поджелудочной железы вмешательство проводят на двенадцатиперстной кишке. Ряд пациентов нуждается в бета-клетках, культуру которых вводят в вены (островки Лангерганса). Правильно выбранный вид операции и качественное исполнение всех этапов дают высокую вероятность восстановления всех функций поджелудочной железы.

Выбор в пользу конкретного варианта делают, взяв анализы и тщательно изучив результаты. Многое зависит от того, насколько сильно железа уже пострадала от диабета, а что-то определяется состоянием человеческого организма в целом.
Как это проходит?
Трансплантация начинается с подготовительного этапа. Обязателен общий наркоз. В некоторых особенно сложных случаях операция затягивается надолго, но многое зависит от квалификации хирурга и слаженной работы бригады анестезиологов. Самыми сложными считают случаи, когда операция требуется срочно.
Для трансплантации органы получают у недавно скончавшихся людей. Доноры должны быть молодыми, единственная приемлемая причина смерти – мозговая. Можно брать железу из тела человека, дожившего не более чем до 55 лет, здорового в момент смерти. Недопустимо брать орган, если при жизни донор болел некоторыми формами атеросклероза, диабетом. Также нельзя получать трансплантационный материал, если в донорской брюшной области диагностировали инфекцию, было известно, что поджелудочная железа получила травму, воспалилась.
Особенности операции
Получая органы, изымают печень, кишку, затем выделяют нужные элементы, консервируют прочие ткани. Врачи пользуются специализированными веществами “ДюПонт”, “Виспан”. Орган и раствор помещают в медицинскую емкость и хранят при довольно низкой температуре. Срок использования – 30 часов.
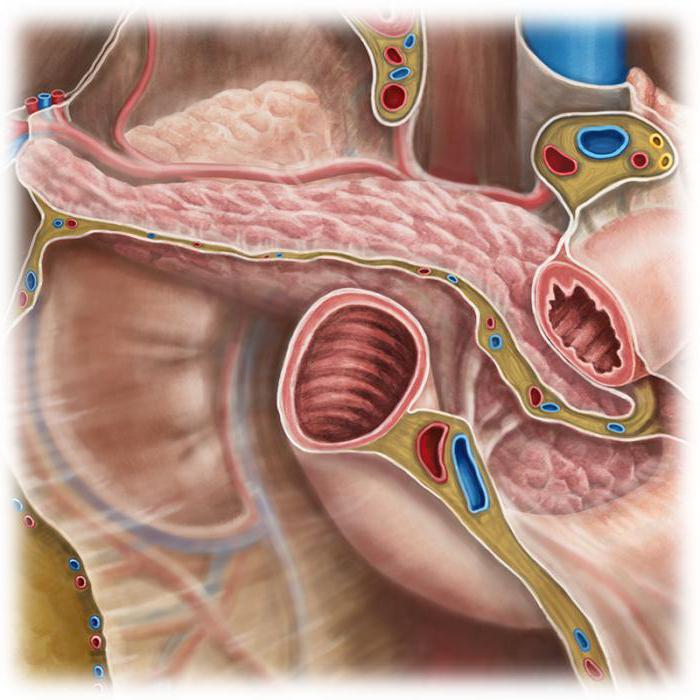
Среди больных диабетом наилучшие прогнозы у тех, кому одновременно пересаживают почки и поджелудочную железу. Правда, это довольно дорого и затратно по времени. До начала операции делают анализ на совместимость, проверяя, насколько вероятно, что ткани донора приживутся у реципиента. При выборе несовместимых тканей высока вероятность отторжения, что может привести к серьезным последствиям вплоть до летального исхода.
Организационные и финансовые моменты
Наилучший вариант – это тщательное планирование трансплантации заранее. Если организовать срочную операцию, высока вероятность осложнений, поскольку не получится нормально подготовить пациента, оборудование, органы для трансплантации.
Во многом минимизировать сложные стороны медицинского вмешательства можно, если располагать большим бюджетом. Это позволяет обратиться к наиболее профессиональным, опытным хирургам, а также гарантировать себе высококлассную реабилитацию. Наилучшее решение – сотрудничество со специализированным центром, занимающимся пересадкой тканей. Такие центры в последние несколько лет открыли и в России, странах СНГ. Традиционно высокий уровень качества у операций, проводимых в специализированных клиниках Америки, Израиля, Европы.
Реабилитация, прогноз
Курс реабилитации после любой трансплантационной операции длится очень долго, поджелудочная железа – не исключение. При проведении хирургического вмешательства при диагностированном сахарном диабете плохое состояние организма – еще один фактор, замедляющий процессы регенерации. Пациенту назначают курс медикаментозной поддержки, включающий препараты, влияющие на иммунитет, а также ряд медикаментов против симптомов, подбираемый с учетом особенностей конкретного случая. Врачи выбирают лекарственные средства так, чтобы не мешать органу приживаться. По прошествии определенного времени в клинике реабилитационный курс продолжают в домашних условиях.
Статистика гласит, что 2-летняя выживаемость достигает 83 %. Результат во многом зависит от состояния трансплантируемого органа, возраста, здоровья донора перед смертью, от степени совместимости тканей. Сильное влияние оказывает гемодинамический статус, то есть насколько велики пульс, давление, гемоглобин и другие показатели.
Альтернативные методы проведения операции
В последние годы активно развивают теорию возможности пересадки тканей от живых доноров. Опыт подобных хирургических вмешательств довольно маленький, но имеющиеся результаты позволяют предполагать, что методика исключительно перспективная. Годовая выживаемость пациентов – 68 %, а десятилетняя – 38 %.
Еще один вариант – введение в вену клеток бета-клеток, то есть островков Лангерганса. Эта технология относительно малоизвестна, требует доработки. Ее основное преимущество – небольшая инвазивность, но на практике с имеющимися техническими возможностями реализация вмешательства довольно сложна. Один донор может быть источником малого числа клеток.
Довольно перспективным выглядит метод пересадки клеток, полученных у эмбриона. Предположительно, достаточно будет эмбриона на 16-20 неделе. Эта теория находится в стадии разработки. Уже точно известно, что железа со временем растет, продуцирует инсулин в том объеме, как это требуется организму. Конечно, это происходит не сразу, но период роста относительно короткий.
Сахарный диабет: особенности болезни
Первый тип сахарного диабета спровоцирован невозможностью поджелудочной железы продуцировать инсулин. Это объясняется деструктивными процессами в тканях органа и ведет к абсолютной недостаточности. Наиболее современные технологии позволяют регулярно проверять кровь и вводить инсулин, что существенно упрощает жизнь больных в сравнении с тем, какими методами удавалось компенсировать отсутствие инсулина еще десятилетие тому назад. И все же заболевание сопряжено с большими неприятностями, требует внимательного отношения к себе и регулярного контроля за качеством крови.
Чтобы облегчить состояние, больной должен следить за питанием, особенно за количеством поглощаемых углеводов. Важно также следить за качеством липидного обмена, проверять давление каждый день. Больной сахарным диабетом всегда находится под «домокловым мечом» гипогликемии, приступы которой опасны для жизни. Известно, что в России от сахарного диабета первого типа страдает не менее 300 000 больных, а число пациентов в Америке уже давно перевалило за миллион.
Трансплантация: как все начиналось?
Впервые поджелудочную железу пересадили в 1967 году. С тех пор и по сей день степень выживаемости при подобном хирургическом вмешательстве довольно низкая, хотя с годами становится лучше. Одним из прорывов в этой сфере стало применение иммуносупрессивных медикаментов, что позволило снизить частоту отторжения тканей. Практически самое главное оружие докторов против отторжения пересаженного органа – антилимфоцитарная сыворотка, эффективность которой официально доказана. Были изобретены и некоторые другие методики, которые, как предполагается, дают хорошие результаты, но точной информации и по сей день нет.
Источник
