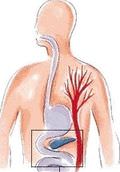
Отдел хирургии поджелудочной железы
|
Источник

Панкреатит — это воспаление поджелудочной железы. При этом ферменты, выделяемые железой, не выбрасываются в двенадцатиперстную кишку, а активизируются в самой железе и начинают разрушать ее (самопереваривание). Ферменты и токсины, которые при этом выделяются, могут попасть в кровоток и серьезно повредить другие органы, такие как сердце, почки и печень.
Причины
Наиболее частыми причинами панкреатита являются желчекаменная болезнь и употребление алкоголя в сочетании с обильным приемом пищи. Также причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции. Большие дозы витаминов А и Е (эти витамины содержатся в препарате «Аевит») могут так же стать причиной обострения хронического панкреатита.
Классификация
Различают острый, хронический и реактивный панкреатит.
Для острого панкреатита характерны следующие виды: отёчная форма острого панкреатита, геморрагический панкреонекроз, жировой панкреонекроз. Для хронического панкреатита возможны псевдокистозная форма, фиброзная форма, псевдотуморозный панкреатит.
Острый панкреатит характеризуется воспалением ткани поджелудочной железы и ее распадом (некрозом) с последующим переходом в атрофию, фиброз или кальцинирование органа. Острый панкреатит может проявиться как острое воспаление части или всего органа, либо же распадом ткани железы с нагноением, с кровоизлиянием или с образованием абсцессов.
Хронический панкреатит — медленно прогрессирующее воспаление поджелудочной железы, сопровождается нарушениями ее функций, периоды обострения сменяются ремиссиями. Исход заболевания схож с исходом острого панкреатита (фиброз, кальцинирование, атрофия).
Реактивный панкреатит — это приступ острого панкреатита на фоне обострения заболеваний желудка, двенадцатиперстной кишки, желчного пузыря или печени.
Острый и хронический панкреатит различаются так же по формам.
Острый панкреатит — острое воспалительно-некротическое поражение поджелудочной железы. Для острых панктреатитов основными этиологическими факторами являются заболевания желчных путей, алкоголизм, травма, сосудистая патология (атеросклероз, тромбоз, эмболия), приводящая к ишемии поджелудочной железы, инфекционные заболевания двенадцатиперстной кишки, аллергия, токсины, паразитарные заболевания, например описторхоз, медикаменты. В основе патогенеза острого панкреатита лежит активация протеолитических ферментов (главным образом, трипсина) не в просвете кишечника, а в самой поджелудочной железе с развитием ее самопереваривания.
Формы острого панкреатита
Различают легкую (отечную) и тяжелую (некротическую) формы заболевания. При отечном панкреатите железа увеличена в 2 — 3 раза, пропитана серозной жидкостью и напряжена. Некротическая форма, или геморрагический панкреонекроз, характеризуется кровоизлияниями, железа частично или полностью некротизируется.
Симптом острого панкреатита — резчайшая боль. При наиболее тяжелой форме — панкреонекрозе, что влечет за собой шок с резким падением кровяного давления, бледностью, холодным потом. Отёчная форма панкреатита часто сопровождается резкой болью; реже боль умеренная или незначительная. Боль локализуется в глубине эпигастральной области. Часто больные отмечают опоясывающий ее характер, иррадиацию в спину и оба подреберья. Для острого панкреатита характерна обильная многократная рвота вначале пищей, затем слизью и желчью. Характерны тяжелое состояние, повышение температуры, бледность кожных покровов, могут появиться эритематозные пузырьки вследствие некроза подкожной жировой клетчатки. Характерно вздутие живота, вызванное рефлекторным парезом кишечника.
Для постановки диагноза назначают исследование мочи на диастазу, электрокардиографию. Наиболее трудно отличить острый панкреатит от острого холецистита, эти заболевания часто протекают совместно.
При остром панкреатите больной немедленно госпитализируется в хирургическое отделение и находится под постоянным врачебным наблюдением, так как панкреатит может принять тяжёлое течение. Мы гарантируем стационарное лечение в ведущей клинике Москвы, а также в нашем центре вы получаете уникальную возможность дальнейшего амбулаторного долечивания и наблюдения вашим лечащим врачом.
Формы хронического панкреатита
- Латентная или бессимптомная — длительное время больные не ощущают каких-либо изменений в самочувствии.
- Болевая — проявляется постоянными болями в верхней половине живота, усиливающимися во время обострения до сильных.
- Хроническая рецидивирующая — вне обострения жалобы отсутствуют, при рецидиве — характерные болевые ощущения.
- Псевдоопухолевая — очень редкая форма, при которой поражается головка поджелудочной железы и увеличиваются ее размеры из-за разрастания фиброзной ткани.
Хронический панкреатит — хронический периодически обостряющийся воспалительный процесс, ведущий к прогрессирующему необратимому анатомическому и функциональному повреждению поджелудочной железы. К факторам, провоцирующим хронический панкреатит, относят злоупотребление алкоголем, болезни желчных путей, желудка и двенадцатиперстной кишки, воздействие химических веществ и лекарственных препаратов (гипотиазид, кортикостероиды), гиперлипидемию, гиперкальциемию, наследственную предрасположенность, белковую недостаточность.
Диагноз устанавливают на основании данных УЗИ, копрологического исследования, компьютерной томографии, результатов эндоскопической ретроградной холангиопанкреатографии.
Лечение при выраженном обострении заболевания проводят, как при остром панкреатите. При невыраженном обострении показано амбулаторное лечение.
Лечение хронического панкреатита
Основные цели лечения при хроническом панкреатите это:
- коррекция диеты;
- устранение болевого синдрома;
- налаживание процесса пищеварения и компенсация ферментной недостаточности поджелудочной железы;
- остановка воспалительного процесса и восстановление тканей поджелудочной железы;
- повышение качества жизни больных и профилактика осложнений.
Диетологическое лечение хронического панкреатита состоит в следующем:
В первые дни обострения хронического панкреатита рекомендуется полностью воздержать от пищи и пить только щелочными минеральные воды (боржоми и пр.) — это поможет нейтрализовать кислотность желудка и уменьшить выработку пищеварительного сока в поджелудочной железе.
Через 2–3 дня в рацион больных вводят отварные блюда, каши, небольшие количества нежирного мяса, отварную рыбу. На протяжении всего периода обострения болезни рекомендуется снизить потребление сырых овощей, фруктов, цельного молока и другой пищи, вызывающей вздутие живота. В периоды ремиссии хронического панкреатита, в целях профилактики новых обострений, больным рекомендуется отказаться от употребления алкоголя, жирных, острых, кислых или сильно соленных продуктов.
Устранение болей при хроническом панкреатите достигается за счет назначения обезболивающих и спазмолитических препаратов (но-шпа, папаверин, баралгин, анальгин, диклофенак и пр.).
Налаживание пищеварения и компенсация ферменной недостаточности поджелудочной железы это один из наиболее важных этапов лечения хронического панкреатита. С этой целью больным назначают ферментные препараты (Мезим, Креон, Панкреатин). Для повышения эффективности действия ферментных препаратов важно соблюдать несколько правил их использования:
- правильно определите дозу ферментов; для большинства пациентов адекватная доза (в липазном эквиваленте) составляет 20 000 — 25 000; обычно, такая доза ферментов содержится в 1–2 таблетках (капсулах лекарства);
- принимать лекарство нужно во время каждого приема пищи;
- принимайте лекарство с последней порцией еды, запивая стаканом щелочной минеральной воды; щелочная среда, защитит ферменты от кислотности желудка и сохранит их активность;
- курс лечения ферментными препаратами обычно длится 2–3 месяца, после чего нужно снизить дозу лекарства (до половины) и продолжить лечение в течение еще 1–2 месяцев.
В настоящее время для повышения эффективности ферментной терапии и уменьшения воспалительного процесса в поджелудочной железе используются антацидные препараты (лекарства снижающие кислотность желудка). Среди них наибольшее предпочтение отдается блокаторам Н2 рецепторов (Ранитидин) и блокаторам протонной помпы (Омепразол, Ланзопразол). Доза этих препаратов и длительность курса лечения определяется лечащим врачом.
На что нужно обратить внимание больным с хроническим панкреатитом:
- старайтесь соблюдать диету; помните, что любое отклонение от диеты грозит вам новым обострением, и что здоровая пища тоже может быть вкусной;
- постарайтесь устранить из вашей жизни все факторы, провоцирующие развитие хронического панкреатита;
- пусть вас не пугает необходимость длительного лечения и то, что каждый раз садясь за стол нужно принимать лекарство; принимая ферментные препараты вы помогаете организму лучше усвоить пищу и снимаете дополнительную нагрузку с поджелудочной железы;
- не забрасывайте лечение и внимательно следите за своим здоровьем; такое отношение позволит вам легко контролировать болезнь предотвратить развитие ее осложнений.
Источник