Обструкция протоков поджелудочной железы что это
Обструктивный панкреатит – патогенетические особенности заболевания, симптомы, диагностика и тактика терапии
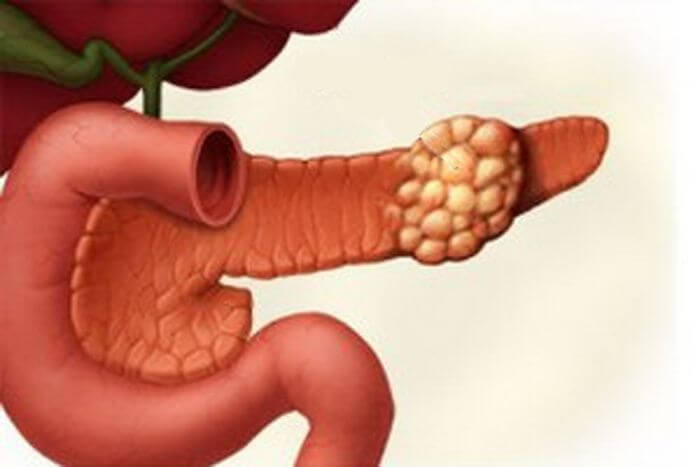
Обструктивный хронический панкреатит развивается в результате обструкции (закупорки) главного протока поджелудочной железы, блокирующей поступление панкреатического сока в двенадцатиперстную кишку. Этой длительно текущей болезни свойственен фиброз экзокринной области железы и ее диффузная атрофия. При этом в месте обструкции сохраняется протоковый эпителий.
Развитие этой морфологической формы панкреатита провоцируется нарушениями, травматического или механического характера, эвакуации панкреатического сока и ферментов из протоков поджелудочной железы. Блокирование оттока секрета из протоковой системы также может быть обусловлено воспалением двенадцатиперстной кишки, новообразованиями поджелудочной железы, болезнями желчного пузыря, дуоденитом. На фоне указанных патологий происходит стойкое сужение (стеноз) просвета главного панкреатического протока, большого дуоденального сосочка, атрофии тканей этих органов.
Симптомы обструктивного панкреатита

Наиболее часто встречаемые симптомы хронического обструктивного панкреатита являются следующие:
- Рецидивирующий болевой синдром – периодически повторяющиеся высокой интенсивности боли, локализованные в верхнем отделе живота.
- Увеличенная частота и объем стула. Кашицеобразный, жирный, с признаками стеатореи кал содержит непереваренные частицы продуктов.
- Рвота, тошнота, вздутие живота, урчание в желудке.
- Аллергические реакции.
- Гипотония, общая слабость.
- Постепенное снижение массы тела.
- Пожелтение белков глаз, кожных покровов, цианоз.
- Сахарный диабет.
Диагностика обструктивного панкреатита
Постановка диагноза начинается со сбора данных анамнеза и его анализа. Назначаются лабораторные методы исследования:
- Биохимический и общий анализ крови выявляет повышенное содержание в крови глюкозы, лейкоцитов, липазы, амилазыщелочной фосфатазы, а также скорости оседания эритроцитов.
- Общеклинический анализ кала и мочи, позволяющий установить нарушения экстректорной функции железы, и наличие, либо отсутствие в моче глюкозы.
- Секретин-панкреозиминовое тестирование, посредством которого производится оценка функционального состояния поджелудочной железы.
- Для постановки точного диагноза назначаются ультразвуковое исследование (УЗИ), компьютерная томография (КТ), эндоскопическая ультрасонография (ЭУС), магнитно-резонансная томография (МРТ).
Лечение обструктивного панкреатита
Обструкция панкреатических протоков предполагает оперативное вмешательство. Консервативная терапия назначается только для симптоматического лечения.
Первая помощь при остром приступе обструктивного панкреатита до прибытия бригады медиков заключается в следующем. Больной должен выбрать самостоятельно и принять удобную для него позу. Следует полностью исключить прием любой пищи и ограничить объем выпиваемой воды. Одежда должна быть свободной и не сдавливающей тело и конечности. В случае боли запредельного уровня целесообразно ввести внутривенно раствор Но-шпа (дротаверина).
Консервативное лечение проводится методами заместительной терапии для возмещения экзокринной деятельности поджелудочной железы. Для купирования болевого синдрома назначаются анальгетики, а для снижения панкреатической секреторики – антисекреторные лекарственные средства.
Оперативное вмешательство обусловлено необходимостью хирургическим путем устранить причины сдавливания панкреатического протока. В зависимости от клинической картины обструкционного панкреатита назначается:
- Папиллотомия, предусматривающая рассечение сфинктера.
- Резекция, при которой частично удаляется пораженная область железы.
- Некрсеквестрэктомия, применяемая для полного удаления очага разрушения (деструкции) железы.
Определенную роль в лечении обструктивного панкреатита играет поддерживающее лечение методами физиотерапии, а также траволечение в периоды ремиссии заболевания.
Осложнения, возможные последствия и профилактика обструктивного панкреатита
Адекватные и своевременные терапевтические меры позволяют существенно минимизировать риски последствий и осложнений, и восстановить утраченную функциональную активность поджелудочной железы. Однако на последних стадиях и при тяжелой форме заболевания могут возникнуть необратимые осложнения в виде панкреонекроза и панкреосклероза.
Для обструктивного панкреатита могут быть приемлемы профилактические рекомендации общего характера:
- Следование диете, ограничивающей употребление жирной, жареной, острой и соленой пищи.
- Полный отказ от употребления любых спиртных напитков и курения.
- Ведение здорового и активного образа жизни, включающего умеренную физическую активность, например, занятия йогой.
- Консультации гастроэнтеролога о функционировании поджелудочной железы и ультразвуковое исследование брюшной полости 1-2 раза в год.
Источник
Опухоль поджелудочной железы симптомы и лечение. По своему происхождению новообразования в поджелудочной железе бывают доброкачественными или злокачественными.
Часто их выявляют после инструментального обследования других органов. На УЗИ однозначно вид опухоли не определить. При подозрении на новообразование в поджелудочной железе нужно обратиться к врачу, который назначит дополнительное всестороннее обследование.

Классификация опухолей
Новообразование в поджелудочной железе разделяются:
По локализации — месту возникновения в структуре железы:
- головка;
- тело;
- хвост;
- островки Лангерганса;
- протоки.
Гистологическому строению определяется, из каких клеток образовалась опухоль:
- эпителиальное происхождение;
- железистой паренхимы;
- из островкового эпителия;
- неэпителиального генеза;
- дизонтогенетические.
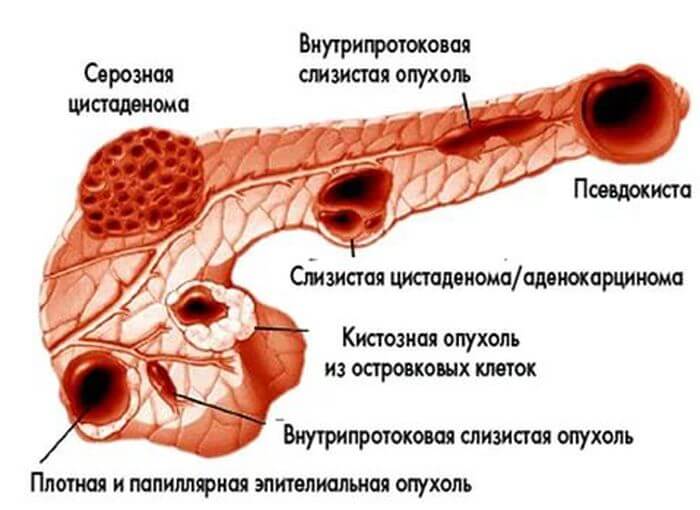
Функциональным нарушениям – состояние, связанное с изменением регуляции в организме: гормональной или нервной. Орган остается неповрежденным, но деятельность поджелудочной железы нарушается.
Симптомы
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:
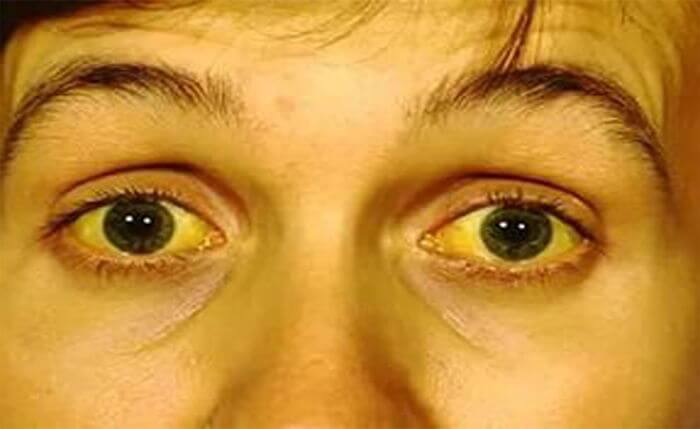
- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Риски возникновения
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
- Вредные привычки: алкоголь, курение.
- Генная предрасположенность.
- Неправильное питание.
- Панкреатит.
- Неблагоприятная экологическая обстановка.
Диагностика
Всесторонне обследование пациента, используя различные методы исследования, позволит выяснить тяжесть опухоли: очаги, размеры, действие на соседние органы, метастазирование.
Обследование поможет определиться с методикой лечения:
- УЗИ. Позволяет увидеть новообразование, очаг его распространения.
- Компьютерная томография с введением контрастного вещества выявит не только очаги опухоли, но и метастазы, если они есть.
- Рентгенологические методы: А) Рентгенография определяет последствия прорастания опухоли на желудок и двенадцатиперстную кишку, сдавливание органов, диффузия слизистых оболочек, снижение моторики. В) Релаксационная дуоденография определяет локализацию опухоли и последствия ее разрастания. С) Ирригография выявляет дефекты в поперечно-ободочной кишке в результате прорастания опухоли.
- Эндоскопическая ретроградная холангиопанкреатография позволяет осмотреть желчную и панкреатическую системы с целью выявления их поражений. Взять материал для биопсии из неблагополучных очагов.
- Эндоскопический ультразвук. За счет технического оснащения: эндоскоп, видеокамера, ультразвуковой датчик, возможно, исследовать новообразование, введя инструменты через кишку. Такое исследование позволяет выявить новообразование на ранних стадиях.
- Рентгенохирургическая диагностика с контрастом позволяет выявить причины механической желтухи и смещение артерий.
- Радионуклидное исследование позволяет выявить закупорку общего с поджелудочной железой желчного протока.
- Нашумевший спорный тестер Джека Андраки, основан на анализе крови или мочи, используя специальную бумагу.
Главное в диагностике — установка медицинского диагноза на основании интерпретация полученных результатов исследования и анализов, формирование экспертного заключения.
Лечение
Необходимое лечение подбирается доктором на основании диагностики и анализов.
Хирургическая терапия всегда показана при обнаружении доброкачественного образования. Исследование гистологии со срезов образования позволит точно установить была ли она доброкачественной. Основные операции по удалению новообразований:
- Резекция состоит в удалении части поджелудочной железы, чаще в ее хвосте.
- Удаление непосредственно образования способом вылущивания. Выполняются для опухолей, которые продуцируют гормоны: доброкачественная инсулома.
- Панкреатодуоденальная резекция производится в случае размещения образования на головке железы. Оно удаляется вместе с 12-перстной кишкой.
- Селективная артериальная эмболизация закупоривает сосуд, на котором растет образование с целью отключить подпитку кровоснабжением. Используется при гемангиоме.
Химиотерапия
Химиотерапия призвана лечить злокачественное образование при помощи токсинов и ядов, которые называются химиопрепаратом. Она бывает: предоперационной, послеоперационной, профилактической, лечебной.
Поскольку раковые клетки бесконечно делятся, то химиотерапия циклично повторяется в расчете с клеточным циклом деления. Процедура состоит из капельного введения препарат или приёмом таблеток.
Наружная радиотерапия, являющаяся разновидностью терапии лучевой. Суть излечения — бомбардирование зоны новообразования излучением от медицинского ускорителя в виде пучка элементарных частиц. Проводится сеансами через фиксированный промежуток времени. Показания к применению:
- Сокращение размера опухоли на поджелудочной железе перед хирургическим вмешательством.
- Локально-возникшем раке поджелудочной железы.
- Уменьшение страданий при метастазах.
- Предотвращение рецидивов рака после хирургической операции.
Симптоматическая терапия направлена на снятие болей и облегчения страданий умирающего пациента: гормональная терапия – это лечение с помощью применения гормонов, способных тормозить рост рака. Продлевает продолжительность жизни.
Виротерапия применяет онкотропные или онколитические вирусы в терапевтических целях, мобилизуя против злокачественных клеток естественные защитные силы иммунной системы организма.
Нанонож как необратимая электропорация, разрушающая раковые клетки путем воздействия на них электрическим полем большой интенсивности локализовано. Для этого применяется специальный аппарат — нанонож.
В настоящее время слывет одним из самых результативных способов уничтожения опухоли в поджелудочной железе. Факт возможности повторения процедуры важное обстоятельство для повторного проведения при рецидивах или неоперабельном раке.
Шансы на выздоровление или жизнь после оперативного лечения
Сама операция на поджелудочной железе мало опасна. Прогноз оптимистичней при ранних сроках выполнения операции. Полностью выздоравливают пациенты с доброкачественными опухолями: глюкагономы, инсуломы, гастриномы и их разновидности
Рак поджелудочной железы имеет печальную статистику:
- На операцию поступают пациенты, у которых отсутствуют множественные метастазы, А это, как правило, лишь 15% больных. Для 85 % предоставляются виды лечения, направленные на продление жизни.
- Смертность на операционном столе у одного пациента из 6.
- Продолжительность жизни до 5 лет у каждого десятого больного после хирургического вмешательства, у остальных меньше.
После оперативного лечения возможны осложнения в функционировании организма. Любая операция влечет приспособление организма к потере органа или его части. Если орган жизненно важен, то адаптация проходит тяжелее. У пациентов после удаления опухоли поджелудочной железы, симптомы и лечение влекут 2 проблемы: сбои при пищеварении, снижение инсулина в организме.
Решаются проблемы дефицита путем назначения медикаментозных препаратов. При сопутствующих удалениях частей близлежащих органов: желудка, селезенки, двенадцатиперстной кишки врач посоветует надлежащую терапию и диету.
Профилактика
Поскольку ученые неутомимо работают над вопросом изучения причин, дающих толчок развитию рака, а ответа на них нет со 100 % достоверностью, поэтому руководства во избежание заболевания нет.
Лучший способ профилактики исключить знакомые всем факторы риска. Быть внимательным к себе при проявлениях болей в месте расположения железы. Не откладывать визит к доктору и хотя бы поверхностное обследование УЗИ.
Опухоль поджелудочной железы симптомы и лечение животрепещущая тема для многих страдающих заболеванием.
Источник
Обструктивный панкреатит – хроническое воспалительное поражение поджелудочной железы, развивающееся вследствие закупорки (обструкции) главного панкреатического протока. Предрасполагающими факторами этого заболевания являются механические или травматические нарушения эвакуации секрета из системы протоков железы, эти причины хронического панкреатита занимают второе место по частоте встречаемости после хронического алкоголизма.
Наиболее частые клинические проявления: болевой абдоминальный синдром (чаще всего вверху живота), диспепсические явления (отрыжка, тошнота, рвота), общая слабость. Терапия такого состояния зависит от множества особенностей течения и подбирается индивидуально. В тяжелых случаях, при наличии осложнений, сильных болей и запущенных атрофических процессов назначается хирургическое лечение.
Для всех видов хронического панкреатита можно дать общую профилактическую рекомендацию – соблюдение диеты с полным отказом от алкоголя.
Особенности течения и этиологические факторы
Обструктивный панкреатит четко выделяется на фоне других морфологических форм. Для него несвойственно наличие конкрементов (камней), а в случае устранения причины обструкции можно ожидать значительного улучшения состояния, потому что изменения структуры поджелудочной железы являются преимущественно обратимыми.
Заболевания, следствием которого может стать обструкция выводного протока, могут быть как врожденными, так и приобретенными. Врожденные аномалии поджелудочной железы встречаются нечасто, их роль в развитии хронического панкреатита невелика. Что же касается приобретенных форм, то они отличаются разнообразием, и их причины включают в себя травматические повреждения протоковой системы, заболевания желчного пузыря, воспалительные процессы в двенадцатиперстной кишке, а также опухолевые новообразования. Все это приводит к стенозу (сужению) просвета протоков и атрофии его тканей.
Для хронического панкреатита характерно четыре стадии течения.
- I стадия (преклиническая) – отсутствие ясной клинической картины;
- II стадия (начальных проявлений) – частые обострения различной степени тяжести;
- III стадия – наличие постоянных симптомов, в особенности интенсивного болевого абдоминального синдрома;
- IV стадия (конечная) – атрофия поджелудочной железы, появление осложнений.
Симптомы обструктивного панкреатита и методы диагностики
Во время осмотра пациента с подозрением на обструктивный панкреатит в первую очередь проводится сбор анамнеза. Далее следует оценка жалоб и клинических проявлений. Чаще всего при этом заболевании наблюдаются следующие симптомы:
- болевой синдром – боли локализуются главным образом в верхней части живота, высокой интенсивности, режущего характера;
- увеличение объема и частоты стула;
- аллергические явления;
- снижение массы тела;
- общая слабость, гипотония, отсутствие аппетита;
- синюшность кожи на различных участках тела (цианоз);
- вынужденное положение (коленно-локтевая поза).
Лабораторные методы диагностики, необходимые для постановки диагноза:
- общий и биохимический анализ крови для установления уровня глюкозы в крови, различных ферментов, пептидов, уровня лейкоцитов и скорости оседания эритроцитов;
- общий анализ мочи и кала для установления уровня выделительной активности поджелудочной железы.
Важнейшим инструментальным исследованием является УЗИ. Помимо этого проводятся МРТ-исследование, компьютерная томография, а также холангиопанкреатография – исследование проходимости протоков с помощью контрастного вещества.
Лечение обструктивного панкреатита, первая помощь
Как и в случае с другими тяжелыми хроническими заболеваниями, самолечение пациентов с обструктивным панкреатитом может привести к непредсказуемым последствиям.
В случае острого приступа для облегчения состояния пациента необходимо обеспечить ему наиболее комфортную позу, освободить его от тесных, сдавливающих предметов одежды. Больной не должен принимать никакую пищу, ограничить прием жидкости. При невыносимых приступах боли до прибытия бригады скорой помощи можно инъекционно ввести раствор дротаверина (НО-ШПА).
Лечение в условиях стационара может проводиться по нескольким схемам, в зависимости от стадии и степени тяжести заболевания.
Закупорка протоков поджелудочной железы всегда требует хирургического вмешательства. Поэтому консервативное (медикаментозное) лечение обычно предполагает симптоматическую терапию:
- купирование болевого приступа – в зависимости от тяжести приступа могут назначаться наркотические или ненаркотические анальгетики;
- антисекреторные препараты;
- заместительная полиферментная терапия – для восстановления утраченной функции поджелудочной железы;
- антибиотикотерапия;
- мониторинг и коррекция уровня глюкозы в крови.
Хирургическое лечение направлено на устранение причины обструкции, преимущественно с помощью прямых (непосредственно в области поджелудочной железы) видов вмешательства: методы разгрузки панкреатических протоков, методы рассечения сфинктеров или различные виды панкреатоэктомий (полное или частичное удаление поджелудочной железы).
Не последнюю роль занимает и поддерживающее лечение – различного рода физиотерапевтические процедуры и фитотерапия. Магнитотерапия и лазеротерапия уменьшают отечность и воспаление поджелудочной железы, а в комплексе с сульфидными ваннами снижают болевую чувствительность, дают седативный и секреторный эффект.
Лекарственные растения имеют важное вспомогательное значение в периоды между обострениями заболевания. Рекомендовано использовать сборы березы, тысячелистника, девясила, укропа, фенхеля, тмина и полыни. Эти травы обладают желчегонным, спазмолитическим, общеукрепляющим эффектом, их можно использовать для усиления и поддержания эффекта фармакотерапии.
Осложнения и профилактика обструктивного панкреатита
Последние стадии заболевания характеризуются появлением необратимых осложнений. Это может быть сахарный диабет, абсцессы, панкреосклероз (разрастание соединительной ткани) или панкреонекроз (отмирание клеток поджелудочной железы). При корректной терапии риск осложнений сводится к минимуму, качество жизни больного приходит в норму.
Профилактика панкреатита не отличается сложностью, но, придерживаясь простых диетических и гимнастических рекомендаций, можно существенно снизить риск появления заболевания или интенсивность и частоту его рецидивов. Диета подразумевает:
- отказ от алкоголя и курения;
- ограничение продуктов, раздражающих слизистые оболочки ЖКТ (уксус, специи, копчености, пряности);
- количество жиров в рационе не более 70 граммов;
- увеличение количества белковых продуктов.
Источник
