Некроз поджелудочной железы температура


Температура при панкреатите является плохим прогностическим признаком. В этой статье разберемся, когда бывает лихорадка при панкреонекрозе.
Обострение
В остром периоде температура показывает активность воспалительной реакции. При интерстициальном процессе обычными являются субфебрильные цифры (37,5 ⁰С). Высокая температура может возникать только при среднем и тяжелом процессе в железе. Обычно это связано с выходом ферментов в окружающие ткани и активной реакцией воспаления. Лихорадка при тяжелых формах болезни держится около 3-4 дней. Обычно цифры выше 38 ⁰С.
Как сказано выше, температура при панкреатите – это плохой прогностический признак. Обычно выраженная лихорадочная реакция говорит о масштабности повреждения поджелудочной железы, образовании инфильтратов, формировании местного или разлитого перитонита.
Панкреатит способен протекать без температуры. Это говорит о легком течении или сниженной реактивности организма.
Ремиссия
При хроническом воспалении поджелудочной ткани градусник не должен показывать высоких цифр. Обычно этот период протекает гладко. Температура выше 38 ⁰С во время ремиссии говорит о том, что в поджелудочной железе сформировались вторичные изменения (кисты, инфильтраты, полости), которые подверглись нагноению. Такой процесс протекает после тяжелого панкреонекроза.
 Что делать в этом случае? Немедленно обращаться к врачу. Только он определит, какая патология может давать такую реакцию. При гнойном воспалении на фоне панкреонекроза кроме температурного критерия появляются другие симптомы: боль, интоксикация, бактериальные изменения в крови (токсическая зернистость нейтрофилов, сдвиг лейкоцитарной формулы влево). Абсцессы и кисты хорошо видны при УЗИ диагностике. Что с ними делать дальше, решает врач-хирург. Консервативное лечение здесь не поможет. Применяются малоинвазивные операции (пункция гнойника под контролем УЗИ), лапароскопическая техника и открытое вмешательство.
Что делать в этом случае? Немедленно обращаться к врачу. Только он определит, какая патология может давать такую реакцию. При гнойном воспалении на фоне панкреонекроза кроме температурного критерия появляются другие симптомы: боль, интоксикация, бактериальные изменения в крови (токсическая зернистость нейтрофилов, сдвиг лейкоцитарной формулы влево). Абсцессы и кисты хорошо видны при УЗИ диагностике. Что с ними делать дальше, решает врач-хирург. Консервативное лечение здесь не поможет. Применяются малоинвазивные операции (пункция гнойника под контролем УЗИ), лапароскопическая техника и открытое вмешательство.
Температура при панкреатите, особенно во время хронической стадии, не всегда связана с процессом в поджелудочной железе. После болезни у пациентов сильно страдает иммунитет. Даже обычный респираторный вирус может протекать в тяжелой форме с лихорадкой. Поэтому консультация грамотного врача так важна для пациента. Доктор может заметить симптомы развивающихся осложнений и отличить их от простой простуды.
Вторичные осложнения
Итак, гнойные осложнения часто дают температурную реакцию. Какие же процессы после панкреонекроза ухудшают течение болезни? К ним относятся абсцессы сальниковой сумки, нагноившаяся ложная киста поджелудочной железы, забрюшинная флегмона.
Бактерии могут мигрировать в соседние органы, вызывая их воспаление (местный перитонит, абсцесс забрюшинного или поддиафрагмального пространства). При этом симптомы болезни появляются через 2 недели после стабилизации состояния. Больной идет на поправку и внезапно начинает лихорадить. В период обострения это случается при переводе пациента из реанимации в общую палату. Температура поднимается к вечеру, держится несколько дней. Лихорадка носит перемежающийся характер (утром цифры не выше 37, а к ночи поднимаются до 39-40). Поджелудочная железа при этом болезненная, у пациента имеются симптомы интоксикации.
Хирургическое лечение
После операции при панкреонекрозе больной находится в отделении реанимации. Первые несколько дней его температура может быть высокой. При положительных изменениях в анализах беспокоится не о чем. Здоровый организм всегда реагирует лихорадкой на воспалительные явления и тяжелые вмешательства. На вторые-третьи сутки температура нормализуется. После операции она должна быть на уровне 37,5⁰С. Это не является противопоказанием для перевода в общее хирургическое отделение.
Операции тяжело переносятся этой категорией пациентов. Летальность после хирургического вмешательства достигают высоких цифр. Поэтому врачи стараются избегать операции во всех возможных случаях. В остром периоде их лучше заменять на методику установления дренажа под контролем УЗИ.
Если после операции по поводу панкреонекроза, лихорадка не спадает больше 1 недели – это плохой прогностический признак. Как правило, такие симптомы говорят о том, что ревизия брюшной полости не была доведена до конца. Где-то может оставаться гнойник, который обуславливает высокую температуру и интоксикацию.
Пациент после операции по поводу панкреонекроза получает высокие дозы антибактериальных препаратов. Однако, если препараты подобраны неверно, существует риск возникновения инфекционных заболеваний других органов. Чаще всего после операции страдают легкие. Высокие цифры температуры могут говорит о пневмонии, которая развилась из-за ослабления иммунитета. Во время операции за больного дышит аппарат. Искусственная вентиляция иногда проводится и в отделении реанимации. Это дополнительный пункт, провоцирующий развитие осложнений.
Подводим итоги
Итак, при воспалении поджелудочной ткани температурная реакция – это нормальный ответ организма на повреждение. При панкреонекрозе высокие цифры могут держаться несколько дней, пока не стихнут все разрушительные процессы. В этом периоде температура нормализуется в конце первой недели заболевания. Если панкреонекроз осложняется гнойно-воспалительным процессом, то лихорадка возникает на 10-14 день. На фоне проведенной операции на поджелудочной ткани температура должна оставаться на уровне субфебрильных цифр.
Хроническое воспаление поджелудочной ткани в норме не сопровождается подъемом температуры. Лихорадка возникает при гнойных осложнениях, а субфебрильные цифры указывают на онкологический или другой воспалительный процесс. В любом пациент при панкреонекрозе должен посетить врача и пройти необходимые исследования.
1
Источник
Поджелудочная железа: как относительно мал этот орган, и как по-настоящему ценен и важен для качественной жизни каждого из нас. Абсолютной гармонии с миром невозможно достичь, ощутить, не обладая полноценным здоровьем.
Все мы стремимся сохранить его, сберечь свои ресурсы, как можно на дольше. К сожалению, условия жизни таковы, что многие из нас рано сталкиваются с тяжелыми заболеваниями тех или иных органов. И тогда нас настигает уныние, депрессия, опускаются руки, хаос поселяется в душе, мыслях, тревоги гнетут наше сознание.

В эти и подобные ощущения часто погружаются люди, слышащие от доктора диагноз – некроз поджелудочной железы. Насколько тяжело это заболевание, возможно ли вести привычный образ жизни, имея его за своими плечами? Сделаем попытку понять и принять информацию.
Что это за диагноз?
Как известно, поджелудочная железа задействована в процессе пищеварения, выполняя две важные функции в составе цепи органов ЖКТ (желудочно-кишечного тракта). Первая из них – это участие в процессе переваривания углеводов, белков, жиров, путем вырабатывания пищеварительных ферментов (энзимов).
Под их воздействием, непосредственно сам процесс, происходит в двенадцатиперстной кишке. Вторая функция – синтез некоторых видов гормонов, необходимых также для полноценного поддержания организма (к примеру, инсулина, участвующего, в свою очередь, в процессе попадания глюкозы в клетки человека).
Что же происходит с органом, если наметилось нарушение, как следствие происходящей атаки на него извне? Логично – он заболевает, и болезни есть разные, в зависимости от степени урона, продолжительности вреда, общего здоровья человека, его иммунитета, возраста и даже пола.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
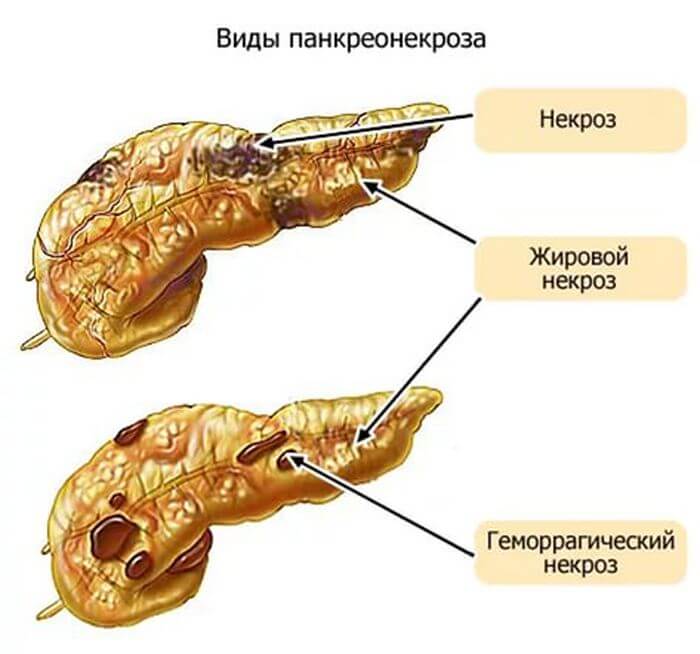
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Что же это за отрицательные факторы, каковы симптомы заболевания?
По статистике основной причиной некроза поджелудочной железы называют чрезмерное увлечение алкоголем на протяжении длительного периода времени, вторая веская причина – наличие такого попутного, провоцирующего заболевания, как желчнокаменная болезнь. Далее по списку укажем еще ряд факторов, способствующих данной болезни:
- переедание (рацион включает избыточное количество жирной, жареной пищи);
- язвенные болезни желудка и двенадцатиперстной кишки;
- как осложнение после перенесенных инфекционных или вирусных заболеваний;
- как последствие операций в брюшной области либо тяжелых травм;
- нарушение оттока секрета (при: калькулезном холецистите, дискинезии желчевыводящих путей и холангите);
- длительные стрессы, нервные напряжения, физическое истощение на фоне эмоционального;
- неграмотное употребление лекарственных препаратов без согласования с врачом;
- и пр.
Острый панкреонекроз развивается по сценарию, часто стремительному, включающему три фазы:
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Медицина классифицирует заболевание в зависимости от:
- Характера течения (вялотекущее или прогрессирующее).
- Степени поражения органа (очаговое или обширное).
- Типа патологического процесса (геморрагическое, отечное, функциональное, гемостатическое и деструктивное).
Симптомы
Симптомы заболевания отличаются в зависимости от разновидности патологии, продолжительности болезни, оперативности обращения к врачу за помощью, индивидуальных свойств, защитных реакций организма. Отсюда же, конечно, и разное лечение, назначаемое врачом.
Перечислим основные признаки острого панкреонекроза:
- Сильная боль, как правило, чаще, в области левого подреберья (отсюда ее ассоциация с болью сердечной. Отличить можно, приняв сидячую позу, с подогнутыми ногами к животу, боль утихает).
- Рвотные позывы и рвота долгая, без облегчения.
- Вздутие, метеоризм.
- Повышение температуры.
- Бледность либо краснота кожи.
- Боли от пальпации брюшной полости и возможное появление синеватых пятен по ее бокам.
Надо отметить, что боли могут быть не только сильными, но и умеренными, а также ощущать их можно в плечевой зоне и ниже ребер, а также могут быть и некоторые иные симптомы, в которых попытается разобраться врач.
Лечение некроза поджелудочной железы
Больному, обратившемуся с жалобами на боль в брюшной части, с явно выраженными признаками панкреонекроза, специалист ставит предварительный диагноз, основываясь на рассказанных пациентом симптомах и проведенной пальпации и внешнем его осмотре. Для более точного подтверждения диагноза врач назначает человеку ряд анализов и исследований. Обязательными будут анализы мочи и крови. И по выбору в зависимости от степени тяжести болезни, состояния больного: УЗИ, МРТ, КТ и др.
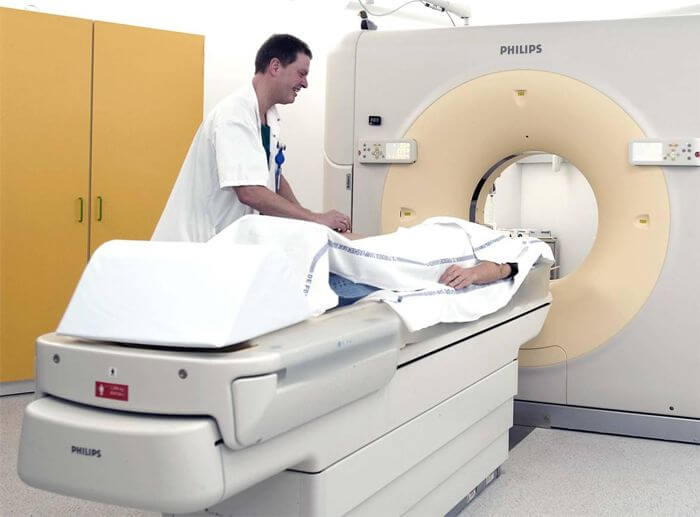
Современные технологии позволяют точно диагностировать заболевание уже на первой его фазе (при условии, конечно, что пациент вовремя обратился к врачу). Ранняя диагностика и своевременно назначенное лечение не доводят, как правило, пациента до операции.
На основе показателей анализов, исследований доктор назначает индивидуальное лечение, которое будет проходить, только в рамках стационара и будет включать: диету по схеме (либо кратковременное голодание), дезинтоксикацию, медикаментозное лечение с назначением спазмолитических, антибактериальных, антиферментных препаратов, иммуностимуляторов.
Если болезнь протекает сложно, запущена, либо есть ряд показаний, в таком случае назначается операция. Она может быть выполнена с помощью лапаротомии (через разрез в брюшной области) или лапароскопии (небольшое отверстие до 15 мм с вводом в него лапараскопа). Оба метода эффективны, выбор делает врач или консилиум специалистов.
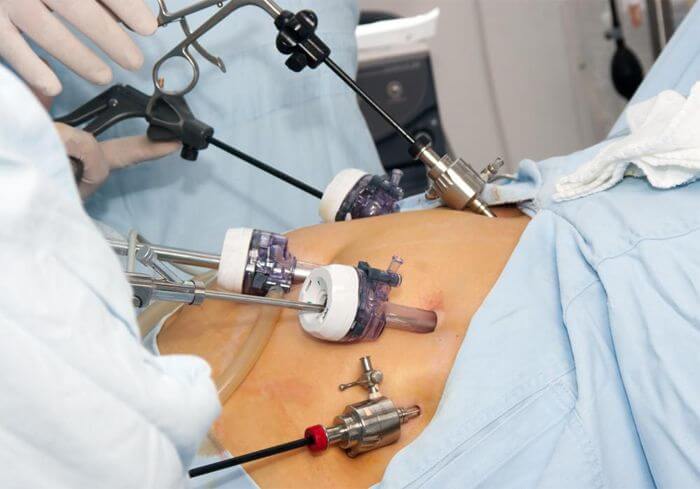
Лапароскопия поджелудочной железы
Если у пациента дошло дело до операции, он должен понимать, что как любая операция, она не проходит бесследно для здоровья, может вызывать какие-то побочные осложнения. И еще один такой печальный момент, который, озвучивается больному или его родственникам — порог смертности (40–70%), очень высокий, несмотря на современное оборудование, новейшие технологии, опыт специалистов.
Попадет ли пациент в число «счастливчиков» после перенесения операции, зависит от многих факторов. Конечно, здесь и своевременность обращения, и вовремя, правильно поставленный диагноз, и возраст больного, тяжесть болезни, сопутствующие заболевания, осложнения, охват зоны поражения и ряд прочих.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Конечно, это, безусловно, лучше, чем смертный приговор! С этим можно научиться жить еще много, много счастливых лет.
Источник
Причины некроза поджелудочной железы
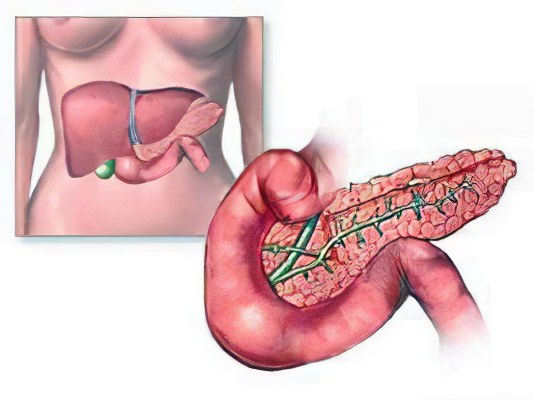
Некроз поджелудочной железы – процесс, который выражается в гибели ткани под воздействием различных травмирующих факторов, в основе которых лежит острое и хроническое воспаление поджелудочной железы. Развитие некроза наступает, если обследование и лечение поджелудочной железы затягивается.
Под действием панкреатических ферментов, а проще говоря, собственного сока происходит переваривание железы. Активация внутритканевых ферментов, способствует прогрессированию патологических процессов, появляются очаги жирового панкреонекроза.
После расщепления жирных кислот нарушается соотношение кислот и щелочей и рН сдвигается в кислую сторону, происходит активизирование внутриклеточного трипсиногена, трансформирующегося в трипсин, он активирует протеиназы, которые формируют особые протеолитические очаги.
Ферменты (эластаза) разъедают стенки сосудов и соединительную ткань железы, процесс разрушения выходит за пределы органа и уже восстановление невозможно. После проявления явных симптомов смерть может наступить мгновенно.
Причины данного заболевания чрезмерное употребление алкоголя, переедание, нарушение оттока ферментов при холангите, дискинезии желчевыводящих путей, калькулезном холецистите.
Спровоцировать некроз поджелудочной железы может неправильное использование лекарств, нарушение дозировки. Часто острые инфекционные болезни, стрессы становятся причиной развития такой патологии. По распространению некроз поджелудочной железы бывает очаговый и обширный. Процесс может протекать вяло или прогрессировать быстро. По типу патологического процесса панкреонекроз разделяют на отечный, геморрагический, гемостатический, функциональный и деструктивный.
При отечной форме отекает паренхима органа, увеличивается давление на панкреоциты и нарушается микроциркуляция. Это наиболее благоприятная форма, при своевременной консервативной терапии лечение всегда успешное. При отсутствии лечения некротический процесс нарушает выход пищеварительных ферментов из поджелудочной железы, переваривая её изнутри.
Затем гной попадает в брюшную полость и развивается острый перитонит. В этом случае не избежать срочного оперативного вмешательства, иначе это грозит сепсисом и летальным исходом для больного. Обширное острое заболевание поражает людей употребляющих алкоголь.
Симптомы некроза поджелудочной железы
Симптомы – острая боль в левом подреберье, опоясывающего характера, распространяющаяся ниже ребер по всему туловищу и отдающая в плечо и лопатку подобно сердечному приступу. Сопровождают процессы обильная рвота, метеоризм и вздутие живота. Повышается температура, отмечается покраснение или бледность кожных покровов.
Главным симптомом является симптом Грея-Тернера – появление пятен синюшного цвета по бокам брюшной полости.
Также характерно в этот период напряжение передней брюшной стенки, болезненность при её пальпации. В перикарде и плевральной полости скапливается жидкость. Хроническое заболевание осложняется сахарным диабетом, желудочно-кишечным кровотечением, механической желтухой, плевритом, ателектазами легких, дистрофией печени, истощением, диареей.
Диагноз точно устанавливается на основании жалоб, лабораторных и инструментальных методов обследования. Повышенный уровень амилазы в моче и крови, развитие гипергликемической комы характерны при некрозе поджелудочной железы. Ультразвуковое исследование проводят для оценки эхогенности паренхимы и присутствие экссудата. Компьютерная и магнитно-резонансная томография, лапароскопия, ангиография точно устанавливают начало болезни.
Лечение некроза поджелудочной железы
Лечения болезни может быть консервативным и хирургическим, все зависит от патологических изменений органа. Медикаментозное лечение назначается врачом индивидуально, это может быть лечебное голодание, дезинтоксикация, приём спазмолитиков, антиферментных препаратов и цитотоксических средств, влияющих на синтез ферментов.
Лапароскопия и лапаротомия относятся к хирургическим методикам вмешательства.
Но они не всегда устраняют данное явление, поэтому развитие вторичных осложнений не исключается. Людей страдающих некрозом поджелудочной железы можно вылечить только в условиях больницы. Болезнь очень тяжелая, уровень смертности при панкреонекрозе высокий.
Чтобы спасти больного необходимо задействовать эндокринологов, хирургов, терапевтов, специалистов эхотомографии, эндоскопии, чтобы диагностика и лечение были комплексными и эффективными. Врачи стараются использовать технологии, которые уменьшают количество осложнений, имеют низкий показатель летальности и исключают инвалидность пациентов. При продуктивном лечении и соблюдении рационального режима питания, можно избежать проблем со здоровьем.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
