На узи сказали что изменений поджелудочной железы

 При ультразвуковом обследовании органов брюшной полости во врачебном заключении можно прочитать такую запись: УЗИ признаки диффузных изменений поджелудочной железы. Читайте далее о том, что это такое и к каким последствиям может привести.
При ультразвуковом обследовании органов брюшной полости во врачебном заключении можно прочитать такую запись: УЗИ признаки диффузных изменений поджелудочной железы. Читайте далее о том, что это такое и к каким последствиям может привести.
Поджелудочная железа: строение и функции
Поджелудочная железа – орган пищеварительной системы, совмещающий в себе две основных функции: эндокринную – синтез гормонов и экзокринную – секреция ферментов. Она расположена в левом подреберье и покрыта соединительно-тканной капсулой. Паренхима железы имеет слабовыраженное дольчатое строение.
Пищеварительные ферменты, синтезируемые клетками органа, выделяются в неактивной форме (проферменты). Это защищает паренхиму железы от аутолиза. Секретируемый сок, по специальному выводному протоку поступает в полость кишечника. Основные компоненты панкреатического сока:
-
 Трипсин – протеолитический фермент, расщепляющий белки в полости двенадцатиперстной кишки.
Трипсин – протеолитический фермент, расщепляющий белки в полости двенадцатиперстной кишки. - Липаза – фермент, гидролизирующий жиры, поступающие с пищей.
- Амилаза – расщепляет углеводы.
В клетках островков Лангерганса, расположенных в паренхиме органа, синтезируются инсулин и глюкагон, поступающие непосредственно в кровь. Эти гормоны регулируют обмен углеводов, жиров и белков в организме. Инсулин вырабатывается при высокой концентрации сахара в крови и активирует ее поступление в клетки. Глюкагон выбрасывается в кровь при низкой концентрации глюкозы, стимулируя ее высвобождение из депо.
Диффузные изменения поджелудочной железы на УЗИ у взрослых – что это такое
Этот термин используется врачом ультразвуковой диагностики при обнаружении отклонений в строении органа, локализующихся равномерно по всему его объему. Подобные изменения – не клинический диагноз, а лишь проявление патологических процессов. В большинстве случаев они не имеют никакой симптоматики, кроме характерных признаков диффузных изменений поджелудочной железы на УЗИ.
По своему гистологическому строению диффузные изменения представляют собой замещение функционально активных клеток органа соединительной тканью, т.е. в строме органа образуются очаги фиброза. В некоторых случаях происходит жировое перерождение и развивается липоматоз – замещение железистой ткани адипоцитами (жировыми клетками).
Причины развития диффузных изменений в поджелудочной железе
Возникновение очагов фиброза в органе связано с хроническими воспалительными процессами. Вещества, выделяющиеся при воспалении, стимулируют деление фибробластов, которые замещают паренхиму железы. Возможной причиной развития диффузного поражения может служить хронический панкреатит.

Это заболевание развивается в следующих случаях:
- болезни желчного пузыря (хронический холецистит, камни в желчном пузыре);
- перенесенный острый панкреатит;
- язвенная болезнь 12-перстной кишки;
- злоупотребление жирной, острой пищей, крепкими спиртными напитками;
- алкоголизм.
Панкреатит в хронической форме длительное время протекает бессимптомно. Периодически человека беспокоят тупые боли в левом подреберье, в некоторых случаях отдающие в спину.
Обострение заболевания провоцируется погрешностями в диете, приемом алкоголя, сильными стрессами. При длительном течении происходит постепенное замещение здоровой паренхимы фиброзной тканью, что приводит к нарушению экзокринной и эндокринной функции органа.
При заболеваниях печени и желчного пузыря часто наблюдаются вторичные изменения поджелудочной железы. Термин «вторичные» означает, что причина обнаруженных отклонений в заболевании других органов.

Механизм их развития связан с повышением давления в выводных протоках железы, что приводит к задержке вывода панкреатического сока, активации протеолитических ферментов и повреждению ткани органа. Как следствие, развивается острый панкреатит, переходящий в хроническую форму.
Полезное видео
Какие отклонения органа могут визуализироваться при проведении УЗИ можно узнать в этом видео.
Диагностика диффузных изменений поджелудочной железы
Ультразвуковая диагностика выявляет патологию органа даже при отсутствии клинических симптомов. При остром панкреатите обнаруживается снижение эхогенности органа, нечеткость контуров и увеличение его размеров, но без выраженных структурных изменений.
Наиболее ярко отклонения в строении органа проявляются при хроническом панкреатите. Паренхима железы становится гиперэхогенной, наблюдаются фиброзные и жировые включения, в некоторых случаях обнаруживаются отложения солей кальция, как в строме, так и в выводящих протоках.
Возрастные изменения поджелудочной железы на УЗИ проявляются следующими эхопризнаками:
-
 повышение плотности органа;
повышение плотности органа; - фиброз паренхимы;
- склеротические процессы;
- липоматоз;
- псевдокисты.
При длительно текущем сахарном диабете также наблюдаются патологии внутреннего строения железы: уменьшение его размеров, фиброз и очаги склероза.
Последствия и лечение патологии
Несмотря на отсутствие жалоб и яркой клинической симптоматики патологии строения органа приводят к серьезным проблемам со здоровьем. Следствие постепенного снижение объема здоровой ткани – развитие функциональной недостаточности. При нарушении экзокринной функции постепенно нарастают такие симптомы, как:
- непереносимость жирной и острой пищи;
- тошнота, рвота после еды;
- болевой синдром;
- гиповитаминоз витаминов А, Е, К, Д из-за нарушения всасывания жиров.

Поражение эндокринных клеток органа вызывает развитие инсулиновой недостаточности и постепенному развитию сахарного диабета. Его основные симптомы: постоянная жажда, сухость во рту, увеличение объема выделяемой мочи, кожный зуд, хронические гнойные инфекции кожи.
Лечение диффузных изменений железы направлено прежде всего на терапию основного заболевания, вызвавшего их развитие. Как правило, оно включает в себя соблюдение назначенной врачом диеты, применение ферментных препаратов, компенсирующих экзокринную недостаточность, использование гипогликемических лекарств при сахарном диабете.
Источник
Поджелудочная железа – это важная часть пищеварительной системы, железистый орган, который находится в верхней половине живота.
Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать.
Кроме этого на сегодняшний день не редко возникают различные изменения этого органа, которые врач ультразвуковой диагностики отмечает в своем заключении, но увы не всегда озвучен диагноз. Пациента отправляют к терапевту, но и здесь редко можно услышать ответ об характере и причинах выявленных на УЗИ изменениях любого органа, в том числе и поджелудочной железы.
В этой статье я постараюсь рассказать о воспалительных процессах поджелудочной железы – остром и хроническом панкреатите, клинических проявлениях и особенностях изменений при ультразвуковом исследовании.
Норма
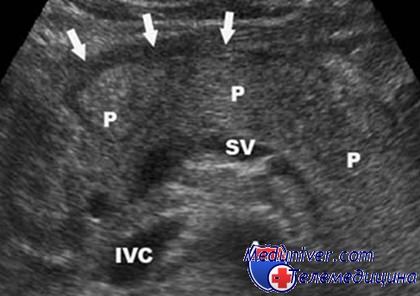
Поджелудочная железа расположена поперек тела, где ребра соединяются в нижней части груди, позади желудка и представляет собой продолговатую, сплющенную железу, по форме напоминает головастика.
В правой части поджелудочной железы находится так называемая «головка» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «телом»), и заканчивается возле селезенки (так называемый «хвостом»).
Неизменная поджелудочная железа
1) размеры (толщина):
- головка – 1,0-3,0 см;
- тело – 0,4 – 2,0 см;
- хвост – 0,7 – 3,5 см.
2) структура – гомогенная, мелкозернистая;
3) эхогенность – сопоставимая с эхогенностью печени и ее повышение с возрастом.
Повышенная эхогенность поджелудочной железы может наблюдаться:
- при жировой инфильтрации;
- при хроническом панкреатите;
- как вариант возрастной нормы у пожилых пацентов.
Острый панкреатит
Это заболевание занимает 3 место в структуре хирургической патологии (после аппендицита и холецистита) и представляет собой первоначально асептическое воспаление поджелудочной железы в виде диффузного поражения паренхимы в отечную фазу и объемные органиченные поражения в некротическую фазу.
Отечная форма протекает легче и лечиться консервативно, но в условиях стационара.
Некротический панкреатит, особенно гнойный, носит крайне тяжелый характер, со смертностью 20-50%, основной метод лечения – неоднократные оперативные вмешательства.
Ведущие причины:
- нарушение оттока панекреатического сока;
- злоупотребление алкоголем и острой, жирной едой;
- аллергические реакции;
- оперативные вмешательства на поджелудочной железе.
Симптомы
Методы дагностики
- УЗИ брюшной полости.
- Анализ мочи (повышение амилазы).
- Общий анализ крови (повышение лейкоцитов).
- Биохимический анализ крови (повышение альфа-амилазы и липазы, повышение билирубина обеих фракций, АлАТ, АсАТ, ЛДГ, нарушение водно-солевого баланса, липидного и белкового обмена).
- Анализ на С-реактивный белок.
- КТ.
- Лапароскопия (при необходимости).
8. Рентгенография легких, ЭКГ.
УЗИ- признаки острого отечного панкреатита
Отмечаются диффузные изменения поджелудочной железы:
- поджелудочная железа значительно увеличена в размерах;
- вся поджелудочная железа сниженной эхогенности и диффузно неоднородна;
- отмечается болезненность при проведении обследования при нажатии датчиком в проэкции поджелудочной железы;
- контуры железы неровные, нечекие, без границ с окружающей клетчаткой;
- повышение эхогенности парапанкреатической клетчатки из-за ее отека, наличие в клетчатке, окружающей поджелудочную железу и малом сальнике анэхогенных прослоек (прослойки жидкости.
УЗИ-признаки острого некротического панкреатита
Также отмечаются те же диффузные изменения поджелудочной железы, но более значительно выраженные с появлением объемных образований (гнойники), участки некротического расплавления ткани железы:
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с гомогенным содержимым в случае некротического расплавления;
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с изоэхогенной взвесью в случае абсцесса;
- объемные анэхогенные образования без взвеси или с изоэхогенной взвесью в малом сальнике и забрюшинном пространстве в случае гнойных затеков.
Лечение
Медикаментозное лечение при остром панкреатите в фазе отека проводится в условиях стационара:
- оптимальное обезболивание;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- антибиотики для профилактики гнойных осложнений;
- детоксикация.
При развитии некротических и гнойных осложнений показано хирургическое лечение – удаление очагов некроза с наложением наружных дренажей 4-5 раз с интервалом 3-4 суток или резекция (удаление) поджелудочной железы.
Хронический панкреатит
Может быть как результатом острого панкреатита, так и возникать самостоятельно:
- токсико-метаболический;
- наследственный;
- аутоиммунный;
- обструктивный;
- идиопатический.
Подробнее о причинах, симптомах и диагностике можно прочитать в этой статье – “Хронический панкреатит – прчины, симптомы, диагностика”.
УЗИ – признаки хронического панкреатита
При хроническом воспалении поджелудочной железы отмечаются:
- Диффузные (общие) изменения в тканях железы.
- Диффузные изменения + очаговые (объемные) изменения поджелудочной железы, которые часто принимают за опухоли:
- псевдотуморозный панкреатит;
- постнекротическая киста (ложная);
- ложная аневризма;
- билиарная гипертензия.
Диффузные изменения при хроническом панкреатите:
- поджелудочная железа обычных размеров или незначительно увеличена;
- контуры неровные, бугристые;
- эхогенность повышена;
- железа диффузно неоднородная за счет множества участков повышенной или пониженной эхогенности;
- незначительно расширен общий панкреатический проток в результате фиброза;
- в железе могут быть гиперэхогенные включения с акустической тенью (кальцинаты).
УЗИ-признаки очаговых изменений поджелудочной железы при хроническом панкреатите:
Псевдотуморозный панкреатит – ограниченое локальное поражение фрагмента поджелудочной железы сниженной эхогенности, напоминающее опухолевый узел.
По клиническим проявлениям это заболевание напоминает протекание острого панкреатита и рака.
По мере развития недуга будут проявляться такие симптомы псевдотуморозного панкреатита, как:
- ярко выраженный болевой синдром, который носит опоясывающий характер. По этой причине нередко болезненность распространяется на спину, а также в области левого и правого подреберья. Характерным признаком является то, что наблюдается усиление боли после распития алкогольных напитков и потребления пищи;
- проявления механической желтухи, к которым можно отнести приобретение кожным покровом и слизистыми желтоватого оттенка, потемнение урины и обесцвечивание каловых масс. При тяжёлом протекании недуга отмечается кожный зуд;
- приступы тошноты и рвоты;
- снижение массы тела;
- повышенное газообразование;
- нарушение процесса дефекации – выражается в чередовании запоров и диареи. Каловые массы при этом имеют неприятный зловонный запах;
- увеличение объемов живота.
КТ и МРТ – позволяют получить более детальное изображение пораженного органа.
Проводится для исключения медленнорастущей раковой опухоли.
Также проводится ЭРХПГ – для визуализации главного панкреатического протока.
Постнекротическая киста (ложная киста) – однокамерное или многокамерное анэхогенное образование со стенкой различной толщины и возможные солидные изоэхогенные включения или взвесь в полости.
Около 70% псевдокист поджелудочной железы возникают как следствие течения хронического панкреатита алкогольного генеза, перенесенных травмы поджелудочной железы, острого панкреатита и хирургических вмешательств полости.
Следует предполагать наличие псевдокист при наличии следующих проявлений:
- стойкое повышение активности амилазы в крови;
- неразрешающийся острый панкреатит;
- боль в животе при нормализации лабораторных и других признаков острого панкреатита;
- появление объемного образования в области эпигастрия после перенесенного острого панкреатита.
Осложнения:
Вторичные инфекции -10%. Визуализируются КТ по наличию пузырьков газа в полости псевдокисты в 30-40% случаев.
Разрыв -3 %. Имеет различные клинические проявления. Может протекать с клиникой острого живота. Встречаются также случаи безсимптомного вначале асцита или плеврального выпота.
Панкреатический асцит. Источник жидкости псевокиста в 70%, проток поджелудочной железы в 10-20%. Прилабораторном исследовании асцитической жидкости в ней обнаруживается большое количество амилазы и белка.
Свищи в основном являются следствием черезкожного дренирования псевдокисты. Как правило закрываются самостоятельно. При значительном отделяемом может понадобиться хирургическое вмешательство.
Обьструкция псевдокистой различных отделов ЖКТ, нижней полой вены, мочевых путей. Требуется экстренная операция.
Желтуха – 10%. Обусловлена обструкцией внепеченочных желчных путей, стенозом общего желчного протока, желчекаменной болезнью.
Псевдоаневризма -10%. Развивается вследствие кровоизлияния в псевдокисту, если она эррозирует сосуды собственной капсулы или прилежащие сосуды.
Визуально псевдокиста резко увеличивается в размерах, появляются или усиливаются боли, появляются кровопотедки на коже в области локализации псевдокисты, появляются клинические и лабораторные признаки кровотечения. Если псевдокиста соединяется с протоком поджелудочной железы, то кровотечение в него приводит к массивному желудочно-кишечному кровотечению с кровавой рвотой и/или меленой. При разрыве псевдоаневризмы развивается кровотечение в брюшную полость.
Лечение хронического панкреатита
Консервативное лечение:
- диета – стол №1;
- обезболивающие;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- цитостатики;
- гормональное лечение.
Хирургическое лечение проводиться при развитии осложнений:
- механическая желтуха;
- стеноз 12-перстной кишки;
- расширение панкреатического протока;
- стойкий болевой синдром.
Источник
Результаты УЗИ: поджелудочная железа диффузно изменена. – Что значит?Часто бывает, что человеку, обратившемуся к врачу по поводу того или иного заболевания или просто в рамках общего медицинского осмотра, назначают такой метод инструментального обследования, как ультразвуковое исследование органов брюшной полости. Результаты этого исследования могут быть разными, в зависимости от характера патологии, среди них существует такое заключение, как “диффузное изменение поджелудочной железы”. Что это за состояние и насколько оно опасно? Для понимания этого вопроса нужно иметь представление о функции поджелудочной железы. Во-первых, она выделяет в двенадцатиперстную кишку так называемый поджелудочный сок, содержащий ферменты, необходимые для расщепления жиров и белков. Так как выделением пищеварительных ферментов занимается основная часть клеток поджелудочной железы, то при различных нарушениях страдает в первую очередь именно эта функция. Вторая не менее важная функция железы – регуляция обмена глюкозы, за это отвечают микроскопические скопления клеток в основной ткани железы – островки Лангернганса.
При ультразвуковом исследовании можно определить плотность (эхогенность) поджелудочной железы, изменения ее размеров, наличие или отсутствие патологических образований. Диффузное изменение поджелудочной железы означает равномерное изменение плотности ткани железы в большую или меньшую сторону. Данное состояние не является какой-либо патологией, оно является симптомом многих заболеваний, как самой поджелудочной железы, так и окружающих ее органов (печени, желчевыводящих путей) и даже отдаленных органов (в таком случае диффузные изменения железы носят название реактивных). Для выяснения причины этих изменений мало одной картины ультразвукового обследования. Необходимы дополнительные методы обследования, такие как биохимический анализ крови, фиброгастродуоденоскопия, функциональные исследования. Изменение эхогенности поджелудочной железы зачастую сопровождается изменением ее размеров, что также может помогать в выяснении причины диффузного процесса. Например, увеличение плотности поджелудочной железы с сохранением нормального размера органа может свидетельствовать о замещении здоровых клеток жировой тканью – так называемый липоматоз поджелудочной железы. Данное состояние встречается у пожилых людей, очень редко может возникать в более молодом возрасте на фоне сахарного диабета. Если же имеет место диффузное увеличение плотности с уменьшением размеров железы – это говорит о разрастании соединительной ткани внутри органа (фиброз поджелудочной железы). Фиброз возникает после перенесенного панкреатита (воспаления поджелудочной железы), при истощении организма (например, при анорексии) и других нарушениях обмена веществ. Диффузное изменение поджелудочной железы, сопровождающееся увеличением ее размеров и снижением средней плотности, свидетельствует об отеке поджелудочной железы – состоянии, чаще всего встречающегося на начальных этапах острого панкреатита. Заболевание, как правило, имеет характерную симптоматику – боли в животе, отдающие в поясницу и спину, рвота, повышение температуры тела. Данное состояние опасно, так как пищеварительные ферменты железы начинают переваривать ее саму, что грозит, без оказания надлежащей помощи, развитием панкреонекроза.
Снижение плотности поджелудочной железы с сохранением нормального размера говорит о хроническом панкреатите – патологическом состоянии, возникающем после употребления большого количества жирной пищи, когда ферментов для ее переваривания выделяется так много, что они способны вызвать закупорку протока железы. Кроме того, как уже было сказано, описанное состояние может быть признаком заболевания любого другого органа. Важно помнить, что “диффузные изменения поджелудочной железы” это не диагноз, а заключение врача, проводящего ультразвуковое исследование. Поэтому, если вам выдали такие результаты УЗИ – не стоит впадать в панику, необходимо пройти полное обследование для выяснения причины данного состояния и последующего лечения основного заболевания. Учебное видео УЗИ поджелудочной железы в нормеПри проблемах с просмотром скачайте видео со страницы Здесь – Вернуться в оглавление раздела “Профилактика заболеваний” Автор: Искандер Милевски |
Источник