На чего влияет поджелудочная железа
В организме человека роль поджелудочной железы трудно переоценить. Она активно участвует в пищеварении, подготавливая, расщепляя и способствуя всасыванию пищи. Кроме этого, не обходится без ее участия и углеводный обмен, где с ее помощью регулируется уровень глюкозы в крови. Любой сбой в работе железы проявляется серьезными заболеваниями, избежать которых поможет в значительной мере правильный образ жизни.
Строение внутреннего органа пищеварения
Расположена поджелудочная железа (ПЖ) позади желудка на задней брюшной стенке, немного заходя в зону левого подреберья. Она состоит из трех основных частей: головки, тела и хвоста. Головка примыкает к двенадцатиперстной кишке, которая обхватывает ее в виде подковы. Орган имеет светло-розовый оттенок, ширину – около 9 см, толщину – до 3 см, а длину – 25 см.
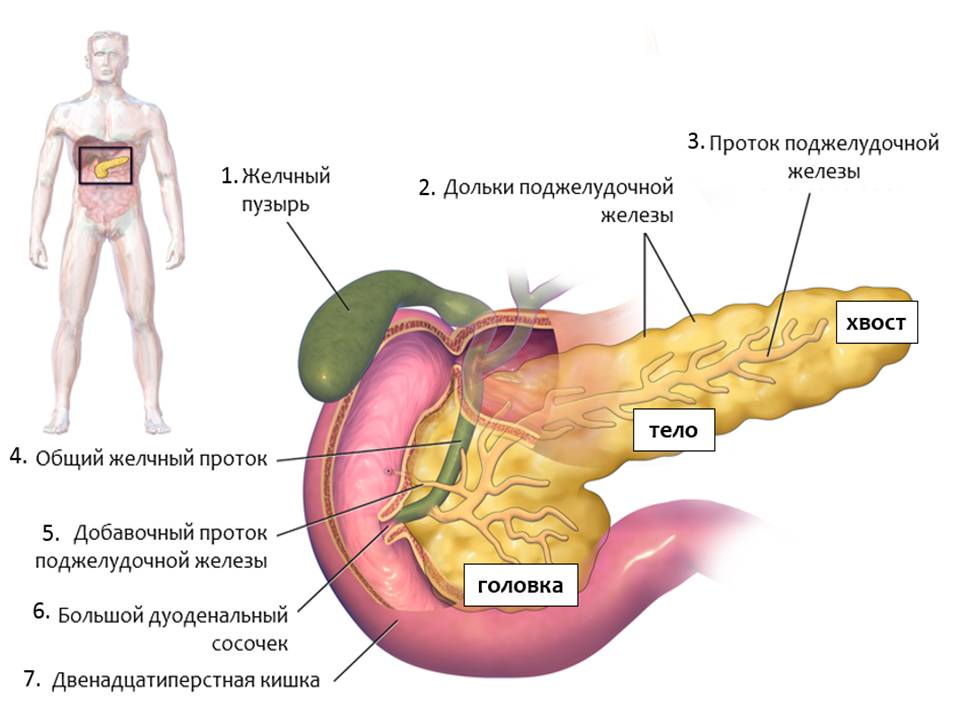
Масса ПЖ составляет около 80 граммов и с внешней стороны она находится в тонкой капсуле. Внутренняя поверхность органа состоит из ячеек и трубочек, между которыми проходят сосуды и протоки.
Пищеварение и ПЖ
Главная роль поджелудочной железы в пищеварении заключается в выработке ферментов, которые способствуют процессу пищеварения. Самыми важными из них являются:
- Амилаза – она способствует распаду углеводов до молекул сахара, которые усваиваются кишечником.
- Липаза – расщепляет липиды на глицерин и жирные кислоты, содействует усвоению витаминов K, E, D, A.
- Нуклеаза – разделяет нуклеиновую кислоту на нуклеотиды, которые усваиваются в процессе пищеварения и расходуются для построения генетических структур.
- Трипсиноген – участвует в синтезе трипсина, который расщепляет белки и пептиды.
- Фосфолипаза – группа ферментов, необходимых для восстановления клеточных мембран.
Без перечисленных веществ невозможно переваривание пищи, а значит, и усвоение питательных веществ, поэтому роль поджелудочной железы в процессе пищеварения очень велика. Индивид просто не может существовать, не получая витаминов, микроэлементов, жиров, белков и углеводов.
Регулирование работы поджелудочной железы
Вся работа ПЖ находится под контролем центральной нервной системы. Активизирует ее работу блуждающий, а снижает активность – симпатический нерв. Причем надо отметить, что и желудочный сок также активизирует работу железы. При его повышенной выработке убыстряется и работа железы.
Если в желудок поступает большое количество углеводов, то поджелудочная железа усиливает выработку амилазы, необходимой для их расщепления. Напротив, при поедании жирной пищи, увеличивается поступление в кишечник липазы, а при поступлении белков – трипсина.
Какова роль поджелудочной железы в организме человека при выработке гормонов?
Выработка этих веществ – это еще одна важнейшая функция ПЖ. К ним относится:
- Инсулин – белковый гормон. Он принимает участие в процессах обмена и оказывает влияние на усвоение жиров, аминокислот и углеводов. Благодаря ему происходит питание клеток организма. При недостатке инсулина питательные вещества не поступают туда, где они очень необходимы. Самым известным заболеванием, которое ухудшает качество жизни индивида и характеризуется нехваткой или полным отсутствием инсулина, является сахарный диабет.
- Глюкагон – действие этого вещества полностью противоположно инсулину. Главная роль гормона поджелудочной железы – активизировать все резервы углеводов и превратить их в энергию, чтобы организм нормально существовал и работал. Этот гормон также нормализует уровень глюкозы в крови.

Выработка инсулина возрастает при повышенном уровне глюкозы, а если ее становится в крови меньше, то происходит увеличение выработки глюкагона.
Патологические состояния поджелудочной железы
Нередко в работе ПЖ возникают сбои. Недостаточное количество выработки какого-либо из гормонов или ферментов приводит к дисбалансу в организме и проявляется следующими симптомами:
- болезненные ощущения в правом и левом подреберье, имеющие опоясывающий характер;
- возникновение тошноты;
- появление неприятного вкуса во рту;
- повышение температуры тела;
- снижение аппетита и веса;
- появление рвоты горького или кислого привкуса.
Основной признак при всех заболеваниях поджелудочной железы – это боль. Она может быть регулярной или периодической, ослабевать или усиливаться в зависимости от положения тела. А так как роль поджелудочной железы в жизнедеятельности организма индивида очень важна, необходимо при появлении первых признаков болезни сразу обращаться к доктору. Иначе невовремя поставленный диагноз вызывает следующие заболевания:
- сахарный диабет;
- панкреатит;
- кисту;
- свищи;
- рак.
Панкреатит: признаки заболевания
Внезапное воспаление железы, отвечающей за процесс пищеварения, вызывает острый панкреатит. При нарушении внешнесекреторных функций ферменты перестают попадать в двенадцатиперстную кишку и происходит их переваривание внутри железы. Вырабатываются токсины, опасные для других внутренних органов. Панкреатит развивается в результате разрушения тканей в протоках из-за повышения давления во время ферментной активности, а впоследствии повреждаются тканевые структуры железы. Вследствие воспаления роль поджелудочной железы в организме для пищеварения снижается. Заболеванию характерны следующие симптомы:
- постоянная тупая или режущая боль в животе с левой или правой стороны;
- возможно состояние шока;
- возникает отрыжка, икота, тошнота, рвота с желчью;
- понос.
Консервативное лечение панкреатита: фармакотерапия
Воспаление поджелудочной железы лечится в стационарных условиях. До этого больному необходима следующая помощь:
- положить холодный компресс на живот для замедления ферментации;
- для снятия спазма мышц – принять «Дротаверин»;
- отказаться от приема пищи.
Медикаментозные препараты для терапии панкреатита:
- H2-гистаминоблокаторы – для снятия болевого синдрома в протоках железы.
- НПВС, анальгетики-спазмолитики.
- Лекарства с содержанием трипсина – для стимуляции внешнесекреторных функций.
Поджелудочная железа при заболевании сахарным диабетом
ПЖ в результате нарушений в работе перестает вырабатывать необходимое количество инсулина (2 тип диабета), либо не вырабатывает его совсем (1 тип). Симптомы недуга:
- учащенное мочеиспускание;
- сильная жажда;
- стремительная потеря веса при нормальном аппетите;
- слабость, усталость, утомляемость;
- онемение конечностей;
- тяжесть в ногах;
- головокружение;
- плохое заживление ран;
- судороги в икроножных мышцах.
В некоторых случаях отсутствуют признаки жажды и увеличение количества урины. Но с нарушением роли поджелудочной железы в организме человека со временем пациент обязательно обратит внимание на характерные симптомы при диабете – общую слабость, плохое настроение, гнойничковые поражения дермы, постоянную потерю веса.

Терапия полностью зависит от типа болезни. Первый тип лечится инсулином, при полном отсутствии его выработки в организме. Для лечения второго типа сначала используют диету, а потом переходят на таблетированную форму антидиабетических препаратов.
Киста поджелудочной железы: клиническая картина
При нарушении секреции в ПЖ и отмирании ткани возникает аномальная полость или пузырь, наполненный жидкостью, называемый кистой. Заболевание может быть врожденным или приобретенным. Причины болезни:
- механическая травма ПЖ;
- не до конца вылеченная острая или хроническая форма панкреатита;
- глистные инвазии;
- кровоизлияние в паренхиму.
Новообразование небольших размеров не доставляет неприятных ощущений, но с увеличением оно давит на соседние органы, смещая их с места. Возникают следующие симптомы:
- постоянная или приступообразная боль в районе образования кисты;
- перепады температуры тела;
- расстройства стула.

При таком новообразовании происходит нарушение выработки ферментов и гормонов, что является основной ролью поджелудочной железы в организме человека. При заболевании требуется срочное оперативное лечение в таких случаях:
- если появилась механическая желтуха из-за перекрытия желчевыводящих протоков;
- имеется прорыв кисты в брюшную полость;
- возникновение кровотечения;
- воспаление.
Все эти неприятности возникают из-за несвоевременного лечения кисты.
Диетическое питание при патологических процессах в поджелудочной железе
Самое важное в профилактике и лечении ПЖ – это правильное питание. Принимая во внимание важную роль поджелудочной железы в организме человека, необходимо к ней относится бережно. При возникновении острого панкреатита надо на два дня полностью отказаться от еды для снижения выработки панкреатического сока. Питание в эти дни можно заменить щелочной минеральной водой, не содержащей газа, и отваром из плодов шиповника. В список продуктов, которые будут разрешены после купирования острой фазы, входит:
- пресное мясо птицы, кролика и рыбы;
- все кисломолочные продукты;
- супы, приготовленные на бульоне из овощей с добавлением вермишели и круп;
- рис, гречка, овес (для приготовления каш);
- макароны только из твердых сортов пшеницы;
- яичный омлет;
- кисели и желе.

Пищу следует готовить на пару или отваривать. Масло растительное и сливочное не подвергать тепловой обработке. Рекомендуется соблюдать питьевой режим. Простая вода комнатной температуры помогает ускорить переваривание пищи и снизить нагрузку на железу.
Болезни ПЖ у домашних животных
Функциональная роль поджелудочной железы в организме животного ничем не отличается от человеческой. Этот орган также имеет функцию внешней и внутренней секреции.
В первом случае вырабатывается сок, обогащенный электролитами и ферментами. Во-втором – синтезируются гормоны глюкагона, соматостатина и инсулина. Из электролитов сок ПЖ содержит – медь, цинк, магний, хлор, калий, натрий и бикарбонаты, которые нейтрализуют кислую среду двенадцатиперстной кишки, что повышает активность ферментов.
У лошадей и собак проток поджелудочной железы открывается в 12-перстную кишку совместно с желчными протоками. У остальных животных – самостоятельно. Болезни поджелудочной железы у всех представителей животного мира такие же, как и у людей. Чаще всего они страдают панкреатитом. Сахарным диабетом болеют лошади, свиньи, собаки и все животные, имеющие однокамерный желудок.
Заключение
Мы выяснили, какую роль поджелудочная железа играет для пищеварения и жизнедеятельности человека. Для сохранения ее здоровья каждому индивиду рекомендуется отказаться от вредных привычек, питаться правильной пищей в строго определенное время и пить достаточное количество жидкости.
Источник
Сбой в работе поджелудочной железы может обернуться серьезным приступом. Знать о местонахождении важнейшего органа пищеварения в теле человека нужно. Это поможет определить локализацию болевого синдрома и по основным признакам быстро сориентироваться в проблеме.

Где она находится у человека, где расположена?
Рассматривая анатомическое строение брюшной полости человека, стоящего прямо, можно описать, как размещены органы в ней:
- сразу под диафрагмой находятся печень и желудок (основная часть печени – справа, желудка – слева);
- с левого бока, около желудка есть еще один орган, маленького размера, – селезенка;
- перед печенью, рядом с желудком помещается желчный пузырь;
- за желудком, прижимаясь к задней стенке брюшной полости, расположена поджелудочная железа;
- ниже – начинаются толстая и тонкая кишка.
Таким образом, интересующий нас орган лежит не под желудком, как об этом ошибочно думают, исходя из названия, а за ним. Если человек находится в горизонтальном положении, тогда поджелудочная железа действительно, оказывается ровно под желудком.

Со стороны спины расположение поджелудочной определяется по позвонкам: орган упирается изнутри в область между первым и вторым позвонками, принадлежащими поясничному отделу. Со стороны живота ориентируются на пупок: примерно на 6–9 см выше его.
Если говорить о размерах, то нормой у взрослого человека считается примерно 20-сантиметровая, весящая около 75 грамм поджелудочная железа.
Состоит она из трех отделов:
- основного – головки (начинается рядом с желчным протоком);
- тела (за желудком, вдоль поперечной кишки);
- хвоста (проходит возле селезенки).

То есть основная часть поджелудочной располагается справа от срединной линии живота, а ее хвост уходит в область левого подреберья.
Какие функции выполняет орган?
Функции поджелудочной железы условно делят на две основные:
- Эндокринную (или внутреннюю).
- Экзокринную (или внешнюю).

Первая отвечает за выработку гормонов, регуляцию обмена веществ. Вторая – за выделение панкреатического сока.
Внешняя секреция важна для того, чтобы правильно переварить пищу, попавшую из желудка в двенадцатиперстную кишку. Поджелудочная железа выделяет панкреатический сок, включающий в себя достаточное количество следующих ферментов:
- липазов, которые расщепляют жиры;
- лактазов и амилазов, переваривающих углеводы;
- трипсинов и химотрипсинов, так необходимых для усвоения белков.

Ферменты – это еще не все ценные вещества, которые содержит панкреатический сок. В нем также имеются элементы, способные предохранять слизистую кишечника от чрезмерной кислотности. Эти важные вещества нейтрализуют кислоту из желудочного сока и тем самым регулируют щелочной баланс ЖКТ.
Внутренняя секреция заключается в сбалансированной выработке таких гормонов, как глюкагон и инсулин. Первый повышает глюкозный уровень в крови, второй – понижает. В результате получается адекватный углеводный обменный процесс. Если в нем что-то пошло не так – развивается сахарный диабет.
Где болит, с какой стороны?
Очень часто человеку трудно описать болевой синдром, охватывающий его во время панкреатического приступа. Ощущения могут иметь следующие вариации:
- резкая боль в правом подреберье, отдающая в поясницу;
- ноющая боль под диафрагмой с покалыванием в левую руку;
- опоясывающая пупок сильная боль, которая немного облегчается при наклонах вперед.

Воспалившая поджелудочная железа, как правило, начинает болеть с основной своей части – с головки. Поэтому и боли скорее возникают в области, расположенной чуть выше пупка, справа от срединной линии. Если резкая боль резонирует в спину, в ее поясничный отдел, речь идет уже о распространении воспаления на хвост органа и на более серьезные патологии.
Почему болит?
Болевой синдром могут вызвать патологические процессы, происходящие в поджелудочной железе:
- когда повышается внутреннее давление в органе;
- если сдавливается желчный проток;
- возможно, влияние на сенсорные нервы фиброзных изменений в тканях;
- из-за ишемии сосудов, обогащающих кровью орган;
- появление кисты или ракового образования.
Воспаленная, отекшая поджелудочная железа увеличивается в размерах и давит на соседние органы. Из-за этого боль может усиливаться и распространяться по всей брюшной области.
Причин же, по которым панкреатические боли, вообще могут возникнуть, довольно много. К самым основным первичным факторам, по которым поджелудочная железа не справляется со своими функциями и дает сбой, относят:
- систематическое переедание и увлечение жирными блюдами;
- отравление организма никотином, алкоголем, химикатами, медикаментами;
- желчекаменная болезнь.

Нередко панкреатит возникает на фоне долгого психического или физического перенапряжения. Практически все причины панкреатической боли – это длительное систематическое пренебрежение здоровьем, не долечивание хронических болезней, ослабление иммунитета.
Как понять, что болит именно она?
Иногда легко спутать панкреатическую боль с другой патологией. Например, при радикулите неприятные ощущения возникают ближе к левому боку и могут резонировать в подреберье. Поэтому нужно обращать внимание не только на то, как болит поджелудочная, но и на сопутствующие симптомы:
- Если к резкой боли добавляется непрерывная рвота, можно заподозрить пищевое отравление. Острый панкреатит отличается тем, что боль становится все интенсивнее, а рвота не приносит даже временного облегчения.
- Частые давящие неприятные ощущения вверху живота и чувство переедания от малых порций говорят о хроническом панкреатите. Дополнительно об этом могут свидетельствовать снижение веса, сухость и горечь во рту.
О серьезных проблемах поджелудочной железы можно судить и по калу. Массы на вид становятся блестящими, прилипают к стенкам унитаза и могут содержать видимые кусочки не переваренной пищи.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.

Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Какие симптомы и признаки патологий органа?
По клинической картине и характеру болей врачи могут определять ту или иную патологию органа.
О наличии кисты, которая растет и увеличивает пресс на панкреатические ткани, говорит характерная симптоматика:
- ноющая боль после или во время трапезы;
- приступы тошноты с головокружением;
- рвота без облегчения общего состояния.
Об отечности и увеличении воспаленной железы сигналят симптомы:
- тяжесть и вздутие верхней части живота;
- потеря аппетита и тошнота;
- привкус желчи во рту;
- нестабильный стул.
О панкреатическом неврите, при котором воспаленная зона увеличивает сенсорность нервных окончаний, свидетельствуют признаки:
- боли высокой интенсивности в левом боку с резонацией в поясницу;
- болевой синдром несколько ослабевает, если наклониться вперед и обхватить руками колени;
- тошнота возникает из-за резкого приступа боли, когда становиться трудно дышать.
Чем скорее будет поставлен точный диагноз и начато полноценное лечение, тем меньше вероятность развития патологий и последствий.
Диагностика заболеваний
Для подбора эффективной комплексной терапии, прежде всего, необходим точный диагноз. Для его квалифицированного дифференцирования проводят комплекс диагностических мер, включающий несколько этапов:
- Визуальный осмотр врачом кожных покровов, глазных склер. Прощупывание болевых зон методом пальпации.
- Изучение анамнеза, генетических предрасположенностей, других хронических заболеваний пациента.
- Изучение лабораторным методом показателей крови, кала и мочи. В кровяной сыворотке измеряют уровень панкреатических ферментов. Биохимическим анализом выявляет степень активированности билирубина и печеночной ферментации, а также глюкозо содержание. В моче анализируют амилазный уровень. Содержание не переваренных жиров определяют из кала.
- УЗИ брюшной полости показывает контуры поджелудочной и степень ее увеличения, присутствие каменистых образований или рубцов в желчепротоках. С теми же целями могут назначать рентгенографию или послойную компьютерную томографию.

Только все данные в совокупности могут дать ясную картину патологии и помочь найти наиболее эффективную стратегию лечения.
Лечение
Консервативная методика лечения состоит из медикаментозных препаратов и обеспечения максимального покоя поджелудочной железе (голода с последующим переходом на строгую диету). К терапии могут быть добавлены некоторые домашние средства и рецепты народной медицины, но только после предварительного согласования с врачом.
Антацидные препараты
Медикаментозное лечение обязательно включает прием антацидных препаратов – лекарств, способных подавлять соляную желудочную кислоту. Сила действия, продолжительность эффекта и состав – основные характеристики лекарств, которые различают в этой группе.
К самым эффективным и быстродействующим относят антациды всасывающиеся. Предпочтение отдают проверенным много раз простым соединениям:
- окисю магния;
- фосфорнокислому или сернокислому натрию;
- гидрокарбонату натрия.
В стационарном лечении эти вещества вводят в чистом виде внутривенно. В амбулаторном лечении популярны аптечные препараты, состав которых основывается на перечисленных антацидах (речь идет о микстуре Бурже, смесях Ренни или Тамс).
Антациды не всасывающиеся действуют более продолжительный период, хотя и наступает эффект от них медленнее. На этих элементах (алюминиевой соли кислоты фосфорной, гидроокиси магния, алгината) основывается фармацевтика, выпускающая такие препараты, как «Алмагель», «Фосфалюгель», «Маалокс».
Ферментные препараты
Из-за ферментативных дисфункций пища плохо усваивается, и человеку, страдающему воспалением поджелудочной железы, прописывают препараты-ферменты. Потому, на каком веществе лекарства основаны, их делят на группы:
- их животных белков;
- растительные.
В производстве первых (например, панкреатина, мезима, креона) используют белок свиной. Он улучшает пищеварение и ферментацию панкреатического сока. Но может вызывать аллергии. Особенно у детей и беременных женщин. Вторая группа действует мягче и слабее, зато основывается на не аллергенных папаине или рисовом грибке (сомилаз, пепфиз, юниэнзим).
Гастроэнтерологи предупреждают о зависимости организма, привыкшего к искусственной ферментации. Со временем поджелудочная железа отказывается вырабатывать нужные элементы самостоятельно.
Поэтому, если патология еще не зашла слишком далеко, врачи сами рекомендуют рассматривать лекарственные рецепты народной медицины (травы, отвары, настои) – те, которые улучшают перистальтику желудка и выработку ферментов естественным природным путем.
Оперативное вмешательство
Хирургический метод лечения поджелудочной железы применяют нечасто, только если традиционная терапия не справляется с задачами и патология быстро прогрессирует. Показаниями к операции становятся кисты, раковые образования, некроз поджелудочных тканей, большие камни в желчных протоках.
Операция проходит под общим наркозом. В ходе вмешательства хирург может отсечь часть органа (провести резекцию отдельного пораженного участка) или удалить только опасное образование (кисту, опухоль). В исключительных случаях возможна пересадка поджелудочной железы. Во время операции купируется воспалительный процесс, устраняется болевой синдром, проводится дренаж и вывод желчи.

Как ухаживать за органом?
Лечение поджелудочной железы – это всегда сложный и долгий процесс. Намного легче предотвратить новое воспаление органа, придерживаясь простых советов гастроэнтерологов:
- Отказаться от алкогольных напитков и никотина. Ничто так сильно не разрушает поджелудочную и печень, как эти две опасные привычки.
- Следить за здоровым рационом в питании. Обильная жирная пища ведет к тому, что поджелудочная перестает справляться с выработкой ферментов в достаточном количестве, чтобы переварилась вся вредная еда.
- Периодически нужно очищать организм от шлаков и токсинов. Раз в месяц желательно устраивать разгрузочный день, полностью отказавшись от пищи, принимая лишь целебные отвары из трав.
Укрепить здоровье поджелудочной железы помогают полезные соки, приготовленные дома: морковный, картофельный, из петрушки и алоэ вера. Очень полезно начинать день со стакана чистой воды, в которую добавлена одна столовая ложка лимонного сока и одна чайная ложка меда.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Источник
