Мобилизация головки поджелудочной железы по кохеру

Мобилизация двенадцатиперстной кишки. Техника мобилизации по Кохеру (Vautrin-Kocher).
После тщательной ревизии брюшной полости с целью поиска метастатических поражений внимание направляют на гепатобилиарную и дуоденальную зоны. Для этого производят мобилизацию по Vautrin-Kocher. Ее выполняют в два этапа. На первом этапе отводят вниз поперечную ободочную кишку и ее брыжейку, как показано на рисунке. При этом нисходящая часть двенадцатиперстной кишки и латеральная сторона нижней горизонтальной части становятся доступными обзору. Низведение выполняют острым путем с помощью ножниц.
Поперечную ободочную кишку с ее брыжейкой оборачивают салфеткой и оттесняют вниз. Затем выполняют второй этап мобилизации по Vautrin-Kocher. Рассекают брюшину по всей длине латерального края нисходящей части двенадцатиперстной кишки до латерального сегмента нижней горизонтальной части двенадцатиперстной кишки, включая его и передний листок печеночно-двенадцатиперстной связки.
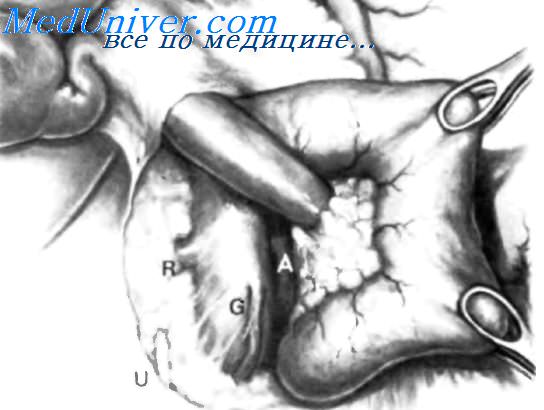
Латеральный край нисходящей части двенадцатиперстной кишки отводят вверх и влево. Это может сделать первый ассистент рукой или атравматическим зажимом типа Foerster или Babcock. Такой прием дает возможность хирургу легко мобилизовать двенадцатиперстную кишку и головку поджелудочной железы в практически бескровной зоне фасции Treitz. Правильно проведенная мобилизация по Vautrin-Kocher позволит увидеть нижний сегмент общего желчного протока, верхнезаднюю часть головки поджелудочной железы, нижнюю полую вену, участок правой почечной вены (R), внутреннюю часть почечной жировой капсулы вместе с почкой и правым мочеточником (U), правую гонадную вену (G), аорту (А) и начало верхней брыжеечной артерии. Мобилизация по Vautrin-Kocher облегчит последующие хирургические манипуляции и позволит выявить прорастание опухоли в позадилежащие ткани и нижнюю полую вену. При прорастании в нижнюю полую вену опухоль следует считать неоперабельной.
Завершив мобилизацию по Vautrin-Kocher, рассекают желудочно-ободочную связку под сосудистой желудочно-сальниковой дугой.
Хирургическая ревизия поджелудочной железы.
После рассечения желудочно-сальниковои связки желудок оттягивают вверх, а поперечную ободочную кишку с ее брыжейкой — вниз, обнажая всю переднюю поверхность поджелудочной железы, как видно на рисунке.
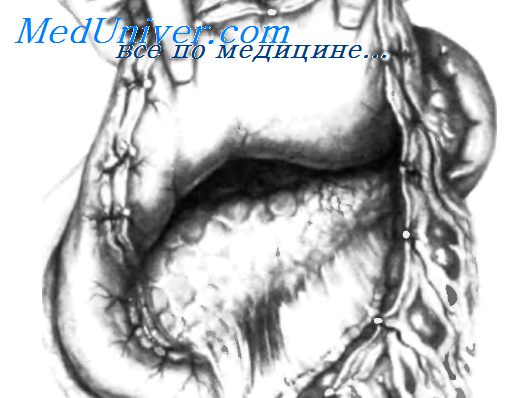
Этот прием позволяет адекватно обследовать головку поджелудочной железы спереди и сзади, а также переднюю поверхность ее тела и хвоста. Для пальпации головки поджелудочной железы левый большой палец накладывают спереди, а указательный и средний пальцы левой руки — сзади, как изображено на рисунке. Этот прием позволяет установить наличие опухоли в головке поджелудочной железы, а также ее размер, форму, консистенцию, мягкость и границы. Если проток поджелудочной железы значительно расширен, его также можно почувствовать, проводя большой палец влево от опухоли, выявляя различие между плотной неравномерной массой и эластично-упругим по консистенции панкреатическим протоком. На вставке этот прием показан в полусхематическом разрезе.
Пальпация фатерова сосочка.
При пальпации фатерова сосочка может оказаться полезным прием, показанный на данном рисунке Правый большой палец хирурга прижимает противобрыжеечныи, или наружный, край двенадцатиперстной кишки к брыжеечному, или внутреннему, краю. Таким образом легко пальпируется экзофитно растущая опухоль фатерова сосочка. Небольшую мягкую опухоль или небольшую интрапапиллярную опухоль пропальпировать намного труднее. Некоторые другие приемы, необходимые для выявления этих опухолей, будут описаны в других статьях.
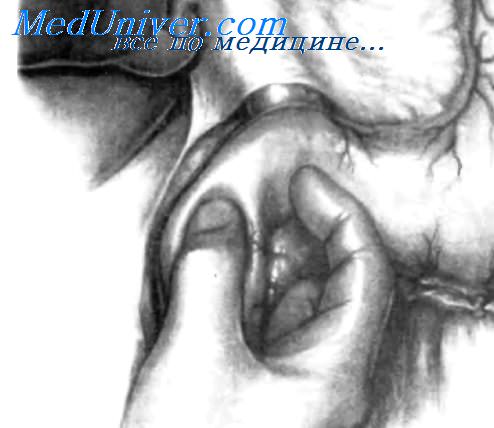
Выполняя эти предрезекционные приемы, необходимо попытаться нащупать крючковидныи отросток. При этом оказывается полезным следующий прием. Для его выполнения рассекают брюшину над внутреним краем поджелудочной железы на уровне перешейка. Затем хирург должен положить ладонь левой руки позади головки и перешейка поджелудочной железы и протолкнуть правый указательный палец под перешеек, пытаясь ощутить крючковидныи отросток, расположенный позади вехнебрыжеечных сосудов.
– Вернуться в оглавление раздела “Неотложная хирургия.”
Оглавление темы “Операции на поджелудочной железе.”:
1. Кровоточащие псевдокисты поджелудочной железы. Операции при кровоточащих псевдокистах.
2. Чрезжелудочная цистогастростомия при кисте поджелудочной железы.
3. Дренирование кисты панкреаз. Наружное дренирование псевдокисты поджелудочной железы.
4. Цистодуоденостомия. Техника операции цистодуоденостомии при кисте поджелудочной железы.
5. Операции при хроническом панкреатите. Продольная панкреатоеюностомия.
6. Панкреатоеюностомия. Техника и методика панкреатоеюностомии при хроническом панкреатите.
7. Техника наложения анастомоза между поджелудочной железой и тощей кишкой.
8. Панкреатодуоденальная резекция – ПДР. Показания к панкреатодуоденальной резекции.
9. Техника интраоперационной холангиографии. Методика интраоперационной холангиографии.
10. Мобилизация двенадцатиперстной кишки. Техника мобилизации по Кохеру (Vautrin-Kocher).
Источник
Мобилизация двенадцатиперстной кишки по Кохеру. Рассекается брюшина в переходной складке боковой поверхности двенадцатиперстной кишки. Тупо и остро двенадцатиперстная кишка сдвигается в медиальном направлении. При этом оголяется нижняя полая вена. Это наименее травматичный этап операции. Благодаря ему удается определить подвижность поджелудочной железы: свободное отделение ее от передней поверхности полой вены до крючковидного отростка, связки Трейтца. Последнее указывает на то, что можно продолжать операцию. Особое внимание обращается на характер лимфатических желез. Если они мягкие на ощупь, имеют розовый цвет, то исключается возможность метастазирования в них злокачественной опухоли (клеток). В этих случаях отмечают воспалительные изменения. Тем не менее лимфатические узлы обязательно подлежат биопсии.
При такой мобилизации правый угол поперечно-ободочной кишки смещается влево. Нами отмечено, что сочетание больших кист с небольшим псевдотуморозным образованием практически не бывает. Наоборот, при малой кисте головки поджелудочной железы – псевдотуморозное образование довольно большое, бугристое. Его подвижность при охвате кистью, возможность «приподнять» указывает на операбельность образования. Важным является отсутствие прорастания опухоли в аорту и нижнюю полую вену. В противном случае нецелесообразно продолжать радикальную операцию.
Вскрытие сальниковой сумки. Ее вскрывают через желудочно-ободочную связку и малый сальник. Определяются подвижность тела поджелудочной железы по верхнему и нижнему краю, подвижность головки, место прохождения верхнемезентериальных сосудов, состояние лимфатического аппарата. При хорошей подвижности поджелудочной железы осторожно делается попытка отделить перешеек поджелудочной железы от жировой клетчатки позади железы (рис. 99).

Рис. 99. Панкреатодуоденальная резекция. Пересечение перешейка поджелудочной железы: а – взятие на держалку; 6- пересечение перешейка или тела на границе с хвостом; 1 – двенадцатиперстная кишка; 2 – головка поджелудочной железы; 3 – перешеек; 4 – селезеночная артерия; 5 – хвост поджелудочной железы; 6 – «тоннель» под поджелудочной железой; 7 – линия пересечения поджелудочной железы; 8 – вирсунгов проток; 9 – держалки
Указательным пальцем правой кисти и большим пальцем разделяющими движениями приподнимают железу и образуют под ней туннель. В него проводят тонкую марлевую турунду или хлорвиниловую трубку. Легким подтягиванием кпереди железа приподнимается. В этом месте поджелудочная железа поэтапно рассекается поперечным разрезом таким образом, чтобы не повредить селезеночную вену и артерию и сохранить функцию селезенки. Очень важно после пересечения перешейка или тела на границе с хвостом найти вирсунгов проток и решить вопрос о том, что с ним делать (перевязать; пломбировать; произвести наружное дренирование тонкой хлорвиниловой трубкой; анастомозировать с полым органом).
Все эти методики применяются в практике и во многих случаях зависят от принятых в клиниках методик. Что касается нашего опыта, мы всегда проксимальный конец железы (хвоста) анастомозировали со всей его поверхностью или с желудком (по М.П. Постолову, 1976) или с отключенной петлей тонкой кишки поРу. Некоторые авторы применяют анастомоз «конец пересеченной железы в бок тонкой кишки». В последнее время мы стали использовать методику анастомозирования «конец в конец» тонкой кишки. Все применяемые методики анастомозирования культи проксимального отдела поджелудочной железы имеют свои преимущества и недостатки. Многие из них логически являются не обоснованными.
Иногда этот этап трудно выполнять из-за прочного выраженного спаечного процесса. Тогда выделение поджелудочной железы начинается от участка панкреатодуоденальной связки.
Заключением этого этапа операции является полное пересечение желудка на границе 1/2 или 2/3 частей. Для этого на дистальный и проксимальный концы желудка накладываются мощные зажимы. Между ними пересекается желудок. В последнее время мы пересекаем этот участок после предварительного прошивания сшивающими аппаратами (рис. 100).

Рис. 100. Панкреатодуоденальная резекция. Пересечение желудка: а – резекция 1/2 части желудка; б – пилоросохраняющая резекция
Это облегчает выполнение последующих этапов операции. Некоторые хирурги пересекают желудок в последующие этапы операции (см. ниже).
Выделение и отделение поджелудочной железы от комплекса печеночно-дуоденалъной связки. Необходимо четко представлять опасность повреждения портальной вены в этой ситуации. Поэтому процесс выделения составных частей комплекса печеночно-дуоденально-панкреатической связки приравнивается к технике ювелира с использованием всех приемов сосудистой хирургии, а именно выделению общего желчного протока и взятию его на держалки, взятию на держалки портальной вены и собственной печеночной артерии. Иногда для этого требуется взятие на держалки и верхней мезентериальной артерии, селезеночной вены и артерии (рис. 101).

Рис. 101. Принцип формирования пакреатоеюнального анастомоза по типу конец в конец с отключением петли тонкой кишки:
а – формирование первого ряда швов; б – кисетный погружной шов; в – заключительный этап операции
Закон для всех один -не пересекать ни одного образования без предварительного взятия его на держалки и дотирования. Лучше всего пересечение комплекса начинать с общего желчного протока (рис. 102). Если предполагается создание холедохоеюноанастомоза, то производится холецистэктомия. Хотя лучше этот этап выполнить позже. Создание билиодигестивного анастомоза с желчным пузырем считаем нецелесообразным из-за образования холелитиаза или холедохолитиаза, затрудняющих отток желчи. Такое анастомозирование бывает вынужденным.

Рис. 102. Панкреатодуоденальная резекция. Отделение поджелудочной железы от комплекса печеночно-дуоденальной связки:
а — общий вид передней поверхности после отведения желудка кверху; б — книзу; 1 – двенадцатиперстная кишка; 2 – просвет отсеченной культи желудка; 3 – желчный пузырь; 4 – портальная вена; 5 – верхняя желудочная артерия; 6 – культя желудка; 7 – аорта; 8 – селезеночная артерия; 9 – чревный ствол; 10 – общая печеночная артерия; 11 – гастродуоденальная артерия; 12 – панкреатодуоденальная верхняя артерия; 13 – передняя нижняя панкреатодуоденальная артерия; 14 – задняя нижняя панкреатодуоденальная артерия; 15 – общий печеночный проток; 16 – пузырная артерия; 17 – верхняя брыжеечная артерия; 18 – правая гастросальниковая артерия
Выделение блока поджелудочной железы и двенадцатиперстной кишки. При выполнении этого этапа операции, необходимым является лигирование и пересечение сверху поджелудочной железы (головки) крупного артериального ствола – a. gastroduodenalis и двух артерий, отходящих от нее – a.a. pancreatoduodenal sup. и gastroepiploica dextra. Главное в этом моменте — не пересечь общую или собственную печеночные артерии. Из-за выраженного спаечного процесса, перемещения кистой или псевдотуморозным комплексом, их можно повредить или пересечь.
Поэтому прежде чем лигировать артерии, кровоснабжающие головку поджелудочной железы, под них подводятся держалки и артерии пережимаются (лучше сосудистым зажимом), затем проверяют пульсацию на печеночных артериях дистальнее места пережатия, т.е. в области гепатодуоденальной связки (!). Нами опробирован следующий прием (И.Н. Гришин). После наложения мягких зажимов на эти сосуды в сомнительных случаях (а лучше – перед пересечением) прежде чем произвести холецистэктомию на держалки берется пузырная артерия. Она надсекается. Появление пульсирующего кровотечения из пузырной артерии достоверно указывает на хороший кровоток по печеночной артерии.
Отсутствие этого признака обязывает еще раз проверить – не пережата ли ошибочно печеночная артерия. Несоблюдение этого приема может стать причиной появления трудно поправимого осложнения – развития ишемии печени. Позади указанных артерий проходят тонкостенные венозные стволы, которые необходимо лигировать с большой осторожностью. Если эти этапы пройдены без применения кровоостанавливающих зажимов, то операция проведена на высоком техническом уровне (К.В. Лапкин и соавт., 1991).
Выделение и пересечение собственной связки крючковидного отростка. Впереди него проходит несколько мелких стволов артерий от a. mesenterica sup. Их сопровождают вены, которые отходят от портальной и верхнебрыжеечной вены. В данной ситуации должен обязательно соблюдаться принцип сосудистой хирургии: осторожное выделение каждой веточки мелкого сосуда, взятие его под визуальным контролем на держалки (периферические и проксимальные), лигирование их без всякого натяжения и пересечение их между лигатурами. Лигирование производится без всякого натяжения за сосуд (рис. 103).

Рис. 103. Панкреатодуоденальная резекция. Тщательное лигирование артериальных и венозных веточек портальной вены и верхней брыжеечной артерии по задней поверхности отведенной в сторону поджелудочной железы:
1 – двенадцатиперстная кишка; 2 – поджелудочная железа, отведенная вправо; 3 – портальная вена; 4 – лигированная ветка портальной вены; 5 – диссектор с ниткой, подведенный под венозную ветку; 6 – подведенная нить под венозную ветку; 7 – лигированная и пересеченная ветвь вены; 8 – дотированные и пересеченные ветви верхней брыжеечной артерии; 9 – верхняя брыжеечная артерия
Сосуды очень нежные и легко отрываются от основных стволов, давая кровотечение. В случае возникновения такого кровотечения, его место прижимают указательным пальцем и, медленно отодвигая его, устанавливают точную локализацию. Кровоточащая веточка берется мелкими кровоостанавливающими зажимами-бульдожками Де Беккея и лигируется. В крайнем случае – очень нежно прошивается атравматическими иглами. Иногда лигирование производится на стенке v. mesenterica или a. mesenterica sup.
Тогда для выполнения используется боковое отжатие этих сосудистых образований изогнутыми танталовыми зажимами типа Сатинского. После этого выделяется собственная связка крючковидного отростка и пересекается между двумя подведенными зажимами (иногда порционно). Лучше применять аппарат Lyga-Sure. Это позволяет приподнять головку поджелудочной железы и перейти к следующему этапу операции – выделению двенадцатиперстной кишки (рис. 104).

Рис. 104. Панкреатодуоденальная резекция. Пересечение собственной связки крючковидного отростка: 1 – собственная связка крючковидного отростка поджелудочной железы; 2 – портальная вена; 3 – верхняя брыжеечная артерия;
4 – зажимы (или аппарат Лига-Шу); 5 – линия рассечения; 6 – лигатура на связку
И.Н. Гришин, В.Н. Гриц, С.Н. Лагодич
Опубликовал Константин Моканов
Источник
Мобилизация двенадцатиперстной кишки по Кохеру. Рассекается брюшина в переходной складке боковой поверхности двенадцатиперстной кишки. Тупо и остро двенадцатиперстная кишка сдвигается в медиальном направлении. При этом оголяется нижняя полая вена. Это наименее травматичный этап операции. Благодаря ему удается определить подвижность поджелудочной железы: свободное отделение ее от передней поверхности полой вены до крючковидного отростка, связки Трейтца. Последнее указывает на то, что можно продолжать операцию. Особое внимание обращается на характер лимфатических желез. Если они мягкие на ощупь, имеют розовый цвет, то исключается возможность метастазирования в них злокачественной опухоли (клеток). В этих случаях отмечают воспалительные изменения. Тем не менее лимфатические узлы обязательно подлежат биопсии.
При такой мобилизации правый угол поперечно-ободочной кишки смещается влево. Нами отмечено, что сочетание больших кист с небольшим псевдотуморозным образованием практически не бывает. Наоборот, при малой кисте головки поджелудочной железы – псевдотуморозное образование довольно большое, бугристое. Его подвижность при охвате кистью, возможность «приподнять» указывает на операбельность образования. Важным является отсутствие прорастания опухоли в аорту и нижнюю полую вену. В противном случае нецелесообразно продолжать радикальную операцию.
Вскрытие сальниковой сумки. Ее вскрывают через желудочно-ободочную связку и малый сальник. Определяются подвижность тела поджелудочной железы по верхнему и нижнему краю, подвижность головки, место прохождения верхнемезентериальных сосудов, состояние лимфатического аппарата. При хорошей подвижности поджелудочной железы осторожно делается попытка отделить перешеек поджелудочной железы от жировой клетчатки позади железы (рис. 99).

Рис. 99. Панкреатодуоденальная резекция. Пересечение перешейка поджелудочной железы: а – взятие на держалку; 6- пересечение перешейка или тела на границе с хвостом; 1 – двенадцатиперстная кишка; 2 – головка поджелудочной железы; 3 – перешеек; 4 – селезеночная артерия; 5 – хвост поджелудочной железы; 6 – «тоннель» под поджелудочной железой; 7 – линия пересечения поджелудочной железы; 8 – вирсунгов проток; 9 – держалки
Указательным пальцем правой кисти и большим пальцем разделяющими движениями приподнимают железу и образуют под ней туннель. В него проводят тонкую марлевую турунду или хлорвиниловую трубку. Легким подтягиванием кпереди железа приподнимается. В этом месте поджелудочная железа поэтапно рассекается поперечным разрезом таким образом, чтобы не повредить селезеночную вену и артерию и сохранить функцию селезенки. Очень важно после пересечения перешейка или тела на границе с хвостом найти вирсунгов проток и решить вопрос о том, что с ним делать (перевязать; пломбировать; произвести наружное дренирование тонкой хлорвиниловой трубкой; анастомозировать с полым органом).
Все эти методики применяются в практике и во многих случаях зависят от принятых в клиниках методик. Что касается нашего опыта, мы всегда проксимальный конец железы (хвоста) анастомозировали со всей его поверхностью или с желудком (по М.П. Постолову, 1976) или с отключенной петлей тонкой кишки поРу. Некоторые авторы применяют анастомоз «конец пересеченной железы в бок тонкой кишки». В последнее время мы стали использовать методику анастомозирования «конец в конец» тонкой кишки. Все применяемые методики анастомозирования культи проксимального отдела поджелудочной железы имеют свои преимущества и недостатки. Многие из них логически являются не обоснованными.
Иногда этот этап трудно выполнять из-за прочного выраженного спаечного процесса. Тогда выделение поджелудочной железы начинается от участка панкреатодуоденальной связки.
Заключением этого этапа операции является полное пересечение желудка на границе 1/2 или 2/3 частей. Для этого на дистальный и проксимальный концы желудка накладываются мощные зажимы. Между ними пересекается желудок. В последнее время мы пересекаем этот участок после предварительного прошивания сшивающими аппаратами (рис. 100).

Рис. 100. Панкреатодуоденальная резекция. Пересечение желудка: а – резекция 1/2 части желудка; б – пилоросохраняющая резекция
Это облегчает выполнение последующих этапов операции. Некоторые хирурги пересекают желудок в последующие этапы операции (см. ниже).
Выделение и отделение поджелудочной железы от комплекса печеночно-дуоденалъной связки. Необходимо четко представлять опасность повреждения портальной вены в этой ситуации. Поэтому процесс выделения составных частей комплекса печеночно-дуоденально-панкреатической связки приравнивается к технике ювелира с использованием всех приемов сосудистой хирургии, а именно выделению общего желчного протока и взятию его на держалки, взятию на держалки портальной вены и собственной печеночной артерии. Иногда для этого требуется взятие на держалки и верхней мезентериальной артерии, селезеночной вены и артерии (рис. 101).

Рис. 101. Принцип формирования пакреатоеюнального анастомоза по типу конец в конец с отключением петли тонкой кишки:
а – формирование первого ряда швов; б – кисетный погружной шов; в – заключительный этап операции
Закон для всех один -не пересекать ни одного образования без предварительного взятия его на держалки и дотирования. Лучше всего пересечение комплекса начинать с общего желчного протока (рис. 102). Если предполагается создание холедохоеюноанастомоза, то производится холецистэктомия. Хотя лучше этот этап выполнить позже. Создание билиодигестивного анастомоза с желчным пузырем считаем нецелесообразным из-за образования холелитиаза или холедохолитиаза, затрудняющих отток желчи. Такое анастомозирование бывает вынужденным.

Рис. 102. Панкреатодуоденальная резекция. Отделение поджелудочной железы от комплекса печеночно-дуоденальной связки:
а — общий вид передней поверхности после отведения желудка кверху; б — книзу; 1 – двенадцатиперстная кишка; 2 – просвет отсеченной культи желудка; 3 – желчный пузырь; 4 – портальная вена; 5 – верхняя желудочная артерия; 6 – культя желудка; 7 – аорта; 8 – селезеночная артерия; 9 – чревный ствол; 10 – общая печеночная артерия; 11 – гастродуоденальная артерия; 12 – панкреатодуоденальная верхняя артерия; 13 – передняя нижняя панкреатодуоденальная артерия; 14 – задняя нижняя панкреатодуоденальная артерия; 15 – общий печеночный проток; 16 – пузырная артерия; 17 – верхняя брыжеечная артерия; 18 – правая гастросальниковая артерия
Выделение блока поджелудочной железы и двенадцатиперстной кишки. При выполнении этого этапа операции, необходимым является лигирование и пересечение сверху поджелудочной железы (головки) крупного артериального ствола – a. gastroduodenalis и двух артерий, отходящих от нее – a.a. pancreatoduodenal sup. и gastroepiploica dextra. Главное в этом моменте — не пересечь общую или собственную печеночные артерии. Из-за выраженного спаечного процесса, перемещения кистой или псевдотуморозным комплексом, их можно повредить или пересечь.
Поэтому прежде чем лигировать артерии, кровоснабжающие головку поджелудочной железы, под них подводятся держалки и артерии пережимаются (лучше сосудистым зажимом), затем проверяют пульсацию на печеночных артериях дистальнее места пережатия, т.е. в области гепатодуоденальной связки (!). Нами опробирован следующий прием (И.Н. Гришин). После наложения мягких зажимов на эти сосуды в сомнительных случаях (а лучше – перед пересечением) прежде чем произвести холецистэктомию на держалки берется пузырная артерия. Она надсекается. Появление пульсирующего кровотечения из пузырной артерии достоверно указывает на хороший кровоток по печеночной артерии.
Отсутствие этого признака обязывает еще раз проверить – не пережата ли ошибочно печеночная артерия. Несоблюдение этого приема может стать причиной появления трудно поправимого осложнения – развития ишемии печени. Позади указанных артерий проходят тонкостенные венозные стволы, которые необходимо лигировать с большой осторожностью. Если эти этапы пройдены без применения кровоостанавливающих зажимов, то операция проведена на высоком техническом уровне (К.В. Лапкин и соавт., 1991).
Выделение и пересечение собственной связки крючковидного отростка. Впереди него проходит несколько мелких стволов артерий от a. mesenterica sup. Их сопровождают вены, которые отходят от портальной и верхнебрыжеечной вены. В данной ситуации должен обязательно соблюдаться принцип сосудистой хирургии: осторожное выделение каждой веточки мелкого сосуда, взятие его под визуальным контролем на держалки (периферические и проксимальные), лигирование их без всякого натяжения и пересечение их между лигатурами. Лигирование производится без всякого натяжения за сосуд (рис. 103).

Рис. 103. Панкреатодуоденальная резекция. Тщательное лигирование артериальных и венозных веточек портальной вены и верхней брыжеечной артерии по задней поверхности отведенной в сторону поджелудочной железы:
1 – двенадцатиперстная кишка; 2 – поджелудочная железа, отведенная вправо; 3 – портальная вена; 4 – лигированная ветка портальной вены; 5 – диссектор с ниткой, подведенный под венозную ветку; 6 – подведенная нить под венозную ветку; 7 – лигированная и пересеченная ветвь вены; 8 – дотированные и пересеченные ветви верхней брыжеечной артерии; 9 – верхняя брыжеечная артерия
Сосуды очень нежные и легко отрываются от основных стволов, давая кровотечение. В случае возникновения такого кровотечения, его место прижимают указательным пальцем и, медленно отодвигая его, устанавливают точную локализацию. Кровоточащая веточка берется мелкими кровоостанавливающими зажимами-бульдожками Де Беккея и лигируется. В крайнем случае – очень нежно прошивается атравматическими иглами. Иногда лигирование производится на стенке v. mesenterica или a. mesenterica sup.
Тогда для выполнения используется боковое отжатие этих сосудистых образований изогнутыми танталовыми зажимами типа Сатинского. После этого выделяется собственная связка крючковидного отростка и пересекается между двумя подведенными зажимами (иногда порционно). Лучше применять аппарат Lyga-Sure. Это позволяет приподнять головку поджелудочной железы и перейти к следующему этапу операции – выделению двенадцатиперстной кишки (рис. 104).

Рис. 104. Панкреатодуоденальная резекция. Пересечение собственной связки крючковидного отростка: 1 – собственная связка крючковидного отростка поджелудочной железы; 2 – портальная вена; 3 – верхняя брыжеечная артерия;
4 – зажимы (или аппарат Лига-Шу); 5 – линия рассечения; 6 – лигатура на связку
И.Н. Гришин, В.Н. Гриц, С.Н. Лагодич
Опубликовал Константин Моканов
Источник
