Местоположение поджелудочной железы ее строение гипо и гиперфункция

Гипофункция и гиперфункция поджелудочной железы относятся к весьма серьёзным заболеваниям, которые, при отсутствии соответствующего лечения, могут привести даже к летальному исходу. Возникновение подобного заболевания связано с дисфункцией нервной системы и гипогликемией (снижение до минимального уровня глюкозы в организме). Для борьбы с данной болезнью необходимо вводить внутривенно глюкозу, которая способна нормализовать состояние пациента и блокировать симптоматику заболевания.

Гипофункция может привести к развитию сахарного диабета. В таком случае больному необходимо вводить инсулин для поддержания нормальной работы органа. Своевременное лечение гипо- и гиперфункции поджелудочной железы поможет справиться с болезнью и повысит шансы на более быстрое выздоровление.
Причины гипофункции
Эндокринная часть поджелудочной железы способна образовывать особую клеточную группу, которую принято называть островками Лангерганса. Скопление эндокринных клеток, продуцирующих гормоны, локализуются в хвосте железы. Благодаря этой группе клеток, поджелудочная железа может вырабатывать три вида гормона:
- глюкагон – повышает уровень глюкозы в крови;
- инсулин – регулирует уровень глюкозы;
- липокаин – регулирует жировой обмен в печени.
Поражение островков Лангерганса может привести к гипофункции поджелудочной железы. Природа этого поражения способна варьироваться.
Симптомы гипофункции
Стоит не забывать о том, что симптомы данного заболевания носят исключительно индивидуальный характер и могут варьироваться в зависимости от состояния пациента. Пониженная функция поджелудочной железы проявляется следующими основными симптомами:
- постоянное ощущение жажды, обезвоживание;
- чувство сухости и дискомфорта во рту;
- часто мочеиспускание (полиурия);
- быстрая и резкая потеря веса;
- чувство тошноты, рвота;
- болезненные ощущения, локализованные в животе;
- быстрая утомляемость и слабость;
- помрачение сознания.
Подобная симптоматика может привести к диабетической коме. Если вы заметили наличие вышеперечисленных симптомов и ухудшение общего состояния, то немедленно обратитесь за помощью к специалисту.
Стоит обратить внимание на то, что высокий уровень глюкозы в крови может привести к разрушению некоторых тканей и сосудов. Иногда эти процессы могут привести к гангрене, слепоте, нарушениям сердечно-сосудистой системы и инсультам. Для того чтобы предотвратить подобные проявления болезни, необходимо отслеживать самочувствие и чаще ходить на врачебные осмотры.
Лечение гипофункции
Анализ мочи, показывающий уровень глюкозы в крови, поможет отследить работу поджелудочной железы. После сдачи анализа необходимо незамедлительно начать лечение. Врач назначает ввод искусственного инсулина внутривенно для поддержания нормального уровня глюкозы в крови.
Причины гиперфункции поджелудочной железы
Выявление основной причины возникновения гиперфункции железы очень важно для последующего лечения. Гиперфункция может возникнуть из-за снижения уровня глюкозы в крови. В ответ на это явление организм начинает резко увеличивать выработку инсулина, который в итоге он не способен нейтрализовать.
Гиперфункция поджелудочной железы распределяется по гендерному аспекту, потому что это заболевании намного чаще наблюдается у женщин, нежели у мужчин. Причиной такого явления становится дифференциация эндокринной системы, а также особые отличительные характеристики организма женщины (заболевание способно прогрессировать с меньшим интервалом времени, но в больших масштабах).
Известно, что гипогликемия является следствием гиперфункции поджелудочной железы.
Для того, чтобы отследить первые симптомы болезни, необходимо особенно внимательно отнестись к:
- рациону питания;
- общему состоянию организма;
- уровню глюкозы в крови.
Как проявляет себя гиперфункции поджелудочной железы?
Симптомы гиперфункции
Симптомы данного заболевания не носят ярко выраженный характер. Именно из-за этого пациентам сложно заметить какие-либо изменения в повседневном ритме жизни, и уж тем более обратиться к врачу. Первоначальные признаки повышения уровня глюкозы больше походят на обычную усталость и нервные переживания. При гиперфункции поджелудочной железы развиваются:
- общая усталость и слабость организма;
- ничем не обоснованная быстрая утомляемость;
- сонливость, упадок сил;
- состояние апатии;
- судороги ног и рук;
- обмороки.
Чем раньше вы правильно отреагируете на симптомы гиперфункции поджелудочной железы, тем быстрее, действеннее и эффективнее пройдёт лечение. Отсутствие своевременного лечения гиперфункции поджелудочной железы приводит к непоправимым последствиям, вплоть до остановки жизнедеятельности организма.
Симптоматика данного заболевания со временем становится более выраженной, пациент начинает испытывать огромный дискомфорт, вследствие чего нарушается привычный для него режим жизни.
Совет: цените и берегите своё здоровье, обязательно посещайте специалистов для плановых осмотров, включающих перечень дополнительных анализов. Это поможет значительно повысить вероятность скорейшего выздоровления.
Заболевания при гиперфункции поджелудочной железы могут быть очень серьезными.
Диагностирование заболевания
Диагностика заболевания заключена в нескольких этапах, что позволяет врачу на каждом из них получить обширные сведения о состоянии конкретного органа и организма в целом. Диагностирование болезни заключается в:
- определении уровня глюкозы;
- определении уровня инсулина;
- определении уровня проинсулина;
- функциональной пробе, которая берется после суточного голодания;
- проведении компьютерной томографии конкретных участков организма пациента.
Как вылечить гиперфункцию поджелудочной железы?

Лечение
Острые приступы болезни, как правило, нейтрализуются, благодаря введению глюкозы внутривенно. Пациент имеет право отказаться от данного способа и начать принимать во время резкого ухудшения состояния любые источники глюкозы. Гиперфункция поджелудочной железы может сопровождаться появлением опухолей в данном органе. В такой ситуации лечение болезни заключается в оперативном вмешательстве и удалении новообразования.
Иногда, благодаря индивидуальным особенностям пациента, подобное оперативное вмешательство строго противопоказано. Тогда пациенту необходимо соблюдать особую диету, принимать специальные лекарственные препараты и четко следовать врачебным предписаниям.
Но не забывайте о том, что подобный консервативный метод лечения считается менее результативным, в отличие от своевременного удаления опухоли.
В заключение
Всё еще считаете, что вылечить данное заболевание очень сложно? Если вашу голову посещают подобные мысли, то победа в борьбе с болезнями поджелудочной железы явно пока что не на вашей стороне. Или вы уже подумываете об оперативном вмешательстве? Это неудивительно, ведь поджелудочная железа является очень важным органом, правильное функционирование которого считается залогом хорошего самочувствия и здоровья в целом. Берегите себя и будьте здоровы!
Внимание, данная статья носит только информативный характер. Не стоит заниматься самолечением, потому подобный подход очень опасен, в особенности, если речь идёт о заболеваниях поджелудочной железы.
Источник
Гиперфункция и гипофункция поджелудочной железы — это серьёзнейшие заболевания данного органа пищеварительной системы, которые при отсутствии своевременного лечения могут закончиться даже смертью пациента. По этой причине важно внимательно следить за своим организмом, обращая внимания на все его проявлении.
Стоит отметить, что гипофункция встречается гораздо чаще, но сегодня будет рассмотрена именно гиперфункция поджелудочной железы, появление которой напрямую связано с нарушениями функций нервной системы. А также этот недуг приводит к гипогликемии, то есть к состоянию, характеризующемуся опасным снижением уровня глюкозы.
Причины развития
Гиперфункция поджелудочной железы появляется из-за различных патологических процессов, которые могут появляться не только в ней. Вот основные виды нарушений, из-за которых данный синдром может появиться:
- Ошибки в процессе лечения сахарного диабета, связанные с введением чрезмерного количества инсулина в кровь. Особенно в тех ситуациях, когда это происходит натощак.
- Появление Инсуломы, то есть опухоли, развивающейся прямо из островков Лангерганса. Чаще всего их появление провоцирует не один гормон. Такая опухоль в большинстве ситуаций имеет доброкачественный характер, но это не значит, что можно не заниматься её лечением, просто метастазирования не происходит. К опасным последствиям может привести именно большое количество инсулина.
- Некоторые опухоли, развивающиеся в головном мозге.
Симптоматика
Важно знать и основные симптомы, которые наблюдаются при гиперфункции поджелудочной железы. Стоит отметить, что они всегда имеют индивидуальный характер, но болезнь всегда развивается и с некоторыми базовыми симптомами, вот их список:
- возможна потеря ориентации, которая чаще всего наблюдается в утреннее время;
- достаточно длительные припадки, которые можно спутать с эпилепсией;
- различные нарушения нейровегетативного характера, например, скачки артериального давления, увеличенная потливость или аритмия;
- психомоторное возбуждение, которое часто напоминает состояние алкогольного опьянения, так как наблюдаются такие симптомы, как бессвязная речь или даже наличие бессмысленных движений;
- нарушение сознаний, в наиболее тяжёлых ситуациях (чаще всего при отсутствии лечения) возникает кома.
Подобные симптомы, связанные с таким органом пищеварения, как поджелудочная железа, могут развиться только при серьёзнейших болезнях. Они могут свидетельствовать и о том, что повышенное проявление функций постепенно приводит к состоянию комы.
Данная ситуация опасна так же, как и при нехватке инсулина, пониженная концентрация которого оканчивается диабетической комой. В любом случае пациента необходимо доставить в медицинский центр при наличии этих симптомов.
Методы диагностики
Поджелудочная железа должна быть полностью обследована до начала лечения. Сначала врач выслушает жалобы пациента, а потом проведёт следующие диагностические процедуры:
- Взятие крови на глюкозу (исследование должно проводиться натощак). О гиперфункции свидетельствуют результаты ниже 3 ммоль/л.
- Радиоиммунологический анализ для определения количества инсулина. При гиперфункции данный показатель превышает 72 пмоль/л.
- Радиоиммунологический анализ для определения проинсулина, а также С-пептида.
- Осуществление функциональной пробы, которую должно сопровождать голодание в лечебных целях.
- Инструментальная диагностика. Сюда можно отнести ангиографию, а также компьютерную томографию и катетеризацию с целью выявления иммунореактивного инсулина.
Лечение
Отсутствие своевременного лечения, как уже было сказано ранее, может привести к коме или даже смерти, поэтому важно максимально быстро попасть к врачу при появлении первых симптомов. Острый период гиперфункции всегда лечится посредством внутривенного введения глюкозы, то есть специалисты просто пытаются повысить её уровень.
Также пациенту могут разрешить употребление чего-либо, содержащего много глюкозы, например, газированного напитка. Что же касается проблем, вызванных Инсулиномой, то данная опухоль просто должна быть удалена.
При невозможности проведения такой операции человеку приходится употреблять лекарства, способствующие снижению синтеза инсулина в организме. Важно также и соблюдать специальную диету, а подробнее узнать об этом можно только у специалиста, так как подробности лечения имеют индивидуальный характер.
Источник
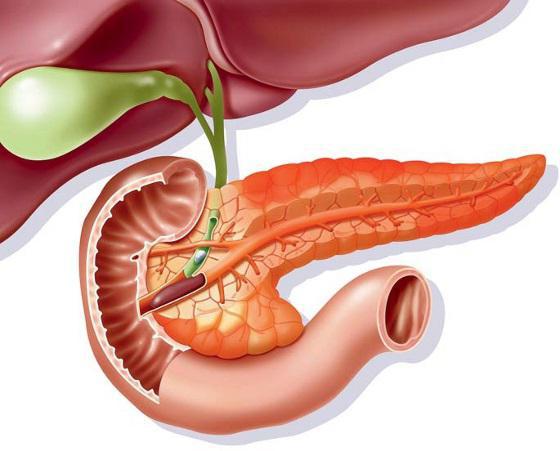
Местоположение, размер и структура поджелудочной железы.
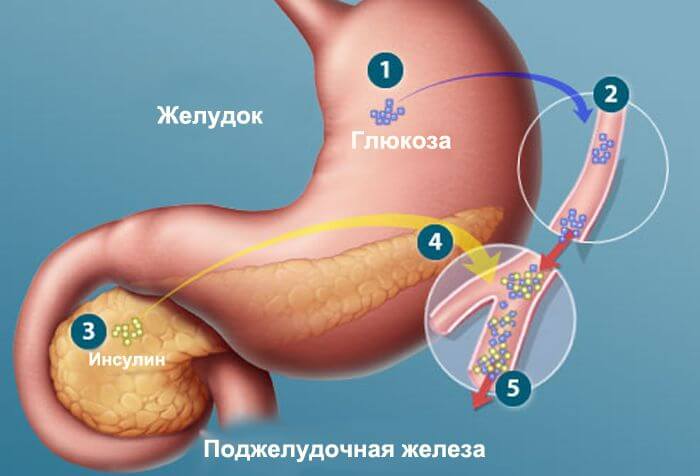
Поджелудочная железа является органом и внешней и внутренней секреции. Эндокринная часть железы представлена отдельными клеточными группами, образующими небольшие островки в массе всей остальной ее ткани.
Эти группы клеток называют островками Лангерганса. Число островков наибольшее в хвостовой части железы. Размер одного островка составляет 0,1-0,3 мм, число их от 200 тыс до 1,8 млн. Некоторые островки отделены от окружающих их тканей тонкой соединительнотканной оболочкой. В островках Лангерганса различают четыре группы клеток: альфа, бета, игрек и гамма. Они неодинаково окрашиваются и выполняют разные функции. Больше всего встречается бета-клеток (70%), примерно 20% от числа всех клеток приходится на альфа-клетки и примерно по 5% составляют игрек и гамма-клетки.
Гормоны поджелудочной железы.
В островках Лангерганса образуются три гормона: инсулин, глюкагон и липокаин.
Значение инсулина было выявлено еще в 1889 году, когда исследователи Меринг и Минковский, удалив у собаки поджелудочную железу, обнаружили в ее моче сахар. Отсюда ими был сделан вывод, что поджелудочная железа регулирует количество сахара в организме. Русский ученый Л.В.Соболев в 1902 году показал, что поджелудочная железа наряду с экзокринной выполняет и эндокринную функцию. Он перевязал выводной проток поджелудочной железы, после чего отмечал гибель клеток, в которых образуется секрет, выделяющийся в двенадцатиперстную кишку, в то время как островковая ткань не подвергалась изменению и нарушения обмена углеводов не отмечалось. В 1921 году ученые Бантиг и Бест выделили из островков гормон, названный ими инсулином (insula – островок).
В настоящее время полностью изучена структура инсулина и он искусственно синтезирован. Молекула инсулина состоит из двух цепей: А и В. Цепь А включает 21 аминокислотный остаток, а цепь В – 13-30. Установлено, что инсулин образуется в бета-клетках. Для его связывания с белком гранул и последующего освобождения необходим цинк. Инсулин стимулирует синтез гликогена в печени, мышцах, тормозит его превращение в сахар и способствует окислению сахара в мышцах. Поэтому после выключения функции островков Лангерганса (есть лекарственные препараты, которые избирательно их повреждают), в крови резко увеличивается содержание сахара, что называется гипергликемией, и он начинает появляться в моче. Наличие сахара в моче называют глюкозурией. При введении инсулина резко уменьшается количество сахара в крови с 80-120 до 30-45 мг%. Уменьшение количества сахара в крови называют гипогликемией.
Глюкагон образуется в альфа-клетках, состоит из 29 аминокислотных остатков и действует противоположно инсулину. Он вызывает гипергликемию и уменьшает содержание гликогена в печени.
Липокаин способствует выходу жиров из печени, окислению их в ней и тормозит превращение углеводов в жиры. Секреция гормонов островками Лангерганса регулируется содержанием сахара в крови. Альфа- и бета-клетки воспринимают изменения концентрации сахара в крови, и по принципу отрицательной обратной связи меняется активность этих клеток. Гипергликемия активирует бета-клетки и тормозит альфа-клетки, а гипогликемия активирует альфа-клетки и тормозит бета-клетки.
Механизм действия гормонов поджелудочной железы.
Считают, что имеется несколько путей воздействия гормонов поджелудочной железы на углеводный обмен. Инсулин способствует проникновению глюкозы через мембрану клетки и ее внутриклеточному накоплению. Кроме того, инсулин индуцирует синтез ферментов, способствующих синтезу гликогена и окислению глюкозы. Глюкагон увеличивает содержание фермента, вызывающего расщепление гликогена.
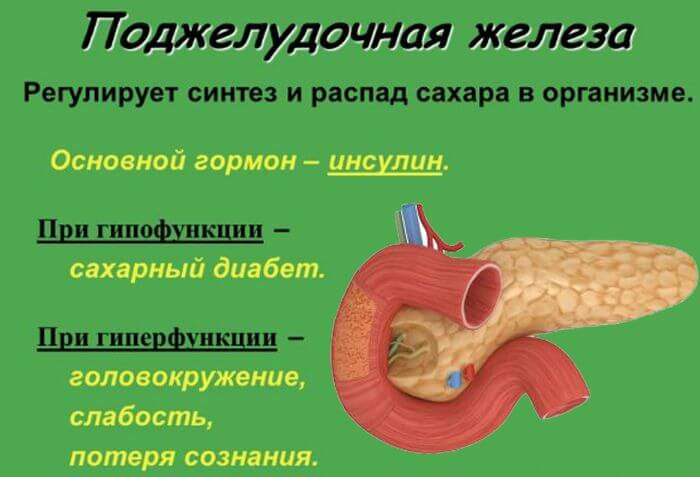
Гипер- и гипофункция поджелудочной железы.
Гиперфункция поджелудочной железы – очень редкое заболевание. Оно проявляется в гипогликемии и в связанном с этим нарушении деятельности центральной нервной системы, которая чрезвычайно чувствительна к недостатку глюкозы. Возникают слабость, судороги, потеря сознания. Введение глюкозы снимает все эти явления.
При гипофункции поджелудочной железы возникает сахарный диабет. Она характеризуется целым рядом симптомов, возникновение которых связано с увеличением содержания сахара в крови. Количество его может повышаться до 200-500 мг%. При этом в кровь переходит жидкость из тканей, что приводит к их обезвоживанию. Больной постоянно испытывает жажду. Он выпивает около 10 л воды, большая часть которой поступает в кровь и выделяется почками. За сутки у таких больных выделяется от 3 до 12, а в редких случаях до 25 л. Ослабление процессов окисления глюкозы приводит к нарушению обмена жиров. Образуются продукты неполного окисления жиров – кетоновые тела, что приводит к сдвигу реакции крови в кислую сторону – к ацидозу.
Инсулин – эффективное средство лечения диабет. Он дает возможность в течение десятилетий сохранять трудоспособность больных.
Источник
ЖЕЛЕЗЫ ВНУТРЕННЕЙ СЕКРЕЦИИ
Регуляция физиологических функций организма осуществляется при помощи двух систем – нервной и гуморальной. В организме они действуют согласованно. Нервная регуляция осуществляется быстро, в доли секунды, гуморальная – медленно. Этот вид регуляции ограничен скоростью движения крови по сосудам (0,005- 0,5 м/с). Нервная и гуморальная регуляции тесно связаны между собой и осуществляют единую нейрогуморальную регуляцию. Центральная нервная система, в том числе ее высший отдел – кора мозга, регулирует функции желез внутренней секреции. Это осуществляется путем передачи нервных импульсов непосредственно органам и тканям. Гуморальная регуляция предусматривает регулирующее влияние переносимых кровью, лимфой, тканевой жидкостью биологически активных веществ.
Железы, не имеющие выводных протоков и выделяющие свой секрет (гормоны) непосредственно в тканевую жидкость и в кровь, называются эндокринными (рис. 193).
Процесс выработки и выделения активных веществ эндокринными железами называют внутренней секрецией, а вещества – гормонами.
Гормоны – химические соединения, обладающие высокой биологической активностью, в малых дозах дают значительный физиологический эффект. По химическому составу различают: 1) стероидные гормоны; 2) белки и пептиды; 3) производные аминокислот.
Гормонам свойственны:
1) дистантное действие. Органы и системы, на которые действуют гормоны, расположены далеко от места их образования в эндокринных железах;
2) строгая специфичность действия. Реакция органов и тканей на гормоны строго специфична. Специфичность действия гормонов обеспечивается присутствием в клетках молекул-рецепторов. Рецепторы соответствующего гормона имеют только клетки орга-
Рис. 193. Расположение эндокринных желез (схема) 1 – шишковидное тело; 2 – гипофиз; 3 – щитовидная и околощитовидная железы; 4 – вилочковая железа (тимус); 5 – надпочечник; 6 – островковая часть поджелудочной железы; 7 – внутрисекреторная часть яичек (у мужчин); 8 – внутрисекреторная часть яичника (у женщин).
на-мишени, способные благодаря этому считывать химически закодированную информацию;
3) высокая биологическая активность. Гормоны образуются эндокринными железами в очень малых количествах.
Гормоны участвуют в регуляции и интеграции всех функций организма. Они способствуют приспособлению организма к изме- няющимся условиям внешней и внутренней среды и восстанавливают измененное равновесие внутренней среды.
Железы внутренней секреции имеют различное местоположение, но они тесно связаны между собой. Нарушение функции одной приводит к изменению деятельности других. Для жизнедеятельности организма требуется определенный уровень гормонов. Недостаток того или иного гормона свидетельствует о снижении активности (гипофункции) данной железы, избыток – о повышении активности (гиперфункции).
При гипо- и гиперфункции желез возникают различные эндокринные заболевания.
Эндокринные железы обильно снабжаются кровеносными и лимфатическими сосудами. К ним подходят волокна вегетативной нервной системы.
Эндокринные железы подразделяют на зависимые и независимые от передней доли гипофиза.
К железам, зависимым от гипофиза, относят щитовидную железу, корковое вещество надпочечников, половые железы. Взаимоотношения между передней долей гипофиза и этими железами стро- ятся по типу прямых и обратных связей.
Тропные гормоны передней доли гипофиза активируют деятельность желез. Гормоны желез, воздействуя на переднюю долю гипофиза, угнетают образование и выделение соответствующего гормона.
К независимым от передней доли гипофиза относят паращитовидные железы, эпифиз, панкреатические островки (островки Лангерганса поджелудочной железы), мозговое вещество надпочечников, параганглии.
Высшим центром регуляции эндокринных функций является гипоталамус (отдел промежуточного мозга). Он объединяет не-
рвные и эндокринные механизмы регуляции в общую нейроэндокринную систему. Гипоталамус образует с гипофизом единый функциональный комплекс. В гипоталамусе имеются нейроны обычного типа и нейросекреторные клетки. Обе разновидности клеток вырабатывают белковые секреты и медиаторы. В нейросекреторных клетках синтез белков преобладает, нейросекрет выделяется в кровь. Таким образом нервный импульс преобразуется в нейрогуморальный.
Гипофиз
Гипофиз (придаток мозга) – небольшая железа массой 0,5-0,7 г. Расположен в гипофизарной ямке турецкого седла клиновидной кости. Через отверстие в диафрагме седла гипофиз соединен с воронкой гипоталамуса промежуточного мозга. Гипофиз состоит из трех долей: передней (аденогипофиз), промежуточной и задней (нейрогипофиз).
В передней доле гипофиза вырабатывается ряд гормонов: соматотропный, тиреотропный, гонадотропный, адренокортикотропный и другие.
Соматотропный гормон контролирует рост костей, мышц, органов, регулирует обменные процессы в организме.
При гиперфункции в детском возрасте возникает гигантизм (рис. 194), у взрослого человека – акромегалия ( увеличение отдельных частей тела: рук, ног, носа и др.) (рис.195). При гипофункции в детском возрасте человек остается карликом. Гипофизарные карлики имеют нормальное развитие психики и правильные пропорции тела (рис. 194). Гипофункция у взрослых вызывает изменения в обмене веществ, что приводит либо к общему ожирению, либо к резкому исхуданию.
Тиреотропный гормон контролирует функцию щитовидной железы, влияет на ее развитие и продукцию гормонов.
Адренокортикотропный гормон регулирует функции коркового вещества надпочечников.
Рис. 194. Гигантизм. Мальчики одного возраста (14 лет). Слева – гипофизарный карлик – рост 100 см; справа – гипофизарный гигант – рост 187 см; в центре – нормальный мальчик – рост 148 см.
Рис. 195. Больной акромегалией. Разрастание нижней челюсти, носа, кистей и стоп.
К гонадотропным гормонам относят фолликуло-стимулирующий (способствует росту половых клеток), лютеинезирующий (усиливает образование половых гормонов и рост желтого тела), лютеотропный (способствует образованию желтого тела и синтезу прогестерона), пролактин (усиливает выработку молока молочными железами).
Промежуточная часть передней доли гипофиза выделяет гормоны меланоцитотропин, регулирующий синтез пигмента меланина, и липотропин, активирующий обмен жиров.
Задняя доля гипофиза (нейрогипофиз) образована нервной тканью, не синтезирует гормоны. В заднюю долю гипофиза транспортируются биологически активные вещества окситоцин и вазопрессин. Они вырабатываются ядрами гипоталамуса, накапливаются в гипофизе и выделяются в кровь. Вазопрессин оказывает сосудосуживающее и антидиуретическое действие.
Окситоцин действует на гладкую мускулатуру матки, усиливая ее сокращения в конце беременности, и стимулирует выделение молока.
Щитовидная железа
Щитовидная железа расположена на шее впереди гортани. В ней различают две доли и перешеек. Масса железы взрослого человека составляет 20-30 г. Железа покрыта снаружи соединительной капсулой, которая разделяет орган на дольки.
Дольки состоят из пузырьков (фолликулов), являющихся структурными и функциональными единицами. Щитовидная железа образует богатые йодом гормоны тироксин и трийодтиронин. Их основная функция – стимуляция окислительных процессов в клетке. Гормоны влияют на водный, белковый, углеводный, жировой, минеральный обмен, рост, развитие и дифференцировку тканей. Они оказывают действие на функции центральной нервной системы и на высшую нервную деятельность.
Гормон тиреокальцитонин участвует в обмене кальция и фосфора, уменьшая содержание кальция в крови и реабсорбцию кальция из костей.
Рис. 196. Базедова болезнь, характерен экзофтальм. Больная до операции (слева) и после операции (справа).
При гиперфункции щитовидной железы возникает базедова болезнь (увеличение щитовидной железы, повышение возбудимости нервной системы, основного обмена, пучеглазие (экзофтальм), снижение массы тела) (рис. 196).
При гипофункции железы в детском возрасте возникает кретинизм (задержка роста, психического и полового развития). При гипофункции у взрослого человека развивается микседема ( снижение основного обмена, ожирение, апатия, снижение температуры тела, слизистый отек тканей).
При недостатке йода в воде люди страдают эндемическим зобом (в щитовидной железе разрастается секретирующая ткань).
Паращитовидные железы
Паращитовидные железы (верхние и нижние) располагаются на задней поверхности долей щитовидной железы. Количество их может варьировать от 2 до 8. Общая масса паращитовидной железы у взрослого человека равна от 0,2-0,35г. Эпителиальные клетки этих желез вырабатывают паратгормон, участвующий в метаболизме кальция и фосфора в организме.
Он способствует выделению из костей в кровь ионов кальция и фосфора. Паратгормон усиливает реабсорбцию кальция почками, обеспечивая уменьшение выделения кальция с мочой и увеличение его содержания в крови.
Надпочечники
Надпочечники – парные органы, расположенные забрюшинно непос- редственно над верхними полюсами почек. Масса одного надпочечника у взрослого человека около 12-13 г. Они состоят из двух слоев: наружного (коркового) и внутреннего (мозгового).
В корковом веществе вырабатываются три группы гормонов: глюкокортикоиды, минералокортикоиды и половые гормоны.
Глюкокортикоиды (гидрокортизон, кортикостерон и др.) влияют на обмен углеводов, белков, жиров, стимулируют синтез гликогена из глюкозы, оказывают противовоспалительное действие. Глюкокортикоиды обеспечивают приспособление организма к чрезвычайным условиям.
Минералокортикоиды (альдостерон и др.) регулируют обмен натрия и калия, действуя на почки. Альдостерон усиливает обратное всасывание натрия в почечных канальцах, усиливает выделение калия, участвует в регуляции водно-солевого обмена, тонуса кровеносных сосудов, способствует повышению артериального давления.
Половые гормоны(андрогены, эстрогены, прогестерон) обеспечивают развитие вторичных половых признаков.
При гиперфункции надпочечников увеличивается синтез гормонов, особенно половых. При этом меняются вторичные половые признаки (у женщин появляются борода, усы и др.).
При гипофункции развивается бронзовая болезнь. Кожа приобретает бронзовый цвет, наблюдаются потеря аппетита, повышенная утомляемость, тошнота, рвота.
Мозговой слой надпочечников выделяет адреналин и норадрена- лин, участвующие в углеводном обмене и влияющие на сердечнососудистую систему.
Адреналин повышает систолическое артериальное давление и ми- нутный объем сердца, увеличивает частоту сердечных сокращений, расширяет коронарные сосуды.
Норадреналин снижает частоту сердечных сокращений и минутный объем сердца.
Эндокринная часть поджелудочной железы
Эндокринная часть поджелудочной железы представлена островками Лангерганса. Наибольшее их количество находится в хвосте поджелудочной железы. β-клетки островков вырабатывают гормон инсулин, а α-клетки – глюкагон. Эти гормоны оказывают противоположное действие. Инсулин способствует превращению глюкозы в гликоген, снижает уровень сахара в крови, усиливает обмен углеводов в мышцах и др. Глюкагон участвует в превращении в печени гликогена в глюкозу, в результате чего повышается уровень сахара в крови.
D-клетки выделяют гормон соматостатин. Соматостатин уг- нетает выработку гипофизом соматотропного гормона, а также выделение инсулина и глюкагона α- и β-клетками.
При недостаточном выделении железой гормонов развивается сахарный диабет. При этом заболевании ткани не усваивают глюкозу, ее содержание в крови и выделение с мочой увеличивается.
Эндокринная часть половых желез
Половые железы (семенник и яичник) вырабатывают половые гормоны. В семенниках вырабатываются мужские половые гормоны – андрогены: (тестостерон) и андростерон. Андрогены влияют на эмбриональную дифференцировку и развитие половых органов, половое созревание, сперматогенез, развитие вторичных половых признаков, половое поведение. Эти гормоны стимулируют синтез белка и ускоряют тканевый рост.
В яичнике синтезируются женские половые гормоны – эстрогены (фолликулин) и прогестерон, который вырабатывается клетками желтого тела. Кроме того, в яичниках образуется небольшое количество андрогенов. Эстрогены влияют на развитие наружных половых органов, вторичных половых признаков, рост и развитие опорно-двигательного аппарата, обеспечивая развитие тела по женскому типу. Прогестерон готовит слизистую оболочку матки к имплантации зародыша, влияет на развитие плаценты, молочных желез, задерживает развитие новых фолликулов и др.
Эпифиз
Шишковидное тело, или эпифиз мозга, часть промежуточного мозга (эпиталамуса) также выполняет эндокринные функции. Эпифиз располагается в борозде между верхними холмиками четверохолмия среднего мозга. Его масса около 0,2 г.
Эпифиз выделяет гормон мелатонин, тормозящий действие гонадотропных гормонов. Секреция эпифиза изменяется в зависимости от освещенности: свет угнетает синтез мелатонина. Воздействие света реализуется при участии гипоталамуса.
Эпифиз регулирует функцию половых желез, половое созревание. После удаления эпифиза наступает преждевременное половое созревание.
Вопросы для самоконтроля
1. Какие системы регулируют физиологические функции организма?
2. Как осуществляется гуморальная регуляция?
3. Какие железы называются эндокринными?
4. Что такое гормоны?
5. Что характерно для гормонов?
6. В каких процессах участвуют гормоны?
7. Что возникает при гипер- и гипофункции эндокринных желез?
8. Какие железы зависят от гипофиза?
9. Какие железы не зависят от гипофиза?
10. Что является высшим центром регуляции эндокринных функций?
11. Какое строение имеет гипофиз?
12. Какие гормоны вырабатывает передняя доля гипофиза?
13. Какие заболевания возникают при гипер- и гипофункции соматотропного гормона передней доли гипофиза?
14. Какие гормоны вырабатывает промежуточная доля гипофиза?
15. Где вырабатываются гормоны нейрогипофиза?
16. Где расположена щитовидная железа?
17. Какие гормоны вырабатывает щитовидная железа?
18. На что влияют гормоны щитовидной железы?
19. Какие заболевания возникают при гипер- и гипофункции щитовидной железы?
20. Где располагаются паращитовидные железы?
21. Какой гормон выделяют паращитовидные железы?
22. Где расположены надпочечники?
23. Какие гормоны вырабатываются в корковом слое надпочечников?
24. На что влияют глюкокортикоиды?
25. Что регулируют минералокортикоиды?
26. На что влияют половые гормоны надпочечников?
27. Что возникает при гипер- и гипофункции коры надпочечников?
28. Какие гормоны вырабатываются мозговым слоем надпочечников?
29. Чем представлена эндокринная часть поджелудочной железы?
30. Какие клетки вырабатывают инсулин?
31. Какие клетки вырабатывают глюкагон?
32. В каких процессах участвует инсулин и глюкагон?
33. Какие клетки выделяют соматостатин?
34. Какое заболевание развивается при недостаточном выделении инсулина?
35. Какие гормоны вырабатываются в семенниках?
36. Какие гормоны вырабатываются в яичниках?
37. На какие процессы влияют женские гормоны?
38. На какие процессы влияют мужские гормоны?
39. Где расположен эпифиз?
40. Какие гормоны выделяет эпифиз?
41. В регуляции каких функций он участвует?
Ключевые слова темы «Железы внутренней секреции»
D-клетки островков
аденогипофиз
адреналин
адренокортикотропный гормон
α-клетки островков
акромегалия
альдостерон
аминокислоты
андрогены
андростерон
базедова болезнь
биологическая активность
бронзовая болезнь
вазопрессин
β-клетки островков
гигантизм
гидрокортизон
гиперфункция
гипоталамус
гипофиз
гипофункция
гликоген
глюкагон
глюкоза
глюкокортикоиды гонадотропный гормон гормоны
железы внутренней секреции
желтое тело
инсулин
кальций
карлик
кортикостерон корковое вещество кретинизм липотропин
лютеинизирующий гормон
меланин
меланоцитропин
мелататин
метаболизм
микседема
минералокортикоиды
мозговое вещество
надпочечники
нейрогипофиз
нейрогуморальная регуляция
нейрон
нейросекрет
нейроэндокринная система нервные импульсы норадреналин окситацин основной обмен островки Лангерганса паратгормон паращитовидные железы пептиды
под?
