Лидаза и поджелудочная железа
Мы живем в век скоростей, нервных стрессов, депрессий, а следовательно, калорийных перекусов набегу, безудержного глотания антидепрессантов, таблеток, недосыпа, плохого настроения.
И как следствие — сбой в работе организма. Под таким натиском вряд ли могут долго выстоять внутренние системы даже здорового человека. Одними из первых удары принимают на себя органы пищеварения.
Липоматоз поджелудочной железы – одно из проявлений негативных факторов внешнего воздействия. Что это такое? Как уберечься от такого диагноза, либо как жить с ним, если он подтвердился? Постараемся дать ответы на поставленные вопросы.
Диагноз
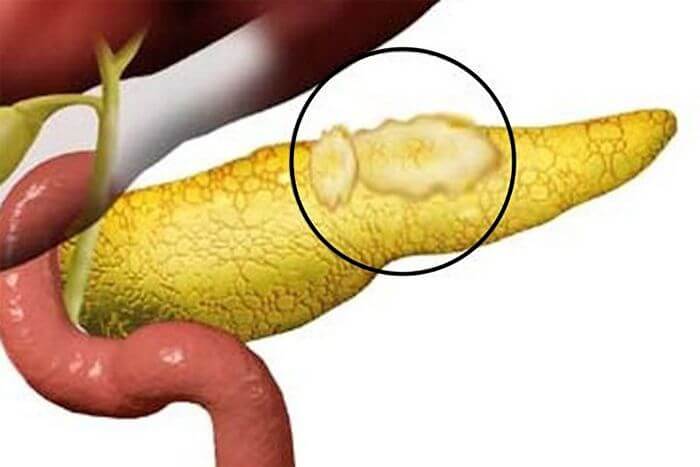
Термин «липоматоз» означает неравномерное распространение либо избыточное накопление жира в разных тканях человека.
А что такое липоматоз поджелудочной железы? Серьезное заболевание, не подлежит полному излечению, но, в принципе, при своевременном диагностировании, прохождении комплекса лечения и соблюдении пожизненно диеты, позволяет жить человеку полноценно и долго.
Это заболевание ведет к отмиранию здоровых клеток органа и замещению их клетками жировой ткани. Стеатоз (жировая дистрофия поджелудочной железы) – второе название болезни – приводит к таким последствиям, при которых поджелудочная не в силах справляться с возложенными на нее функциями, т. к. новообразованные жировые клетки мешают ей в этом. Врачи диагностируют и разделяют недуг на три степени.
Первая (поражение жировыми клетками до 1/3 части органа), как правило, не беспокоит больного. Обнаруживается случайно при прохождении УЗИ поджелудочной железы. Вторая степень (поражение до 2/3 паренхимы железы). Как правило, выдает себя в виде таких симптомов, как: тяжесть в животе после приема пищи, боли в левой стороне подреберной области, слабости, диарее и пр.
В запущенной форме (своевременно не диагностированной, более 2/3 площади замены клеток) происходит сдавливание паренхимы, выводных протоков, невозможность полноценного вывода секрета из органа. Налицо проявление таких признаков заболевания, как: сухость во рту, усиленные боли в животе, тошнота, рвота, диарея, метеоризм, отсутствие аппетита.

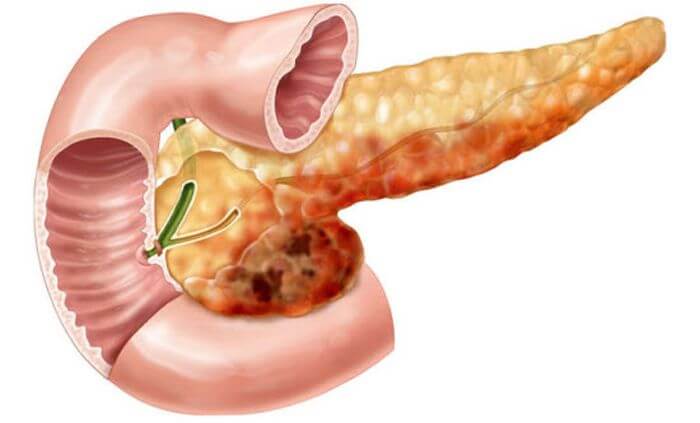
Липома наружной поверхности поджелудочной
Одновременно медики — это же заболевание делят еще другим образом, в зависимости от количества очагов поражения и места их расположения в органе. По данной классификации выделяют липоматоз слитный и диффузный.
Первый обычно проявляется скоплением жировых клеток в одной части поджелудочной. Может быть, опасен, если очаг образуется в области нахождения протоков, кровеносных сосудов или сдавливает другие близко находящиеся органы.
Диффузные изменения поджелудочной железы по типу липоматоза проявляются в виде набольших по размеру жировых скоплений, разбросанных по поверхности поджелудочной. Обычно очаги жиров не оказывают давления на органы и ткани железы и редко диагностируются, разве что, случайно.
Причины возникновения
Возникает липоматоз поджелудочной железы по ряду причин. Перечислим основные из них, наиболее характерные:
- последствия воспалительных процессов;
- как следствие перенесенной травмы органа;
- при сахарном диабете;
- влияние ожирения;
- сбой в обмене веществ;
- генетическая предрасположенность;
- при перенесенной сильной интоксикации (алкоголем либо лекарственными препаратами).
Диагностика и лечение
Липома поджелудочной железы может не беспокоить человека долгие годы, живя с ней в ладу и, не подозревая, что она у него есть. Но как только обнаруживаются первые признаки заболевания, боли, неприятные ощущения, тревожащие на протяжении нескольких дней, стоит незамедлительно обратиться к врачу.
Он диагностирует то или иное состояние, узнает симптомы и лечение необходимое подберет на основе данных УЗИ — исследования (повышенная эхогенность зон поджелудочной указывает очаги поражения, их площадь).
Лечение поджелудочной железы происходит консервативными или оперативными методами. При консервативном методе пациенту назначается лекарственная терапия, рекомендуются изменить рацион, график питания, сбросить лишний вес.
Это тот случай, когда концентрация жировых очагов невелика, отложения рассеяны по поджелудочной и не происходит сдавливания протоков.
Во втором случае удаляются липоматозные узлы, препятствующие нормальному отходу секрета и давящие на протоки, органы. Этот метод иногда приходится применять даже экстренно. Лечить поджелудочную железу можно также и народными средствами вдобавок к рекомендациям традиционной медицины. При всех видах лечения незаменимой есть только диета для поджелудочной.
Жизнь с липоматозом
Как было упомянуто ранее, липоматоз неизлечим окончательно. С ним нужно научиться жить, периодически проходя обследования, сдавая анализы, применяя препараты поддерживающей терапии, которые назначит доктор. Все это для того, чтобы не допустить дальнейшего разрастания жировых клеток, усугубления проблемы.
Диета при липоматозе поджелудочной железы играет не последнюю роль. Она основа для поддержания лекарственного эффекта. В чем она заключается? Это отказ от 2-3 разового питания и переход на дробное питание в пределах 5–6 раз на день, небольшими порциями. Уход от жирной, копченной, жареной, пряной, острой пищи, переход на паровую, вареную еду. Врачи часто назначают диету стол № 5.
Придерживаясь блюд, продуктов из этого стола, человек надолго сохранит положительный результат после лекарственного либо операбельного лечения, обновит организм, наведет в нем порядку, позже привыкнет, втянется и навсегда забудет о своей болезни.
Вывод
Не дайте сломить себя липомотозу! Пусть он не относится к чрезвычайно опасным, но может много неприятностей доставить вам, если запустите болезнь, будете заниматься самолечением. Лечение поджелудочной железы процесс всей жизни, когда уже поставлен диагноз. Но это не приговор! И надо об этом помнить.
Источник
Данный медикамент выпускается в следующих вариантах:
Суппозитории. Могут быть использованы как для вагинального, так и для ректального введения. Изготавливаются они из конъюгата гиалуронидазы (основное вещество) и масла какао (вспомогательный ингредиент).
Флаконы с порошком. Действующий компонент тот же, а в качестве дополнительного используется маннитол. Применяются для изготовления раствора Лонгидазы.
Лиофилизат. Представляет собой гигроскопичную массу белого цвета, иногда с желтоватым оттенком. Используется для приготовления раствора для инъекций.
Содержание:
Фармакологическое действие
Фармакодинамика и фармакокинетика
Показания и противопоказания к приему Лонгидазы
Побочные эффекты
Лонгидаза: как принимать
Передозировка
Взаимодействие с другими медикаментами
Условия реализации и хранения
Дополнительная информация
Применение при беременности, ГВ, у детей и подростоков
Фармакологическое действие
Препарат обладает высокой активностью и представляет собой макромолекулярный комплекс протеолитического фермента гиалуронидазы. При приеме оказывает следующие виды воздействия:
снимает воспаление;
устраняет отеки;
способствует активации гуморального иммунитета;
противофиброзное.
Лонгидаза способствует улучшению питанию тканей, устраняет спайки, контрактуры, ускоряет рассасывание кровоподтеков и гематом, а также увеличивает подвижность суставов.
Лучше всего лекарственное средство действует на начальных этапах болезни, предотвращая ее прогрессирование и развитие осложнений.
Также Лонгидаза усиливает эффект от применения местных анестезирующих препаратов, повышая их биодоступность.
Медикамент отличается невероятно низкой токсичностью и отсутствием негативного влияния на организм.
Фармакодинамика и фармакокинетика
При введении препарата инъекционным способом, он моментально попадает в кровь, благодаря чему максимальная концентрация действующего вещества достигается менее, чем за полчаса. Биодоступность Лонгидазы около 90 процентов, а проникает она в любые ткани человеческого организма. Период полувыведения в данном случае составляет одни сутки, а полностью лекарство элиминируется только через 5 дней. Выводится в основном почками, частично кишечником.
При использовании суппозиториев максимальная концентрация достигается только через 60 минут. Данная лекарственная форма обладает 70% биодоступностью, а период ее полувыведения удлиняется до 2-3 суток.
Показания и противопоказания к приему Лонгидазы
Этот лекарственный препарат назначается не только для лечения, но и профилактики многих заболеваний с синдромом гиперплазии соединительной ткани. Применяют его в следующих медицинских областях:
Гинекология: при воспалительных болезнях половых органов, а также при спайках в области малого таза.
Пульмонология: фиброзирующие и склерозирующие заболевания легких и дыхательных путей, туберкулез.
Урология: хронический простатит и осложненный цистит.
Хирургия: профилактика спаек после проведения обширных полостных операций.
Дерматовенерология: склеродермия, грубые, келлоидные, обезображивающие рубцы после различных кожных патологических процессов.
Противопоказания к применению Лонгидазы также есть и, несмотря на низкую токсичность препарата, их довольно много:
Индивидуальная непереносимость гиалуронидазы.
Онкологические заболевания.
ХБП.
Кровотечения и кровоизлияния.
Возраст младше 18 лет.
Инфекции в острый период заболевания.
Побочные эффекты
Единственным отмечаемым нежелательным проявлением от приема препарата являются аллергические реакции местного или системного характера, исчезающие после его отмены.
Лонгидаза: как принимать
Инъекционная форма. Курс терапии составляет от 5 до 25 уколов, каждый из которых делается один раз в несколько суток, частота зависит от назначений лечащего доктора. При использовании Лонгидазы в профилактических целях интервал между инъекциями составляет 2 недели.
Перед введение порошок растворяют в 1-2 миллилитрах прокаина или в физиологическом растворе при непереносимости анестетика. Вводят препарат медленно и обязательно сразу после приготовления, хранить его нельзя.
Суппозитории. Вагинально вводятся перед ночным сном и в положении лежа, ректально только после очищения кишечника. Курс лечения составляет от 10 до 20 свечей в зависимости от патологии. Интервал между введения от 48 до 72 часов.
Передозировка
Превышение максимально допустимой дозы медикамента приводит к слабости, головокружению, гипотонии и гипертермии с ощущением озноба. В данной ситуации курс лечения следует прекратить.
Взаимодействие с другими медикаментами
При совместном приеме Лонгидазы с мочегонными средствами, местными анестетиками и антибиотиками отмечается увеличение их эффективности.
А вот антигистаминные и гормональные медикаменты уменьшают результативность действия фермента.
Условия реализации и хранения
Лонгидаза является безрецептурным препаратом. Срок годности 24 месяца при соблюдении условий хранения:
Температура воздуха в помещении до 15 градусов.
Сухость.
Недоступность света.
Дополнительная информация
Препарат можно назначать водителям и сотрудникам предприятий при работе с точными механизмами, так как не отмечается ее негативного влияния на нервную систему.
Применение при беременности, ГВ, у детей и подростков
Беременным женщинам и детям до 18 лет Лонгидаза не назначается. Кормящим матерям принимать препарат можно только при отказе от ГВ на период лечения.
Стоимость Лонгидазы
Цена за упаковку инъекционной формы препарата в среднем составляет 1,5 тысячи рублей, суппозитории стоят от 1200 до 1400 рублей.
Источник
Воспаление поджелудочной железы симптомы и лечение – тема сегодняшней статьи. Никто и не задумывается, что поджелудочная железа – это очень важный орган в человеческом организме.
Она вырабатывает нужные для пищеварения ферменты и гормоны, которые регулируют уровень сахара в крови. Если железа не работает должным образом, то пища полностью не переваривается, а сахар, который попадает с едой, не усваивается.

Определить воспаление поджелудочной железы, все симптомы и лечение может только врач. Лечение своими силами просто недопустимо. Теперь разберемся, какие симптомы и причины данной болезни, чтобы при их появлении сразу бежать к доктору.
Что это такое
Заболевание поджелудочной железы, которое связано с ее воспалением врачи называют панкреатитом. Когда орган находится в раздраженном состоянии, он перестает нормально функционировать, пищеварительные ферменты и гормоны продуцируются в недостаточных количествах или не попадают в место переваривания пищи, то есть 12-палую кишку.
Такая болезнь может иметь острый или хронический характер. При остром проявлении все симптомы возникают внезапно, и имеет сильно выраженный характер. В таком случае больной определяется для лечения в стационар сразу после приема.
При хронической форме заболевания, признаки могут время от времени проявляться на протяжении нескольких лет. Ощущения не сильно болезненные и быстро проходят, поэтому больной может и не подозревать о наличии проблемы.

Причины возникновения
Просто так поджелудочная железа не воспаляется. Для того чтобы произошли изменения в органе должны быть какие-то причины. Врачи выделяют три основные причины, по которым может это произойти:
- Неправильное питание. Если человек ест преимущественно жирную и острую пищу, то возникновение панкреатита просто неизбежно. Кроме того, плохо влияет на поджелудочную железу жаренная и пересоленная еда.
- Злоупотребление алкогольными напитками. Ученые пока не установили, как действует алкоголь на такой орган, как поджелудочная железа. Но зато точно известно, что если человек много выпивает, то у него может развиться воспаление.
- Прием некоторых лекарств. Некоторые лекарственные препараты не лучшим образом влияют на органы пищеварительной системы, в том числе может воспалиться и поджелудочная железа.
Но это еще не все причины воспаления поджелудочной железы. Кроме того, оно может возникать при систематическом переедании, травмах брюшной полости, частых стресса и нервных срывах. Врачи утверждают, что женщины значительно чаще болеют панкреатитом чем мужчины. Также к воспалительным процессам склонны пожилые люди или больные диабетом. Человек, который имеет лишний вес, должен быть готов к тому, что поджелудочная железа может воспаляться.
Частые симптомы
При воспалении поджелудочной железы, особенно на начальных стадиях, человек наблюдает болевые ощущения в верхней части живота, тошноту или тяжесть. Чаще всего такие признаки возникают после приема пищи или алкоголя. Но обратив внимание на изменения в пищеварительном процессе, не все сразу обращаются к врачу.
Только когда признаки воспаления поджелудочной железы повторяются очень часто и вызывают сильный дискомфорт, больной бежит к лечащему врачу. Но зачастую процесс уже перешел в хроническое заболевание. Что бы ни пришлось прибегать к радикальным формам лечения, нужно четко знать и понимать симптомы болезни.
Самая страшная для человека – острая форма, поскольку под воздействием выделяемых ферментов орган быстро само переваривается. При этом токсины попадают в ток крови и разносятся по всему организму, вызывая интоксикацию. При заболевании поджелудочной железы в острой форме проявляются:
- Резкая боль, которая может локализироваться как справой, так и с левой стороны под ребрами. Это связано с размерами органа. Иногда болевые ощущения могут появляться в спине.
- Многократные рвотные позывы, которые не вызывают чувства облегчения.
- Чувство тяжести в животе и вздутие.
- Сильная тошнота.
- Если железа резко воспалилась, температура может повышаться.
Если у человека появились все эти симптомы нужно немедленно бежать в больницу. Если вовремя не начать лечить воспаление поджелудочной железы, которое проявляется в острой форме, то это может привести к плачевным последствиям.
Данное заболевание может носить и хронический характер.
При этом симптомы появляются на протяжении многих лет и время от времени либо обостряются, либо затухают. Период обострения чаще всего припадает на те периоды, когда человек употребляет много жирной и жареной пищи или алкоголь.
Основные симптомы при воспалении поджелудочной железы хронического характера:
- Боль в животе через 1,5–2 часа после еды.
- Нежелание есть жирную пищу.
- Болевые ощущения под ребрами при физических нагрузках.
- Потеря аппетита.
- Снижение массы тела.
- В каловых массах могут появляться белесоватые включения.
- Расстроен акт дефекации (запор или диарея).
Симптомы у детей

Нередко это заболевание проявляется и у детей. Сложность заключается в том, что дети не могут четко сказать в какой области и как болит. Поэтому нужно обращать внимание на общую картину симптомов:
- Боль в животе.
- Отказ от приема любой пищи.
- Повышение температуры тела до 38 градусов и больше.
- Капризность.
- Нарушение сна.
- Возможен понос.
Чтобы поставить точный диагноз детям делают УЗИ и все необходимые анализы.
На что должен обратить внимание, лечащий врач на приеме
Кроме того, что доктор внимательно изучает перечисленные симптомы и жалобы пациента, он должен еще и осмотреть его. На приеме человек сильно возбужден и раздражен, при этом кожные покровы бледные и покрыты потом. Если сеть подозрения на воспалительные процессы в области поджелудочной железы, проводят пальпацию брюшной области.
Больной должен лечь на кушетку и согнуть ноги в коленях. Иногда, даже при легком прикосновении пациент может чувствовать сильные боли. Хорошо, когда человек может самостоятельно показать локализацию болевых ощущений.
Для того чтобы более точно определить в какой части органа возникло воспаление врач определяет три главные точки на животе, где проектируется размещение органа:
- Точка Дежардена. Это место, где расположена головка поджелудочной железы. Точка находится на линии, которая соединяет пупок и правую подмышечную впадину. Область в 5–7 см под ребрами на линии соответствуют этой точке. Если здесь есть болезненные ощущения, значит, воспалена именно эта часть железы.
- Точка Мейо – Робсона показывает размещение хвоста органа. Чтобы ее найти нужно визуально провести линию, соединяющую пупок и левую реберную дугу. Дальше линию разделяют на три ровные части. Точка находится на границе между верхней и средней частями.
- Точка Кача определит, есть ли изменения в теле поджелудочной железы. Эта точка будет размещаться на расстоянии 5-7 см от пупка, по внешнему краю левой прямой мышцы живота. Если при пальпации в этой области появились болевые ощущения, то скорее воспаление находится на границе хвоста и тела железы.

Детям пальпацию не проводят. В данном случае этот метод не эффективен.
Что еще нужно чтобы поставить диагноз
Кроме того, что врач проводит осмотр пациента, он еще должен дать направления на ряд других диагностик, которые подтвердят или опровергнут его предположение. К таким диагностикам относят:
- Общий анализ крови и конечно же, на гормоны. По общему анализу понятно воспалена железа если показатели липаз, амилаз, трипсина, а иногда и билирубина вырос. В варианте, когда уже начался некроз, ко всему добавляется еще и недостаточное количество кальция в сыворотке. Если поражается вся железа, то нарушается уровень инсулина в крови.
- Анализ кала и мочи. Кал на предмет волокон мяса и жировых включений, а моча – на наличие амилаз.
- Также необходимо сделать УЗИ, МРТ или КТ, ангиографию сосудов железы и другие обследования.
- Если симптомы воспаления железы возникли у женщины, то врач должен отправить ее на УЗИ органов малого таза. Иногда эти симптомы схожи с перитонитом. У женщин воспаление брюшной полости (перитонит) может быть вызвано некоторыми гинекологическими проблемами, такими как внематочная беременность, разрыв яичника или опухоль.
Врач точно знает какие анализы и обследования нужно провести, чтобы узнать четкую картину заболевания и определить, как лечить и чем лечить. Не стоит пренебрегать советами специалистов.
Способы лечения
Воспаленная поджелудочная железа симптомы и лечение, которой изучили множество специалистов, очень сложная болезнь. Заниматься самолечением с помощью травок или препаратов, купленных в аптеках без назначения врача, чревато непредсказуемым исходом.
Для восстановления воспаленной поджелудочной железы лечение назначает только врач. Оно проходит только в условиях стационара, под наблюдением специалистов. Может быть, исключительно медикаментозным, а может включать комплекс хирургического вмешательства, медикаментозного и терапевтического лечения.
После снятия острых симптомов и нормализации работы органа обязательно нужно придерживаться определенной диеты, чтобы снизить риск повторного воспаления.
Источник
