Лечение поджелудочной железы харьков
Challenge
Испытания постоянно встают перед человеком и в борьбе с ними он всегда становится лучше, сильнее, мудрее. Многие осознанно идут на это, бросая вызов себе и своим возможностям, чтобы развиваться и достигать своих целей в жизни. Но когда человек сталкивается с болезнью, выбор уже в другом: пойти ли всерьез на эту борьбу ради самой жизни. Важно понимать, что это — серьезное испытание как для больного, так и для врачей. Именно квалификация, мастерство и слаженность медицинской команды играют решающую роль в выздоровлении пациента. И самые лучшие результаты получаются тогда, когда ставятся сложные задачи и разрабатывается последовательная стратегия в их решении. Профессиональная грамотность, богатый опыт, командный подход и единый идейный вектор – вот то, благодаря чему наша команда всегда находит правильное решение даже для самой сложной задачи. Ведь чем сложнее задача, тем выше мастерство и тем эффективнее работа в любых случаях: от простейшего до сложнейшего.
В нашем отделении впервые в Украине выполнены такие операции:
— Двухэтапная резекция печени по методике ALPPS, первый этап которой выполнен лапароскопическим доступом;
— Нервосберегающая парааортальная лимфодиссекция с пластикой нижней полой вены;
Также выполняются операции, проводимые в единичных центрах в мире:
— резекции печени открытым и лапароскопическим доступом;
— пакреатодуоденальные резекции, в том числе с артериальной и венозной реконструкцией;
— дистальные панкреатэктомии, в том числе лапароскопические;
— резекции нижней полой вены;
— радикальные лимфодиссекции при опухолях желудочно-кишечного тракта;
— различные миниинвазивные вмешательства, такие как радиочастотные абляции опухолей печени, биопсии под УЗИ и КТ контролем.
Командой отделения успешно проведено __ сложных операций.
Team
На сегодняшний день для всех сфер очевидно, что время звездных личностей прошло. Сейчас все понимают важность командной работы как залог лучшего результата. Отточенное командное взаимодействие и грамотно подобранный состав компетенций, взаимодополняющих друг друга — это главная современная формула эффективности. Хирургия не исключение и поэтому команда отделения хирургии печени собрана именно по этим принципам. Разумеется, каждый участник команды должен быть не просто компетентным в своих вопросах, но и быть настоящим профессионалом.
Работники отделения прошли стажировки в ведущих мировых центрах печеночной хирургии:
— Национальный институт хирургии и трансплантологии имени А. А. Шалимова НАМН Украины, отдел хирургии и трансплантации печени;
— Московский центр трансплантации печени;
— Институт рентгенологии и хиругических технологий, г. Санкт-Петербург;
— Queen Mary Hospital, Division of HPB and liver transplantation, Hong Kong;
— AKH Hospital, Vienna;
— Tokyo University, Division of HPB and liver transplantation, Department of Surgery;
— Japanese Red Cross Medical Center, Tokyo,
— Asklepios Clinic, Hamburg,
— Eastern HPB Hospital, Shanghai,
— Yonsey University, Severance Hospital, Seoul;
— Iwate University, Morioka, Japan.
— РНПЦ «Трансплантации органов и тканей», г. Минск
Наши доктора активно занимаются научной работой, являются авторами более 100 публикаций в научных медицинских изданиях, соавторами 5 монографий, имеют 25 патентов Украины, регулярно принимают участие в
международных конференциях и конгрессах.
Команда отделения суммарно взаимодействовала за операционным столом __ часов.
Innovations
Технологии перестали быть уделом избранных — сейчас даже самые сложные технологические решения становятся все более доступными. И в медицине залог успеха операции и выздоровления зависят не только от мастерства и командного взаимодействия, но и от умения и опыта использования современных методик, технологий.
Лечение пациентов с заболеваниями гепатопанкреатобилиарной зоны и желудочно-кишечного тракта проводится по современным международным стандартам. В арсенале отделения имеется новейшее современное оборудование, позволяющие бескровно выполнять высокотехнологичные онкохирургические операции.
Операции и манипуляции, выполняемые в отделении онкохирургии печени и поджелудочной железы.
Анатомические резекции печени согласно классификации Brisban 2000/Nimura.
- Правосторонняя гемигепатэктомия (Sg 5-8)
- Расширенная правосторонняя гемигепатэктомия (Sg 5-8)+Sg1
- Правосторонняя трисекциоэктомия (Sg 4-8)±Sg1
- Левосторонняя гемигепатэктомия (Sg 2-4)
- Расширенная левосторонняя гемигепатэктомия (Sg 2-4)+Sg1
- Резекция правой задней секции печени (Sg 6-7)
- Резекция правой передней секции печени (Sg 5-8)
- Резекция левой латеральной секции печени (Sg 2-3)
- Изолированная тотальная каудальная лобэктомия передним транспаренхиматозным доступом (Sg1) ± резекция развилки долевых протоков
- Изолированные анатомические сегментэктомии портальным, фисуральным доступом, в том числе билобарные сегментэктомии
- Мезогепатэктомия (Sg 4,5,8)±Sg1
- Лапароскопические резекции печени
Резекции поджелудочной железы
- Расширенная радикальная панкреатодуоденальная резекция с парааортальной лимфо/нейродиссекцией с или без сохранения привратника
- Радикальная антеградная модульная дистальная резекция поджелудочной железы по Страсбергу (anterior/posterior RAMPS)
- Дистальная резекция поджелудочной железы с сохранением селезенки по Варшаву, Кимура
- Лапароскопическая дистальная спленосохраняющая резекция поджелудочной железы
Резекционно-дренирующие операции при хроническом панкриатите
- Операция Бегера, Бернская модификация операции Бегера
- Операция Фрея
- Билатеральные резекции поджелудочной железы с сохранением тела
Реконструктивные и восстановительные операции по поводу повреждений и стриктур желчных протоков
Операции комбинированные с резекцией магистральных кровеносных сосудов
- Резекции печени с циркулярной и краевой резекцией нижней полой, воротной вены.
- Расширенные радикальные нефрэктомии с циркулярной и краевой резекцией нижней полой вены с последующей пластикой или протезированием дефекта, при необходимости – реплантацией почечных вен, тромбэктомией.
- Удаление забрюшинных опухолей с резекцией и протезированием нижней полой вены.
- Удаление забрюшинных опухолей с экстракорпоральной нефрэктомией и последующей аутотрансплантацией почки
- Удаление забрюшинных опухолей локализующихся в подвздошно-паховых ямках и опухолей органов малого таза с резекцией и протезированием подвздошной артерии и вены.
Прочие
- Резекия и протезирование диафрагмы при выполнении резекций печени
- Аорто-подвздошно-тазовая лимфодиссекция на всех уровнях требуемых международными стандартами при различных локализациях злокачественных опухолей
- Забор и реконструкция аутовенозных графтов из левой почечной, наружной подвздошной и внутренней яремной вен.
Перспективные направления развития
- Выполнение экстракорпоральных резекций печени
- Выполнение резекций и реплантаций печеночных вен
- Выполнение резекций поджелудочной железы комбинированных с поливаскулярными резекциями и реконструкциями
- Выполнение гепатодуоденолигамэнтэктомий
- Выполнение гепатопанкреатодуоденальных резекций
- Выполнение тотальных панкреатэктомий в том числе с сохранением ДПК
Интервенционные малоинвазивные вмешательства под УЗ и рентгенконтролем
- Чрескожное чреспеченочное холангиодренирование (холангиостомия)
- Чрескожное чреспеченочное дренирование желчного пузыря (холецистостомия)
- Стентирование желчных протоков
- Химиоэмболизация артерий печени
- Химиоэмболизация опухолей печени
- Портальные эмболизации
- Регионарная химиотерапия опухолей печени и поджелудочной железы
- Трепанобиопсии опухолей брюшной полости и забрюшинного пространства
Лапароскопические операции
- Лапароскопические резекции печени
- Лапароскопические фенестрации кист печени
- Лапароскопическое удаление гемангиом печени
- Лапароскопическая холецистэктомия
- Лапароскопические дистальные спленсохраняющие резекции поджелудочной железы
- Лапароскопическая биопсия опухоли брюшной полости, забрюшинного пространства.
- РЧА опухоли печени под УЗ-навигацией
Источник
Панкреатит — это острое либо хроническое воспаление поджелудочной железы. Поджелудочная железа регулирует энергетический обмен, обеспечивает пищеварение, а вырабатываемые ею гормоны (инсулин, глюкагон и другие) регулируют уровень сахара в крови.
ОСТРЫЙ ПАНКРЕАТИТ
Острый панкреатит — это воспаление поджелудочной железы, для которого характерно стремительное развитие патологических процессов и выраженная симптоматика. Чаще всего он сопровождается нарушением ферментативного обмена. То есть ферментативный сок не выводится из железы и начинает как бы отравлять ее. Это приводит к некротическому поражению клеток поджелудочной железы и дистрофии.
Заболевание сопровождается сильной болью в левом боку, тошнотой, рвотой и другими симптомами, заставляющими пациента обратиться за медицинской помощью.
ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Хронический панкреатит развивается как следующая стадия острого. Для него характерно чередование периодов обострения и ремиссии, когда симптоматика отступает, и пациент чувствует себя лучше. При этом здоровые клетки поджелудочной железы постепенно заменяются соединительной тканью, что приводит к нарушению его функций и ухудшению самочувствия больного.
Специалисты условно выделяют 2 стадии хронического панкреатита. В течение первых лет он прогрессирует медленно. Симптомы в это время, как правило, маловыраженные, а обострения происходят нечасто. На второй стадии болезнь усугубляется, и ее проявления беспокоят пациента почти все время.
Хронический панкреатит чаще развивается у людей старшего возраста. Его связывают с нерациональным питанием и частым употреблением алкоголя.
ПРИЧИНЫ ПАНКРЕАТИТА
Чрезмерное употребление алкоголя, а также различные заболевания печени и ЖВП в 97 % случаев являются основными причинами панкреатита.
Прочие факторы риска, провоцирующие воспаление поджелудочной железы:
проблемы с ЖКТ;
ранения и травмы области живота;
прием антибиотиков и других лекарств (фуросемид, эстрогены и т.д.);
гормональные сбои;
нарушение обмена веществ;
паразиты;
сердечно-сосудистые заболевания;
генетическая предрасположенность;
переедание, употребление вредной пищи;
нервно-психическое перевозбуждение и т.д.
СИМПТОМЫ ПАНКРЕАТИТА
Симптомы острого и хронического панкреатита несколько отличаются. В обоих случаях основным признаком заболевания является боль, но она может быть резкой или ноющей, а также распространяться на разные области.
Симптомами острого панкреатита могут быть:
резкая и сильная боль в области поджелудочной железы (левый бок);
распространение боли в подреберье и спину;
усиление боли после обильного приема пищи (спазмолитики могут не помогать);
вздутие живота;
повышение температуры тела на 1-2 градуса выше нормы;
бледность кожи и слизистых оболочек рта и горла;
тошнота, рвота, повышенное слюноотделение;
нарушение дефекации.
На начальной стадии болезни живот может быть мягким, а на более поздней, наоборот, напряженным. Могут появляться симптомы перитонита или раздражения брюшины. Для определения диагноза необходима дифференциальная диагностика.
При хроническом панкреатите могут появляться такие симптомы:
давящая, распирающая боль, как правило, в верхней части живота;
распространение боли в сторону левой лопатки, плеча и шеи;
редкие приступы боли или постоянная боль;
нарушение процессов пищеварения;
усиление боли после обильного приема пищи или употребления тяжелых для желудка продуктов (сырые овощи и фрукты, жирные, жареные блюда, сладкое, алкоголь);
желтушность кожи и белков глаз;
резкое уменьшение массы тела.
ДИАГНОСТИКА ПАНКРЕАТИТА
Диагностировать панкреатит на ранних стадиях довольно сложно. Кроме того важна тщательная дифференциальная диагностика, так как симптомы воспаления поджелудочной железы схожи с проявлениями холецистита, язвы желудка и кишечника и некоторых других болезней.
Для диагностики гастроэнтерологи клиники «Оксфорд Медикал» могут назначить ряд лабораторных анализов и инструментальных исследований:
общие анализы крови и мочи;
биохимию крови;
коагулограмму (анализ на свертываемость крови);
анализ крови на сахар и другие;
УЗИ органов брюшной полости;
рентген или компьютерную томографию;
гастроскопию и другие обследования.
Какие анализы и исследования необходимы пациенту врач решает индивидуально, оценивая симптомы, историю болезни и результаты проведенных обследований.
ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА
Лечение панкреатита зависит от формы заболевания (острая, хроническая), выраженности симптомов и наличия осложнений. Оно может быть как медикаментозным, так и хирургическим. При тяжелом течении болезни может понадобиться госпитализация.
Консервативное лечение предусматривает прием антибиотиков, спазмолитиков, препаратов, которые блокируют активность ферментов, и других по показаниям. При этом пациенту назначают строгую диету. Иногда может быть временно запрещен прием пищи и воды, так как они провоцируют выработку ферментов, и назначено внутривенное питание (капельницы).
При неэффективности медикаментозной терапии или развитии осложнений может потребоваться операция. Хирурги могут удалить фиброзные ткани или прочистить протоки поджелудочной железы. Одной из целей операции является профилактика распространения патологического процесса на другие внутренние органы.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Лечение хронического панкреатита в клинике «Оксфорд Медикал» часто проводят в условиях хирургического стационара. Врачи назначают пациенту диету (иногда рекомендуют голодание в течение 2-3 дней) и специальный питьевой режим, обезболивающие препараты, антибиотики, капельницы и лекарства, которые блокируют активность ферментов.
При развитии осложнений применяют хирургические методы лечения панкреатита, которые включают промывание брюшной полости, а в отдельных случаях — удаление разрушенной ткани поджелудочной железы и желчного пузыря.
ПОСЛЕДСТВИЯ ПАНКРЕАТИТА
Острый панкреатит развивается в течение пары недель. При своевременном обращении за медицинской помощью за это время его можно успешно вылечить. В ином случае болезнь может перейти в хроническую форму.
Острый и хронический панкреатит могут вызвать такие осложнения:
нарушение оттока желчи;
образование кист и псевдокист;
панкреатогенный абсцесс;
механическая желтуха;
дуоденальный стеноз;
холангит;
свищ поджелудочной железы;
сахарный диабет;
внутреннее кровотечение;
перитонит;
септический шок;
почечная и печеночная недостаточность.
Большинство осложнений панкреатита носят опасный для жизни характер и требуют срочного хирургического лечения. Чтобы не допустить их развития, при хроническом панкреатите необходимо наблюдаться у врача и регулярно проходить обследования и лечение.
ПРОФИЛАКТИКА ПАНКРЕАТИТА
Для профилактики панкреатита рекомендуют придерживаться принципов здорового образа жизни и правильного питания. Также желательно поддерживать вес в пределах нормы, отказаться от курения и частого употребления алкогольных напитков.
Гастроэнтерологи советуют:
питаться дробно небольшими порциями;
не переедать;
употреблять пищу в подогретом виде, а не холодную;
уменьшить в рационе количество жареных, жирных и острых блюд;
уменьшить употребление молочных продуктов;
уменьшить употребление консервированных продуктов, а также солений, майонеза, кофе и шоколада;
отказаться от фастфуда и полуфабрикатов;
исключить курение и употребление алкоголя.
При появлении первых признаков нарушения работы органов пищеварительной системы лучше сразу обратиться к гастроэнтерологу, обследоваться и при необходимости изменить питание или пройти лечение. Это позволит снизить риск развития панкреатита и других серьезных заболеваний желудочно-кишечного тракта.
ПОЧЕМУ «ОКСФОРД МЕДИКАЛ»
Наша клиника предоставляет:
возможность проведения точной диагностики панкреатита;
рекомендации по диетическому питанию;
проведение эффективного лечения на базе дневного стационара клиники.
( Рейтинг: 4.76, голосов: 34 )
Источник
Опухоль поджелудочной железы симптомы и лечение. По своему происхождению новообразования в поджелудочной железе бывают доброкачественными или злокачественными.
Часто их выявляют после инструментального обследования других органов. На УЗИ однозначно вид опухоли не определить. При подозрении на новообразование в поджелудочной железе нужно обратиться к врачу, который назначит дополнительное всестороннее обследование.
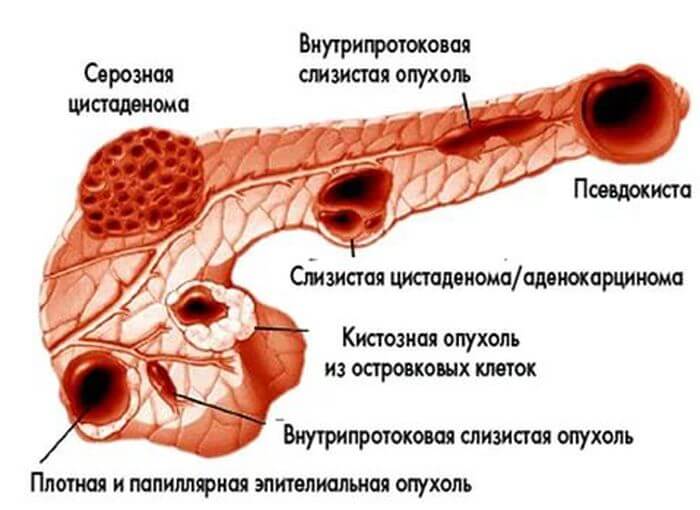
Классификация опухолей
Новообразование в поджелудочной железе разделяются:
По локализации — месту возникновения в структуре железы:
- головка;
- тело;
- хвост;
- островки Лангерганса;
- протоки.
Гистологическому строению определяется, из каких клеток образовалась опухоль:
- эпителиальное происхождение;
- железистой паренхимы;
- из островкового эпителия;
- неэпителиального генеза;
- дизонтогенетические.

Функциональным нарушениям – состояние, связанное с изменением регуляции в организме: гормональной или нервной. Орган остается неповрежденным, но деятельность поджелудочной железы нарушается.
Симптомы
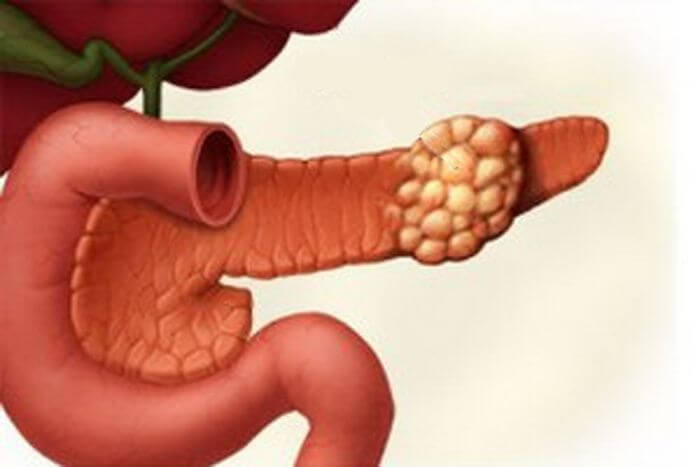
Развитие опухоли до поры протекает без видимых симптомов. Когда она разрастается и возможно прорастает в близлежащие органы: желудок, тогда появляются типичные симптомы, с которыми доктор знаком. По симптомам он назначает всестороннее обследование.
Злокачественная опухоль поджелудочной железы проявляет свои симптомы при значительном разрастании:
Закупорка протоков
Закупорке протоков (обтюрация) – появляется при сдавливании образованием органов, которые нарушают свое функционирование, и проявляется болями, свидетельствующими о том, что новообразование просочилось сквозь нервные окончания. У каждого пациент симптомы проявляются индивидуально и зависят от места возникновения.
Опухоль головки поджелудочной железы провоцирует боль в правом подреберье. Опухоль хвоста поджелудочной железы вызывает дискомфорт и боль в левом подреберье. Если образованием охвачено тело поджелудочной железы, то боль проявляется вкруговую, опоясывающая.
Боль сильно увеличивается при несоблюдении диеты, а также лежа на спине. Сдавливание органов приводит к закупорке желчных протоков, проявляющееся в оттоке желчи из печени в кишечник. Результатом становится механическая желтуха. У нее свои симптомы:
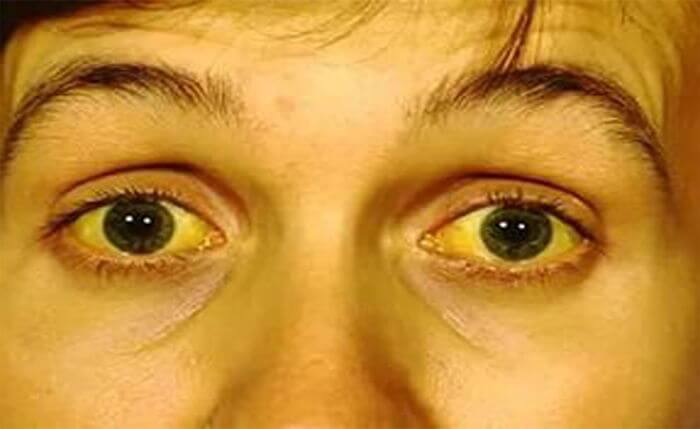
- желтушное окрашивание кожи, склер или слизистых оболочек;
- обесцвечивание стула;
- потемнение мочи;
- изменение размера печени и желчного пузыря в сторону увеличения;
- возникновение кожного зуда.
Рак поражает близлежащие органы, из которых может, в любой момент открыться кровотечение.
Интоксикация
Интоксикация организма. Ее признаки часто путают с признаками заболеваний и отклонений в ЖКТ. Симптомы похожи, но действие на организм интоксикации значительно тяжелее:
- резкое снижение веса;
- потеря аппетита;
- вялость, немощь, апатия;
- повышение температуры.
Доброкачественная опухоль поджелудочной железы позволяет классифицировать симптоматику 2 видов:
Ранняя стадия имеет бессимптомное течение, и приобретает их в процессе роста:
- боли вверху живота, подреберьях, правом или левом, отдающая в спину, усиливающаяся по ночам;
- дискомфорт и боль после приема пищи;
- постепенная потеря веса;
- тошнота, снижение аппетита, немощь и потеря трудоспособности.
Поздняя стадия – проявляется симптомами, как и при злокачественной опухоли. Помимо перечисленных выше, симптомов вызывает страх и нервные расстройства, повышает потоотделение. Симптомы могут возникать постепенно или внезапно. И они отличаются, завися от типа доброкачественного образования.
Риски возникновения
Точной причины появления раковых клеток нет. Но опухолевый процесс имеет свои факторы риска, о которых многие знают. Среди них:
- Вредные привычки: алкоголь, курение.
- Генная предрасположенность.
- Неправильное питание.
- Панкреатит.
- Неблагоприятная экологическая обстановка.
Диагностика
Всесторонне обследование пациента, используя различные методы исследования, позволит выяснить тяжесть опухоли: очаги, размеры, действие на соседние органы, метастазирование.
Обследование поможет определиться с методикой лечения:
- УЗИ. Позволяет увидеть новообразование, очаг его распространения.
- Компьютерная томография с введением контрастного вещества выявит не только очаги опухоли, но и метастазы, если они есть.
- Рентгенологические методы: А) Рентгенография определяет последствия прорастания опухоли на желудок и двенадцатиперстную кишку, сдавливание органов, диффузия слизистых оболочек, снижение моторики. В) Релаксационная дуоденография определяет локализацию опухоли и последствия ее разрастания. С) Ирригография выявляет дефекты в поперечно-ободочной кишке в результате прорастания опухоли.
- Эндоскопическая ретроградная холангиопанкреатография позволяет осмотреть желчную и панкреатическую системы с целью выявления их поражений. Взять материал для биопсии из неблагополучных очагов.
- Эндоскопический ультразвук. За счет технического оснащения: эндоскоп, видеокамера, ультразвуковой датчик, возможно, исследовать новообразование, введя инструменты через кишку. Такое исследование позволяет выявить новообразование на ранних стадиях.
- Рентгенохирургическая диагностика с контрастом позволяет выявить причины механической желтухи и смещение артерий.
- Радионуклидное исследование позволяет выявить закупорку общего с поджелудочной железой желчного протока.
- Нашумевший спорный тестер Джека Андраки, основан на анализе крови или мочи, используя специальную бумагу.
Главное в диагностике — установка медицинского диагноза на основании интерпретация полученных результатов исследования и анализов, формирование экспертного заключения.
Лечение
Необходимое лечение подбирается доктором на основании диагностики и анализов.
Хирургическая терапия всегда показана при обнаружении доброкачественного образования. Исследование гистологии со срезов образования позволит точно установить была ли она доброкачественной. Основные операции по удалению новообразований:
- Резекция состоит в удалении части поджелудочной железы, чаще в ее хвосте.
- Удаление непосредственно образования способом вылущивания. Выполняются для опухолей, которые продуцируют гормоны: доброкачественная инсулома.
- Панкреатодуоденальная резекция производится в случае размещения образования на головке железы. Оно удаляется вместе с 12-перстной кишкой.
- Селективная артериальная эмболизация закупоривает сосуд, на котором растет образование с целью отключить подпитку кровоснабжением. Используется при гемангиоме.
Химиотерапия
Химиотерапия призвана лечить злокачественное образование при помощи токсинов и ядов, которые называются химиопрепаратом. Она бывает: предоперационной, послеоперационной, профилактической, лечебной.
Поскольку раковые клетки бесконечно делятся, то химиотерапия циклично повторяется в расчете с клеточным циклом деления. Процедура состоит из капельного введения препарат или приёмом таблеток.
Наружная радиотерапия, являющаяся разновидностью терапии лучевой. Суть излечения — бомбардирование зоны новообразования излучением от медицинского ускорителя в виде пучка элементарных частиц. Проводится сеансами через фиксированный промежуток времени. Показания к применению:
- Сокращение размера опухоли на поджелудочной железе перед хирургическим вмешательством.
- Локально-возникшем раке поджелудочной железы.
- Уменьшение страданий при метастазах.
- Предотвращение рецидивов рака после хирургической операции.
Симптоматическая терапия направлена на снятие болей и облегчения страданий умирающего пациента: гормональная терапия – это лечение с помощью применения гормонов, способных тормозить рост рака. Продлевает продолжительность жизни.
Виротерапия применяет онкотропные или онколитические вирусы в терапевтических целях, мобилизуя против злокачественных клеток естественные защитные силы иммунной системы организма.
Нанонож как необратимая электропорация, разрушающая раковые клетки путем воздействия на них электрическим полем большой интенсивности локализовано. Для этого применяется специальный аппарат — нанонож.
В настоящее время слывет одним из самых результативных способов уничтожения опухоли в поджелудочной железе. Факт возможности повторения процедуры важное обстоятельство для повторного проведения при рецидивах или неоперабельном раке.
Шансы на выздоровление или жизнь после оперативного лечения
Сама операция на поджелудочной железе мало опасна. Прогноз оптимистичней при ранних сроках выполнения операции. Полностью выздоравливают пациенты с доброкачественными опухолями: глюкагономы, инсуломы, гастриномы и их разновидности
Рак поджелудочной железы имеет печальную статистику:
- На операцию поступают пациенты, у которых отсутствуют множественные метастазы, А это, как правило, лишь 15% больных. Для 85 % предоставляются виды лечения, направленные на продление жизни.
- Смертность на операционном столе у одного пациента из 6.
- Продолжительность жизни до 5 лет у каждого десятого больного после хирургического вмешательства, у остальных меньше.
После оперативного лечения возможны осложнения в функционировании организма. Любая операция влечет приспособление организма к потере органа или его части. Если орган жизненно важен, то адаптация проходит тяжелее. У пациентов после удаления опухоли поджелудочной железы, симптомы и лечение влекут 2 проблемы: сбои при пищеварении, снижение инсулина в организме.
Решаются проблемы дефицита путем назначения медикаментозных препаратов. При сопутствующих удалениях частей близлежащих органов: желудка, селезенки, двенадцатиперстной кишки врач посоветует надлежащую терапию и диету.
Профилактика
Поскольку ученые неутомимо работают над вопросом изучения причин, дающих толчок развитию рака, а ответа на них нет со 100 % достоверностью, поэтому руководства во избежание заболевания нет.
Лучший способ профилактики исключить знакомые всем факторы риска. Быть внимательным к себе при проявлениях болей в месте расположения железы. Не откладывать визит к доктору и хотя бы поверхностное обследование УЗИ.
Опухоль поджелудочной железы симптомы и лечение животрепещущая тема для многих страдающих заболеванием.
Источник
