Корвалол и поджелудочная железа

Острые боли и спазмы являются самыми частыми симптомами панкреатита, особенно в фазе острого течения недуга. Для снятия этих симптомов и облегчения состояния больного врачи назначают обезболивающие, спазмолитические препараты.
До недавнего времени Корвалол был одним из самых популярных седативных средств, однако сегодня многие врачи считают его не таким уж и безопасным.
Фармакологические свойства Корвалола
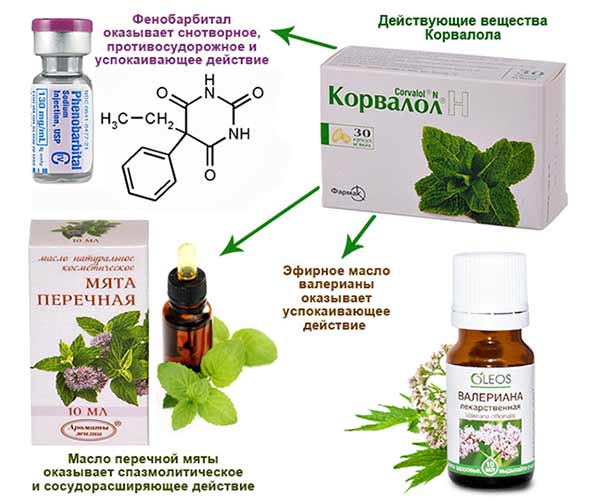
Возможности медикамента обуславливаются особенностями воздействия веществ, которые имеются в его составе:
| Компонент | Влияние на организм |
| Этиловый эфир | Понижает возбудимость в центральных зонах нервной системы. |
| Приводит к активации специальных тормозных нейронов. | |
| Снижает активность сосудисто двигательных центров. | |
| Оказывает непосредственное спазмолитическое действие на гладкую мускулатуру сосудов. | |
| Фенобарбитал | Угнетает активизирующее влияние центров ретикулярной формации среднего и продолговатого мозга на кору больших полушарий головного мозга, благодаря чему уменьшает потоки возбуждающего влияния на кору ГМ и подкорковые структуры. |
| Уменьшает возбуждающее влияние на сосудистодвигательные центры, коронарные сосуды. | |
| Снижает показатель артериального давления. | |
| Снимает сосудистые спазмы и не допускает их повторного развития. Благодаря такому действию достигается успокаивающий и спазмолитический эффект, а при значительной дозировке – снотворный. | |
| Мятное масло | Раздражает рецепторы ротовой полости и рефлекторно расширяют сосуды сердца, мозга. |
| Снимает спазмы гладкой мускулатуры. | |
| Производит успокаивающее и мягкое желчегонное действие. | |
| Имеет антисептические свойства. | |
| Избавляет от метеоризма, повышенного газообразования и тошноты. |
Таким образом, медикамент действует в трех основных направлениях:
- Спазмолитическое.
- Успокаивающее.
- Способствует снижению артериального давления.
Кроме того, благодаря наличию мятного масла:
- Способствует нормализации функционирования кишечника.
- Обладает мягкими антисептическими свойствами.
Продолжительность действия
Препарат начинает действовать быстро – уже через 15-40 минут после приема. Эффект сохраняется на протяжении 3-6 часов в зависимости от дозировки.
Общие показания к применению
Медикамент показано принимать при:
- Неврозах с повышенной раздражительностью.
- Бессоннице.
- Комплексном лечении гипертонии.
- Не резко выраженных спазмах коронарных сосудов.
- Спазмах кишечника в качестве спазмолитического препарата.
Состав препарата
| Активные компоненты | Вспомогательные компоненты |
| Этиловый эфир а-бромизовалериановой кислоты. Фенобарбитал. Масло мяты. | Моногидрат лактозы. Стеарат магния. Ацесульфам калия. |
Стоимость и форма выпуска
Лекарство продуцируется в форме таблеток и капель. Таблетки белого цвета имеют выпуклую форму, жидкость не имеет цвета.
Цена флакончика капель 25 мл составляет 14-20 руб. Стоимость упаковки из 20 штук пилюль в среднем составляет 100-130 руб.
Чем опасен Корвалол для организма
Корвалол обладает эффективным успокаивающим, спазмолитическим действием и стоит недорого. Поэтому препарат обрел большую популярность. Однако со временем было установлено, что лекарство вызывает сильную привыкаемость, а при увеличении дозы – галлюциногенно-иллюзорные явления, как в случае приема наркотиков.
Фенобарбитал, входящий в состав препарата, причисляется к барбитуратам, которые являются наркотиками. Спирт и альфа-бромизовалериановая кислота усиливают наркотический эффект фенобарбитала. Поэтому многие специалисты ставят медикамент в один ряд с наркотическими веществами.
Опасность фенобарбитала состоит и в том, что, накапливаясь в организме, он вызывает:
- Постоянную сонливость, при этом качество ночного сна ухудшается.
- Нарушение внимания, памяти.
- Аллергические реакции.
- Эмоциональную апатию.
Накопление альфа-бромизовалериановой кислоты приводит к:
- Интоксикации организма.
- Ухудшению функционирования органов дыхания.
- Половой дисфункции.
Синдром отмены
Не менее страшно и то, что лекарство вызывает зависимость. При резкой отмене наблюдаются следующие реакции:
- Депрессивность.
- Нервное перенапряжение.
- Повышенная тревожность.
- Тахикардия.
- Дискомфортные ощущения в области сердца.
- Раздражительность.
Развитие побочной клиники
Прием медикамента также может вызывать следующие побочные реакции:
- Запор, тошнота, боли в верхней области живота.
- Нарушение функционирования печени.
- Слабость, атаксия, галлюцинации, нарушение сознания, когнитивные нарушения и снижение внимания, проблемы со сном, головные боли.
- Анемия, тромбоцитопения, агранулоцитоз.
- Гиперчувствительность.
- Гипотония, брадикардия, снижение сердечного ритма.
- Затруднение дыхания.
- Аллергические реакции (сыпь, зуд, отечность кожных покровов, крапивница и пр.).
Симптомы превышения курса приема и дозировки
Длительное применение Корвалола, а также употребление средства в больших дозах, приводит к:
- Эмоциональной деградации.
- Ухудшению мыслительных способностей.
- Появлению иллюзорных приятных ощущений, эйфории.
- Отравлению бромом.
Поэтому с приемом этого лекарства следует быть очень осторожным, строго придерживаться назначенной дозировки.
Противопоказания к применению Корвалола

Медикамент противопоказано принимать при:
- Непереносимости составляющих компонентов лекарства.
- Выраженное нарушение работоспособности печени или почек.
- Остром инфаркте миокарда.
- Тяжелой сердечной недостаточности.
- Сахарном диабете.
- Депрессии.
- Миастении.
- Печеночной порфирии.
- Алкоголизме.
- Тяжелой сердечной недостаточности.
- Наркотической зависимости.
- Респираторных заболеваниях с одышкой.
- Беременности.
- Грудном вскармливании.
- Выраженной артериальной гипотонии (низкое АД).
Влияние седативного лекарства на поджелудочную железу
Лекарство не влияет на ферментную активность органа. Корвалол при воспалении поджелудочной железы может назначаться для того, чтобы устранить спазмы кишечника и поджелудочных протоков, а так же уменьшить выраженность болевых ощущений, которые всегда сопровождают панкреатит.
Корвалол при панкреатите косвенно помогает улучшить отток пищеварительных ферментов из поджелудочной железы в кишечник, так как он купирует спазмы мускулатуры органа и его протоков. В свою очередь, это способствует устранению воспалительного процесса.
Медикамент также помогает избавиться от таких симптомов панкреатита, как:
- Метеоризм.
- Повышенное газообразование.
Мятное масло оказывает мягкое антисептическое действие, благодаря чему способствует нормализации микрофлоры кишечника и других пищеварительных органов.
Корвалол преимущественно назначают при учащенном сердцебиении и одновременно панкреатите, который сопровождается спазмами. В этом случае медикамент оказывает тройное действие:
- Устраняет спазмы кишечника.
- Замедляет сердцебиение.
- Нормализует ЧСС.
При панкреатите, сопровождающемся гипотонией, назначать Корвалол следует с особой осторожностью. Также нужно пристально следить за реакцией организма на препарат, так как он может вызывать запоры и тошноту, что ухудшает состояние пациента при воспалении поджелудочной.
Можно ли пить Корвалол при панкреатите, решает только врач, так как вместе с эффективным успокаивающим, спазмолитическим действием существует опасность развития наркотической зависимости и нарушения функционирования нервной системы.
Схема применения капель и таблеток Корвалола

Корвалол назначают принимать под язык или внутренне. В каждом конкретном случае дозировку и длительность лечения обозначает лечащий врач.
Согласно инструкции, медикамент нужно принимать по одной таблетке два-три раза в день. В случае выраженной тахикардии дозировку можно увеличить до трех пилюль в день.
Капли Корвалола растворяют в кипяченой воде (30-50 мл.) в количестве:
- Для взрослых 15-30 капель с частотой приема 2-3 раза за сутки.
- Для больных тахикардией – до 40-50 капель на 2-3 приема.
- Детям не более 3-15 капель в день.
Более точная дозировка зависит от клинической картины патологии.
Безопасные аналоги Корвалола

К полным аналогам Корвалола относятся:
- Баровал.
- Валркардин.
- Валекард.
- Корвалпакс.
Однако эти препараты обладают практически одинаковым составом и содержат фенобарбитал. Поэтому их применение таит в себе такие же опасности, как и употребление Корвалола.
При панкреатите к более безопасным спазмолитикам можно отнести такие препараты, как:
| Лекарство | Особенности |
| Мебеверин | Блокирует медленные натриевые каналы, препятствуя сокращению мышечных каналов, благодаря чему оказывает выраженное спазмолитическое действие. Медикамент улучшает отток пищеварительных ферментов из поджелудочной в кишечник. |
| Пинаверия бромид | Избирательно блокирует кальциевые каналы в клетках гладких мышц органов ЖКТ. Лекарство нормализует перистальтику кишечника, желчевыводящих путей и поджелудочного протока. |
| Клостерфрау МЕЛИСАНА | Растительный препарат, который отличается успокаивающим, спазмолитическим и противовоспалительным действием. |
| Дротаверин, НО-ШПА | Оказывает спазмолитическое, сосудорасширяющее и гипотензивное действие. |
Назначать аналоги, особенно спазмолитики, может только врач. При этом нужно быть особенно осторожным, если панкреатит сопровождается сердечно-сосудистыми заболеваниями. Такие недуги обязательно учитываются при выборе спазмолитического или успокаивающего средства.
Загрузка…
Источник
Одно из основных заболеваний поджелудочной железы является панкреатит. Для того что знать как снять воспаление поджелудочной железы в домашних условиях необходимо выявить точный характер воспалительного процесса.
Панкреатит может развиваться в острой и хронической форме. И если в первом случае требуется исключительно квалифицированная медицинская помощь, прием сильнодействующих обезболивающих препаратов и даже введение внутривенных уколов.
При хронической форме в периоды рецидива снять боль в поджелудочной железе можно обычными средствами в домашних условиях. Если меры будут приняты своевременно, то обострение и неприятные симптомы быстро покинут организм.

Лечение воспаления железы в домашних условиях
Для того чтобы знать как успокоить поджелудочную, необходимо различать стадии течения хронического панкреатита.
Существует 4 стадии:
- Небольшое воспаление в легкой форме, когда появляются болевые ощущения в области правого или левого предребья, спине или верхней части живота.
- Вторая и третья стадии проявляются симптомами средней тяжести, когда происходит нарушение пищеварения — метеоризм, вздутие живота, запор, а затем диарея, тошнота.
- Тяжелая форма сопровождается частой рвотой, уменьшением мочеиспускания, при этом болевой синдром полностью отсутствует.
В домашней среде разрешается снимать воспаление железы при условии отсутствия симптомов обезвоживания организма. Итак, в первые сутки проявления симптомов необходимо:
- Полностью отказаться от еды.
- Пить больше жидкости, а именно обычную воду либо травяные отвары, примерно каждые полчаса.
- На второй день разрешается съесть небольшое количество овсяной каши, приготовленной на воде без соли и сахара. На обед можно приготовить овощи на пару и куриные котлеты без процесса жарки.
- Только по истечении трех дней можно разнообразить свое меню, добавляя новые продукты.
Важно помнить, что при хронической форме панкреатита необходимо придерживаться специального диетического рациона постоянно, а не только в периоды острых рецидивов.
Медикаментозное лечение
Для того чтобы знать как снять боль в поджелудочной, конечно лучше обратится к врачу, но бывают такие случаи, что люди просто не хотят этого делать, а пробуют лечить себя сами (исключение составляет острые формы, тогда врач обязателен). Больные, имеющие диагноз панкреатит, имеют в своей домашней аптечке достаточное количество медикаментов.

Для того чтобы устранить болевой синдром используют препараты следующих групп:
- Обезболивающие — Парацетамол, Диклофенак, Баралгин.
- Спазмолитики — Дротаверин, Спазмолгон.
- Ферменты — Креон, Панкреатин.
- Для поддержания нормального кислотно-щелочного баланса — Омепразол.
Любой обезболивающий препарат способен быстро снять дискомфорт и резкие неприятные ощущения. В период действия препарата можно также использовать подручные средства. А именно взять пластиковую бутылку, наполнить ее холодной водой и положить пациенту на живот. Это поможет снять спазмы и хорошо обезболить.
Лечение травами
При хронической форме панкреатита рекомендуется принимать сборы лекарственных трав, готовить из них настои либо добавлять в чай. Это поможет улучшить работу пищеварительных органов и снять нагрузку на поджелудочную железу.

К таким видам трав относят: бессмертник, тысячелетник, ромашка, зверобой, листья мяты, семена укропа.
Рецепт
Взять по 1 чайной ложке сухого экстракта ромашки, листьев мяты, бессмертника и залить 2 стаканами кипятка, дать настояться в течение 3 часов, процедить и пить по половине стакана каждый раз перед приемом пищи.
Есть еще более вкусный рецепт лечения, для этого используют брусничный лист, листья малины, плоды шиповника, фенхеля и черники. Все компоненты заливают кипятков в термосе и дают настояться на всю ночь. На следующий день отвар процеживают, распределяют на равные части и пьют до 4 раз в день.
Лечение медом
Мед — универсальное средство, которое есть всегда под рукой дома. Этот сладкий продукт хорошо снимает воспаление, его можно добавлять чай и несмотря на свое содержание сахара, мед положительно влияет на работу поджелудочной железы.

Существует множество рецептов домашнего приготовления, и только методом проб можно узнать какое именно средство поможет в лечении.
Хронический панкреатит неизлечим никакими препаратами и поддерживать нормальное функционирование железы придется постоянно, но боль поджелудочной железы можно снимать.
Источник

Поджелудочная железа – незаменимый орган внешней и внутренней секреции. При поступлении пищи в желудочно-кишечный тракт, она продуцирует секрет, принимающий участие в пищеварении. В первые дни острого воспалительного периода кушать что-либо вообще противопоказано, так как может ухудшиться прогноз заболевания. Не исключение из правила – мясо при панкреатите. Если в анамнезе хронический панкреатит в период ремиссии, то отдельные мясные продукты разрешаются.
Для чего нужна диета?
Для многих диета представляется как изнуряющий процесс, заставляющий во многом себе отказать. Например, диета при панкреатите действительно ограничена многими продуктами, но в то же время она сбалансирована и не лишает организм необходимых нутриентов (белков, жиров, углеводов, витаминов). Наоборот, она приводит пациента к здоровому и полноценному питанию. Необходимо помнить, что пациенту с хроническим панкреатитом даже в стадии ремиссии (затухания симптомов) нужно соблюдать диету. Иначе поджелудочная железа может вновь воспалиться, что приведет к обострению заболевания.
Польза и вред мяса
Мясо — источник животного белка, необходимого для торможения развития воспалительного процесса и восстановления поврежденных органов. Его необходимо включать в рацион при диетическом питании для скорейшего восстановления организма. К полезным свойствам мяса относятся:
- Содержание незаменимых организму аминокислот и группы витаминов (А, Д, Е).
- Наличие в мясе витамина В12, необходимого для предотвращения развития анемии.
- Содержание в продукте достаточного количества железа (особенно богата им говядина и говяжья печень).
- В мясе и субпродуктах содержится фосфор, который необходим для прочности зубов и костной ткани.
- Содержание чистого животного жира, трудно перевариваемого желудком, что значительно нагружает поджелудочную железу.
- Составной частью мяса являются экстрактивные вещества, которые повышают секреторную активность поджелудочной железы.
- Жирные сорта, такие как свинина, баранина, гусятина, при употреблении могут спровоцировать переход панкреатита из хронической формы в острую. Обострение проявляется сильнейшими болями, что рискованно для здоровья.
Диета во время обострения хронического панкреатита
Питание в период обострения – это голод и покой на 1 – 3 суток. Разрешается только обильное питье в виде отвара шиповника или минеральной воды без газа (Ессентуки №17, Нафтуся, Славяновская). Разрешаются также некрепкий зеленый чай или кисель. Когда боль уменьшится, можно добавить небольшое количество отварного нежирного мяса, нежирный творог или сыр и суп на овощном бульоне. Основные принципы питания при хроническом панкреатите
- Рацион должен преимущественно состоять из белковой пищи. Белок очень полезен для восстановления поврежденных клеток поджелудочной железы.
- Жиры и сложные углеводы в организм должны поступать в виде круп.
- Легко усваиваемые углеводы (сахар, варенье, сдоба, мед) должны быть ограничены.
- Питание должно быть дробным (каждые 3 – 4 часа), средними порциями. Не стоит переедать, но и голодать тоже не нужно.
- Пища должна быть не горячей и не холодной, а теплой, чтобы не раздражать слизистую оболочку желудочно-кишечного тракта и не вызывать повышенного выделения ферментов.
- Пища должна быть приготовлена в пароварке, отварена или запечена. Употребление жареной, пряной и консервированной пищи не рекомендуется.
- Курить и злоупотреблять алкоголем при хроническом панкреатите врачами не рекомендуется.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЫЛЕЧИТЬ ЖЕЛУДОЧНО КИШЕЧНЫЙ ТРАКТ ТЯЖЕЛО?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ. Читать статью >>
Баранина и острый панкреатит
Бараний жир считается главным виновником того, что на баранину наложен строжайший запрет при остром и текущем обострении хронического панкреатита. Несмотря на то, что жира в данном мясе меньше чем в свинине, он отличается от жиров других видов мяса (говядины, крольчатины и др.). Так, бараний жир:
- является лидером по количеству насыщенных жирных кислот;
- оказывается самым тугоплавким;
- сложнее всех переваривается и гораздо хуже усваивается.
Поэтому он требует большего количества пищеварительных ферментов и стимулирует выработку их воспаленной поджелудочной железой. Но синтезируемые ферменты переваривают не столько бараний жир, сколько собственные ткани железы, усугубляя ее повреждение, отек и интенсивные боли.
Что можно есть при панкреатите?
Разрешенные и запрещенные продукты обозначены в специально разработанной диете по Певзнеру (стол №5).

- Морепродукты (креветки, мидии) разрешаются, так как они содержат большое количество белков и совсем мало жиров и углеводов. Их можно кушать в отварном виде.
- Хлеб разрешен пшеничный 1 и 2 сорта, но подсушенный или второго дня выпечки, также можно несдобное печенье.
- Овощи можно употреблять в неограниченных количествах. Картофель, свекла, тыква, кабачок, цветная капуста, морковь и зеленый горошек разрешаются в отварном виде. Можно делать овощные пюре, рагу, супы, запеканки.
- Молочные продукты полезны, так как содержат большое количество белка. Но молоко в цельном виде может вызвать вздутие кишечника или учащенный стул, поэтому его употребление не рекомендуется. Его можно добавлять при приготовлении каш или супов. Очень полезным будет употреблять кисломолочные продукты – кефир, нежирный творог, нежирный йогурт без фруктовых добавок, ряженку, простоквашу. Твердый сыр есть можно, но не соленый, без специй и не жирный. Можно делать творожные запеканки с добавлением яблок.
- Яйца разрешаются в виде омлетов на пару, к ним можно добавить немного овощей.
- Крупы. Разрешаются гречневая, манная, рисовая, овсяная каши, приготовленные либо на воде, либо на молоке.
- Масло растительное и сливочное (не более 20 грамм в сутки).
- Цикорий может стать хорошей альтернативой для любителей кофе. Кроме этого, в нем содержатся полезные вещества, стимулирующие перистальтику кишечника, снижение сахара в крови.
Диетические блюда из мяса при заболеваниях поджелудочной железы
Для приготовления мясного суфле берут нежирные сорта. Его можно давать взрослым и детям.
Суфле содержит витамины, является сытным блюдом:
- взять отварную телятину или курицу, обезжиренный творог, яйцо, растительное масло, соль, зелень;
- можно добавить любые овощи, пряные травы;
- приготовить мясной фарш;
- добавить в него взбитый яичный белок, творог, желток;
- все хорошо перемешать, посолить;
- уложить в формочки, смазанные маслом, запекать 20 минут в духовке.
Котлеты паровые:
- взять говяжий фарш, хлеб, молоко, яйцо, соль по вкусу;
- замочить хлеб в молоке;
- добавить в приготовленный фарш и еще раз пропустить через мясорубку;
- перемешать все, вбить яйцо;
- сформировать котлеты и готовить на пару.
Фрикадельки из нежного мяса птицы:
- подойдут диетические сорта;
- фарш готовить лучше самим, так как в магазинный продукт могут добавляться запрещенные при панкреатите добавки;
- в готовый фарш добавить мелко порезанный лук и зелень;
- сформировать фрикадельки;
- отварить в кипящей воде до готовности.
Особенно это блюда рекомендуется детям с заболеванием поджелудочной железы.
Запеченная телятина:
- кусок мяса помыть, посолить по вкусу;
- сделать надрезы, в них поместить морковь, порезанную кружочками;
- запечь в рукаве.
Бефстроганов: отварное мясо говядины порезать на кусочки, уложить в сотейник, залить сметанным соусом, молоком. Добавить морковь, соль, тушить 15 минут.
Можно ли кушать грецкие орехи и семечки при панкреатите?
Грецкие орехи и семечки содержат большое количество белков и жиров, они вполне могут заменить по составу мясо или рыбу. В период обострения хронического панкреатита не рекомендуется употребление этих продуктов. А в период хорошего самочувствия, то есть стойкой ремиссии, допускается употребление грецких орехов, но в небольших количествах (3 – 5 ядрышек в день). Семечки нельзя употреблять в жареном виде и в виде козинаков. Можно небольшое количество сырых семечек подсолнуха или в виде домашней халвы. Миндаль, фисташки и арахис разрешается употреблять только в период отсутствия жалоб, когда нет проявлений панкреатита. Начинать нужно с 1 – 2 орешков, постепенно увеличивая их количество. Орешки можно добавлять в приготовленные блюда (каши, салаты, запеканки).
Как готовить?
Чтоб правильно приготовить мясо, необходимо его промыть под проточной водой, очистить от кожицы, удалить косточки, обрезать прожилки и жир. Запрещено есть продукт в жареном виде. Наиболее подходящим вариантом для диетического питания при панкреатите считается отварное, пареное и запеченное в духовке мясцо. Можно сделать паровые котлеты, тефтели из мясного филе, фрикадельки и другие полуфабрикаты. Готовить мясные блюда можно в мультиварке, пароварке или обыкновенном духовом шкафу. Во время приготовления добавлять минимальное количество соли и жира.
Какие фрукты можно есть при панкреатите?
Сырые фрукты употреблять не рекомендуется. Можно приготовить фруктовое пюре, морс, запеканки. Разрешается употреблять запеченные яблоки, бананы, груши. Также можно арбуз и дыню, но в небольших количествах (1 – 2 кусочка). Виноград, финики, инжир не желательны, так как повышают газообразование в кишечнике и содержат много сахара. Лимон, апельсин, содержащие кислоту, усиливают выработку желудочного сока, что нежелательно, так как хронический панкреатит часто сочетается с заболеваниями желудка (гастритом) или печени (гепатитом).
Что нельзя есть при хроническом панкреатите?
- Жирные сорта мяса (баранина, свинина, утка). Для переваривания такой пищи требуется большое количество ферментов. А воспаленная поджелудочная железа работает в ограниченном режиме.
- Печень говяжья и куриная не рекомендуется, так как она относится к экстрактивным веществам, приводящим к усиленной выработке ферментов пищеварительной системы и активизирующим аппетит.
- Рыба жирных сортов (скумбрия, лосось, сельдь), особенно в жареном виде категорически запрещена. Также нельзя употреблять в пищу рыбные консервы.
- Овощи при хроническом панкреатите нельзя есть в сыром виде. Из овощей под запретом белокочанная капуста, помидоры, огурцы, шпинат, лук, редиска, фасоль. При употреблении в больших количествах они усиливают процессы брожения в кишечнике, что приводит к вздутию живота.
- Грибы не рекомендуются в любом виде, а также грибные бульоны.
- Яичница или сырые яйца. Сырой желток особенно стимулирует выработку желчи, что нежелательно для больных хроническим панкреатитом.
- Не рекомендуется употребление пшенной и перловой круп.
- Копчености, колбасы.
- Маринованная пища, соленья, специи.
- Черный чай или кофе, горячий шоколад и какао.
Специи для желудка
Специи – это особый регулятор интенсивности вкуса и консистенции блюда. Они не создают многогранных вкусовых оттенков, никак не влияют на запах, при этом могут быть абсолютно любого происхождения. Наиболее известными являются картофельный крахмал, пищевая сода, уксус, соль. Специи добавляют в кушанье в процессе готовки для того, чтобы усилить вкус, сделать его сладким, соленым или острым. Соль, сахар, сода, уксус, лимонная кислота, дрожжи и алкоголь — вот настоящие специи!
При хроническом гастрите с нормальной или повышенной секрецией рекомендованы: мелисса, мята перечная, шалфей, фенхель. Исключаются: горчица, лук (ограниченно можно зеленый), перец, редька, хрен, чеснок, острые соусы. При хроническом гастрите с секреторной недостаточностью рекомендованы анис, асафетида, кардамон, кориандр, мелисса, мята перечная, розмарин, тимьян, тмин, хрен, шалфей, эстрагон. При запорах и склонности к ним рекомендованы анис, бадьян, базилик, кориандр, кунжут, лук, маслины, сельдерей, тмин, укроп, чеснок.
При потере аппетита и нарушении пищеварения рекомендованы анис, асафетида, бадьян, базилик, гвоздика, горчица, имбирь, лук, мята перечная, орегано, петрушка, перец черный, редька, розмарин, сельдерей, тимьян, тмин, укроп, хрен, чеснок, шалфей, эстрагон. При язвенной болезни желудка и двенадцатиперстной кишки рекомендованы: куркума, мята перечная, тмин, фенхель, чабрец, шалфей. Ограничено: укроп, петрушка, соль. Исключаются: горчица, перец, хрен, острые закуски.
Есть нюансы употребления соли как специи. С осторожностью ее нужно использовать людям с заболеваниями сердечнососудистой системы, ЖКТ, печени, почек, желчного пузыря и его протоков, мочеполового тракта, при острых инфекционных заболеваниях, туберкулезе, онкологии, при ожирении, интоксикациях (особенно солями) и нарушениях нервной системы. Замените соль сушеной ламинарией: и вкус блюда улучшите, и половое влечение рванет вверх.
При болезнях желудка не рекомендуется применять уксус как специю к пище. Уксус сильно увеличивает кислотность желудка. Поэтому его не рекомендуется применять при язве, гастрите, панкреатите и других заболеваниях ЖКТ.
Разрешены ли специи при гастрите
Современные специалисты диетологи и гастроэнтерологи рекомендуют отказаться практически ото всех специй при гастрите. В первую очередь запрет распространяется на мускатный орех, перец чили, гвоздику и черный перец. Так или иначе, жгучие и острые приправы только усугубят течение болезни. Ведь они активизируют желудочную секрецию, что отрицательно сказывается на состоянии слизистой желудка.
Те же ограничения распространяются и на приправы, среди которых также немало представителей запрещенной группы. Ведь и они не только оказывают раздражающее воздействие на желудок, но и могут повышать кислотность внутри него.
Гастроэнтерологи настоятельно рекомендуют найти замену приправам и специям. Альтернативой может послужить свежая зелень, сушеные овощи. Если вы имеете дачу или загородный дом, то можете выращивать продукты сами. Укроп отлично хранится в замороженном виде, а, чтобы он больше походил на приправу, его можно высушить.
Укропный отвар – удивительное целебное средство, спасающее от болей в животе и вздутия, его дают даже новорожденным при коликах. Свежий зеленый лук и петрушка отлично дополнят вкус вашего блюда, их можно порезать в салат. Высушенные томаты – идеальная добавка в суп и мясо, вы удивитесь, насколько это вкусно.
Примерное меню для пациента с хроническим панкреатитом в период стойкой ремиссии
Список продуктов, разрешенных при панкреатите, достаточно широк. Поэтому в рационе пациента должно быть достаточно белков, витаминов, но ограничено количество жиров и легко усваиваемых углеводов.
- Первый завтрак (7.00 – 8.00): овсяная каша на воде или молоке, отварная говядина или курица, зеленый чай или отвар шиповника.
- Второй завтрак (9.00 – 10.00): омлет из двух яиц, запеченное яблоко без сахара и кожицы, стакан цикория с молоком или чай.
- Обед (12.00 – 13.00): суп на овощном бульоне, макароны или каша (гречневая, рисовая), мясное суфле или паровые котлеты, желе из ягод (малина, клубника), компот из сухофруктов.
- Полдник (16.00 – 17.00): творог без сметаны или творожная запеканка с фруктами (яблоками, грушами, бананами), чай или фруктовый морс.
- Ужин (19.00 – 20.00): рыбное филе или паровая котлета, зеленый чай или компот.
- На ночь можно выпить стакан кефира с несдобным печеньем.
Народные рецепты применения приправ в лечебных целях

Специи при правильном использовании могут быть полезными для поджелудочной железы и организма в целом.
Народной медицине известно множество рецептов с применением специй. Ниже представлены наиболее популярные примеры.
Настой из корицы
Чайную ложку корицы залить стаканом кипятка и поставить на 10 минут на водяную баню. После остудить. Пить по одной столовой ложке снадобья через десять минут после еды, трижды в сутки.
Лечение куркумой
Куркума очень полезна для органов пищеварения. При панкреатите наибольшего внимания заслуживают два ее полезных свойства:
- Препятствует размножению бактерий хеликобактер пилори, которые часто являются причиной развития панкреатита.
- Способствует заживлению паренхимы пищеварительных органов, предотвращая осложнение болезни поджелудочной недостаточностью.
Для приготовления лечебного снадобья куркуму добавляют в мед, воду или кефир:
| На воде | С медом | На кефире |
| Одну третью чайной ложки потертого порошка разбавить в 200 мл теплой воды, пить по половине стакана в день перед сном. | Щепотку куркумы размешать с десертной ложкой жидкого меда, употреблять раз в день, через двадцать минут после еды. | Половину чайной ложки порошка размешать в 50 мл теплой кипяченой воды и влить в стакан кефира, выпить перед сном. |
Настой из фенхеля
Такой напиток помогает избавиться от:
- колик.
- болезненных ощущений.
- метеоризма.
- вздутия.
- повышенного газообразования.
Пять грамм семян фенхеля нужно залить стаканом кипятка. Емкость накрыть крышкой и дать настояться в течение дня. Пить по одной третьей чашки за 15 минут до еды.
Отвар из гвоздики
Напиток обладает мощным антигельминтным, антибактериальным, противовоспалительным, спазмолитическим и ранозаживляющим действием. Однако при панкреатите, чтобы не навредить поджелудочной, следует применять слабо концентрированные отвары гвоздики.
Для их приготовления 7-10 грамм гвоздики нужно залить стаканом кипятка и продержать на водяной бане 20 минут. Затем средство остудить, процедить. Пить по одной третьей чашки за 15 минут до еды, трижды в день.
