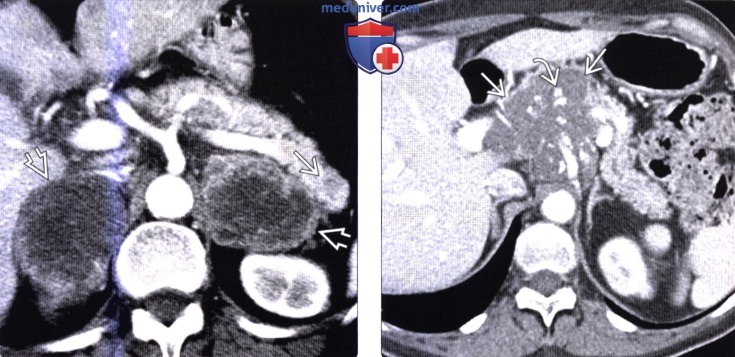
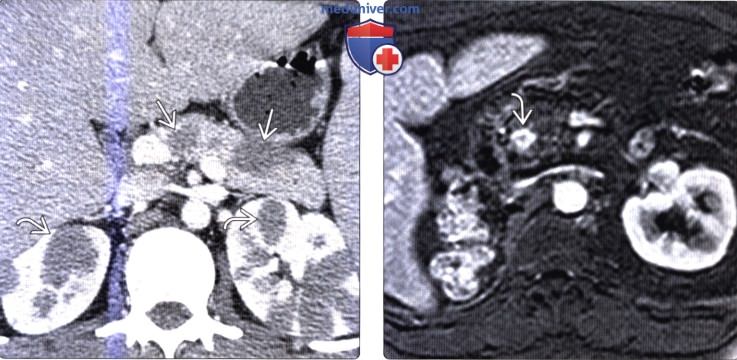
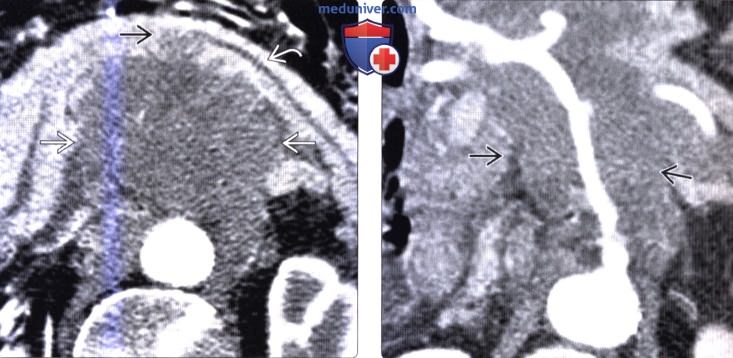
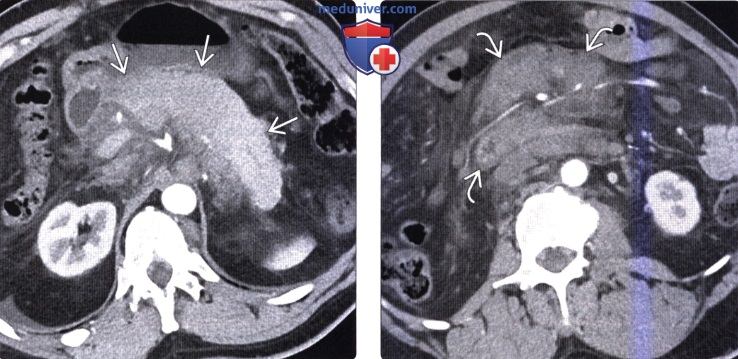
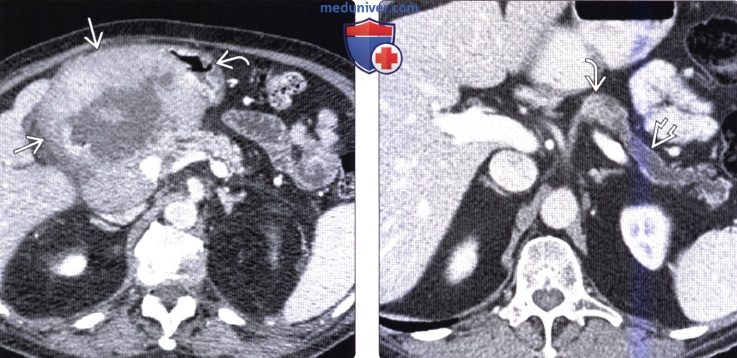
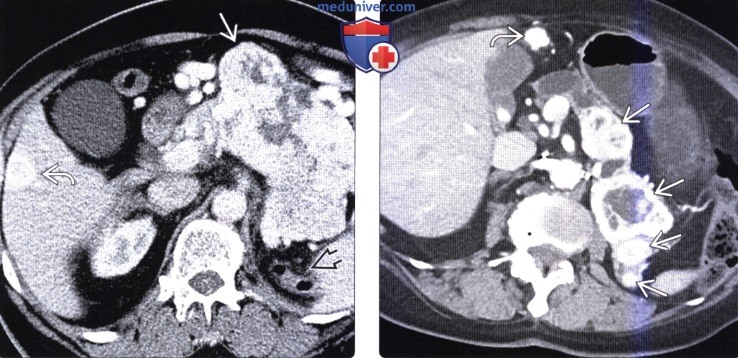
Конгломерат лимфоузлов поджелудочной железы

Увеличенные лимфоузлы поджелудочной железы — всегда признак воспалительного процесса. По лимфатической системе непрерывно циркулирует жидкость, которая выводит из органа патологические частицы. Это и есть лимфа.

Топография органа
Лимфатическая система паренхиматозного органа
Лимфа – среда организма, которая образуется путем фильтрации межклеточной жидкости. В ее состав входят клетки иммунологической защиты (лимфоциты, макрофаги, фагоциты) и растворенные вещества, поступающие в нее из долек железы.
В структуру лимфатической системы поджелудочной железы входят:
- Лимфатические капилляры, отходящие от межуточного пространства.
- Сосуды чревного лимфатического сплетения.
- Верхние и нижние лимфоузлы (панкреатодуоденальные — головки железы, и панкреатические — тела и хвоста).
- Чревные узлы.
- Кишечный лимфатический ствол.
Лимфатический узел поджелудочной представляет собой эластическое образование размером от 1 до 5 см в диаметре. Вокруг него располагается капсула, от которой отходят тонкие трабекулы (перегородки). Под капсулой расположено корковое вещество, в котором содержатся лимфоциты, макрофаги и незрелые клетки иммунной системы. Мозговой слой представлен мякотными тяжами, которые выступают в роли фильтра и резервуара для чужеродных частиц.

Основные функции, которые выполняют панкреатические лимфоузлы, можно представить следующим списком:
- задержка чужеродных и злокачественных частиц;
- образование лимфоцитов;
- синтез антител и других факторов иммунной защиты;
- разрушение эритроцитов;
- участие в обменных процессах.
Лимфатические узлы располагаются группами по 4-5 штук. Лимфа движется по сосудам, проходя через них к центральным коллекторам.
При повреждении узлов и сосудов, открываются коллатеральные (обходные, запасные) пути, которые осуществляют лимфоток до момента восстановления прежних магистралей.
Причины повреждения панкреатических лимфоузлов
Увеличение лимфоузлов в поджелудочной возникает из-за развития воспалительной реакции, которая может быть спровоцирована патологией самой железы или окружающих тканей. Кроме того, опухоли в самих узлах или метастазы из других областей также приводят к изменению их размеров.

Лимфатические сосуды и узлы брюшной полости
При повреждении поджелудочной железы частицы разрушенных тканей, лейкоциты, ферменты, токсины, микробные тела попадают в лимфу. Задерживаясь в узлах-фильтрах, они провоцируют реактивное воспаление — лимфаденит. Лимфоузел отекает, становится напряженным, увеличивается. Возникает его нагноение. При переходе воспаления на сосуд развивается лимфангоит. Процесс переходит на соседние узлы, вызывая их слипание с образованием воспалительного конгломерата.
Основные причины увеличения панкреатических лимфоузлов:
- острый или хронический панкреатит;
- желчекаменная болезнь;
- лимфосаркома;
- патологии желудка;
- панкреонекроз;
- дуоденит, язва двенадцатиперстной кишки;
- рак поджелудочной железы;
- лимфома;
- мезаденит – воспаление брыжейки кишечника;
- инфекции (аденовирусная, корь, паротит, энтеровирусная).
При опухолевом перерождении ткани узла разрастаются, клетки теряют свою дифференцированность. Лимфоузел может достигать огромных размеров, сдавливая окружающие ткани.
Симптомы
Чаще всего увеличиваются лимфоузлы при панкреатите, как реакция на воспалительные изменения в железе. При этом на первый план выходит клиническая картина основного заболевания. Специфических симптомов поражения лимфоузлов нет.

Клинические признаки, которые могут сопровождать увеличение панкреатических лимфатических узлов:
- боли в животе опоясывающего характера;
- локальное напряжение мышц передней брюшной стенки в области эпигастрия и левого подреберья;
- метеоризм;
- лихорадка (при гнойном лимфадените);
- тошнота и неукротимая рвота;
- интоксикационный синдром;
- нарушения стула (запор или диарея).
Первыми симптомами рака поджелудочной железы могут быть:
- постоянные боли в животе;
- тошнота;
- немотивированная слабость;
- потеря веса, вплоть до истощения;
- гипогликемия – понижение сахара крови, жажда, увеличение суточного диуреза;
- рецидивирующий поверхностный тромбофлебит нижних конечностей;
- бледность и/или желтушность кожи (при раке головки).
Важно! Если обнаружено увеличение регионарных панкреатических лимфоузлов при отсутствии патологических изменений в железе и окружающих органах, необходимо исключить опухолевое перерождение.
Основным методом выявления изменения размеров лимфоузлов является УЗИ. Кроме того, они могут быть обнаружены при проведении контрастной рентгенографии, компьютерной или магниторезонансной томографии.
Лимфома поджелудочной железы
Достаточно редким опухолевым поражением поджелудочной железы считается ее лимфома. На долю первичных новообразований приходится от 1 до 2-2,5%, вторичная (неходжкинская) лимфома встречается чаще и является результатом распространения опухолевого процесса.
Согласно статистике, лимфома встречается чаще у мужчин старше 50 лет. Наличие СПИДа является «благоприятным» фактором для развития новообразования. Кроме того, опухоль склонна к быстрому озлокачествлению.
Диагностика первичной лимфомы поджелудочной железы представляет трудности, поскольку болезнь длительное время протекает бессимптомно и не имеет специфической симптоматики. Иногда болезнь протекает по типу панкреатита (в результате сдавливания Вирсунгова протока):
- с острыми или ноющими болями в верхней половине живота;
- тошнотой, периодической рвотой;
- вздутием живота, слабостью.
При неходжкинской лимфоме появляется постоянная слабость, волнообразная лихорадка с ознобом и снижение массы тела.
Диагноз устанавливается по данным УЗИ, компьютерной томографии и результатов биопсии. Тактика лечения зависит от размеров опухоли и стадийности процесса. Может использоваться: оперативное вмешательство с удалением новообразования и части железы, химио- или лучевая терапия.
Первичная лимфома склонна к рецидивированию, В- и Т-клеточные опухоли характеризуются быстрым ростом, что приводит к раннему летальному исходу.
Понравился материал: оцени и поделись с друзьями
Источник
Конгломерат лимфатических узлов представляет собой опухолевые новообразования, имеющие крупные размеры, которые формируются во время слияния структур. Они возникают на фоне опухолей злокачественного характера. Также могут быть спровоцированы патологическими состояниями инфекционной или воспалительной природы происхождения. Кроме того, что узлы могут сливаться между собой, также отмечается их спаивание с рядом расположенными тканями.
Что такое
Лимфатические узлы являются важной анатомической структурой человеческого организма. Как правило, они равномерно распределяются по телу. Именно в них собирается лимфа со всех участков. Главная их функция заключается в том, чтобы препятствовать проникновению вредоносных элементов. В том случае, когда работа узла нарушается, он начинает видоизменяться.
Увеличение лимфоузла свидетельствует о нарушениях в органах, которые располагаются поблизости. При таком состоянии можно говорить о наличии воспаления, проникновения инфекции или же о развитии рака.
Если лимфатический узел увеличивается при отсутствии воспалительного процесса, то тогда говорят о лимфаденопатии, при присоединении воспаления – о лимфадените.
По теме
Конгломерат – это состояние, при котором лимфоузлы увеличиваются, сливаются друг с другом, но не теряют свои визуальные очертания. При отложении солей кальция приобретают неоднородность и уплотненную консистенцию.
Во время расплавления узловой капсулы создается единый массив, поддающийся визуализации только во время проведения некоторых видов диагностического обследования.
Такое состояние может представлять угрозу для человеческого организма. Это объясняется тем, что узел может переродиться в онкологическое образование. Кроме того, на фоне стремительного роста конгломерата сдавливанию подвергаются рядом расположенные органы, в результате чего их функционирование нарушается.
Причины
Спаиванию лимфатических узлов могут способствовать различные патологические процессы, протекающие в человеческом организме.
Формирование конгломерата лимфоузлов средостения возможно при туберкулезе в детстве.
К наиболее распространенным предрасполагающим факторам относят:
- инфекции бактериального характера, среди которых выделяют ангину, кариозные поражения, фронтит и другие;
- патологии вирусной природы происхождения – гепатит, ВИЧ, ветрянка и прочие;
- ревматоидные заболевания;
- патологии кровяной жидкости;
- заражение гельминтами;
- чрезмерное употребление спиртных напитков;
- опухолевые образования и распространение метастазов;
- нарушения эндокринной системы;
- аллергию.
Одним из наиболее серьезных заболеваний, при котором может развиваться конгломерат, является рак кроветворения и лимфатической системы.
Симптомы
Основная клиническая картина будет зависеть от того заболевания, которое стало причиной увеличения лимфатических узлов. Как правило, симптоматика в некоторой степени идентична вне зависимости от провоцирующего фактора:
- увеличение лимфоузлов в размере более одного сантиметра;
- неровные очертания;
- образование пакета посредством слияния спаянных узлов;
- неоднородность структуры.
По теме
Вне зависимости от региональной группы конгломерат имеет идентичные признаки. Как правило, их формирование возможно в следующих узлах:
- паратрахеальных;
- шейных;
- мезентериальных;
- паховых;
- аксиллярных.
Также среди характерных симптомов выделяют:
- бледность кожных покровов;
- кашель;
- повышенное потоотделение в ночное время;
- бессонницу;
- интоксикацию организма, сопровождающуюся повышением температуры тела, которая не поддается купированию медикаментозными препаратами;
- слабость;
- быструю утомляемость;
- отсутствие аппетита и снижение веса.
Каждый человек должен знать, какими симптомами может сопровождаться патологическое состояние. Это необходимо, поскольку в большинстве случаев лечение начинается с применения антибиотиков и противовирусных средств, что не принесет никакого результата.
Кроме того, при подобных действиях происходит подавление иммунитета и ослабление организма в целом.
Диагностика
Чтобы правильно определить заболевание, которое спровоцировало гипертрофию лимфатических узлов, и назначить оптимальные терапевтические мероприятия, пациенту необходимо пройти инструментальное и лабораторное обследование.
Так, одним из наиболее информативных методов считается рентгенография грудины.
Кроме того, назначают компьютерную томографию, благодаря которой удается определить структуру узелковых образований, подтвердить или опровергнуть онкологический процесс, а также выявить степень спаянности с близлежащими тканями.
По теме
Биопсия проводится в том случае, если вышеописанных методов недостаточно, чтобы поставить точный диагноз.
Ультразвуковое исследование необходимо для выявления конгломерата лимфоузлов в брюшной полости, что может возникнуть на фоне лимфомы или болезней органов желудочно-кишечного тракта.
Не менее важное значение играет и общий анализ кровяной жидкости. Завышенная концентрация лейкоцитов в составе крови свидетельствует о присутствии воспаления. Если увеличиваются лимфоциты, это указывает на вирусный характер патологического процесса.
Лечение
Проведением терапевтических мероприятий могут заниматься специалисты различных направлений, в зависимости от той болезни, на фоне которой образовался конгломерат лимфоузлов.
Так, при формировании злокачественных новообразований и метастазировании непосредственное участие в лечении принимает врач-онколог. Выбор тактики терапии будет зависеть от стадии патологии, размеров опухоли и общего состояния больного. В таких ситуациях, как правило, применяется оперативное вмешательство, лучевая и полихимиотерапия.
При инфекционном характере поражения лечение назначает инфекционист. Как правило, используются препараты антибактериальной и противовирусной группы.
Фтизиатр лечит туберкулез. Схема лечения также будет зависеть от множества показателей. Пациент все это время находится в специализированном диспансере. Продолжительность терапии составляет минимум 16 недель.
Задача эндокринолога заключается в том, чтобы определить нарушения на гормональном уровне. Увеличенные лимфатические узлы могут спровоцировать гипотиреоз.
Лечение состоит в том, чтобы нормализовать образ жизни больного. При этом назначается пожизненная гормонозаместительная терапия.
Осложнения
Последствия конгломерата лимфоузлов могут быть самыми различными. Все будет зависеть от первопричины патологического состояния.
Так, при длительном отсутствии соответствующего лечения не исключается развитие абсцесса, что может привести к поражению всего организма и летальному исходу.
Прогноз
Исход и продолжительность жизни больного в целом основываются на стадии формирования основной болезни, размерах новообразований, наличии метастазирования при злокачественном поражении и на общем состоянии пациента.
Профилактика
Каких-либо специальных мер по предупреждению образования конгломерата не существует. Специалисты лишь советуют придерживаться общих правил.
Прежде всего, важно своевременно лечить все инфекционные и воспалительные процессы. Также необходимо вести здоровый образ жизни и не злоупотреблять алкогольной продукцией.
Конгломерат лимфоузлов – это такое состояние, которое не имеет определенной характерной для него клинической картины. Проявляющаяся симптоматика может свидетельствовать о различных заболеваниях, в том числе онкологических.
Если есть подозрения на увеличение узлов, нужно сразу обращаться за медицинской помощью. Ни в коем случае нельзя заниматься самолечением, что может еще больше усугубить ситуацию.
Источник
КТ, МРТ признаки метастаза в поджелудочную железу и лимфомы поджелудочной железыа) Визуализация: 1. КТ признаки метастаза в поджелудочную железу и лимфому поджелудочной железы: • Метастазы в поджелудочной железе: • Лимфома поджелудочной железы:
2. МРТ признаки метастаза в поджелудочную железу и лимфому поджелудочной железы: 3. Рекомендации по визуализации:
б) Дифференциальная диагностика метастаза в поджелудочную железу и лимфому поджелудочной железы: 1. Протоковый рак поджелудочной железы: 2. Островковоклеточные опухоли поджелудочной железы: г) Патология. Общая характеристика: д) Клинические особенности: 1. Проявления: 2. Течение и прогноз: е) Диагностическая памятка. Следует учесть: ж) Список использованной литературы: – Также рекомендуем “Лучевая диагностика атипичной и редкой опухоли поджелудочной железы” Редактор: Искандер Милевски. Дата публикации: 12.3.2020 |
Источник