Камни в поджелудочной железе холецистит операция

Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. – 2004
Источник
- Главная /
- Общая хирургия /
Камни в протоке поджелудочной железы
Нужна операция?
Скидка 10% на хирургию

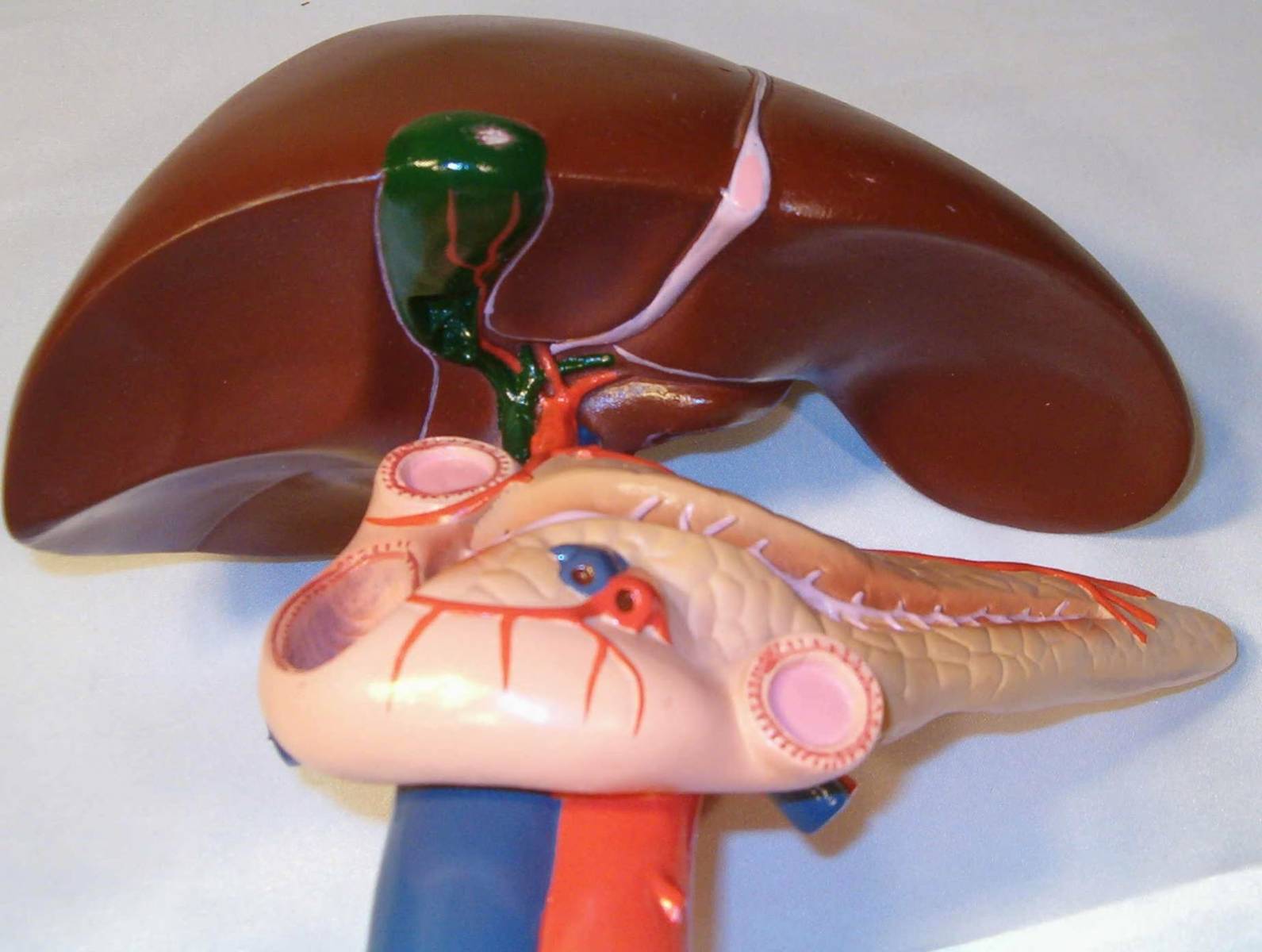
Поджелудочная железа располагается в верхней части брюшной полости. Ее основная функция – выработка панкреатического сока, который расщепляет пищу для того, чтобы она лучше усваивалась. В тонкую кишку этот сок попадает по главному протоку, который обычно ровный и гладкий изнутри.
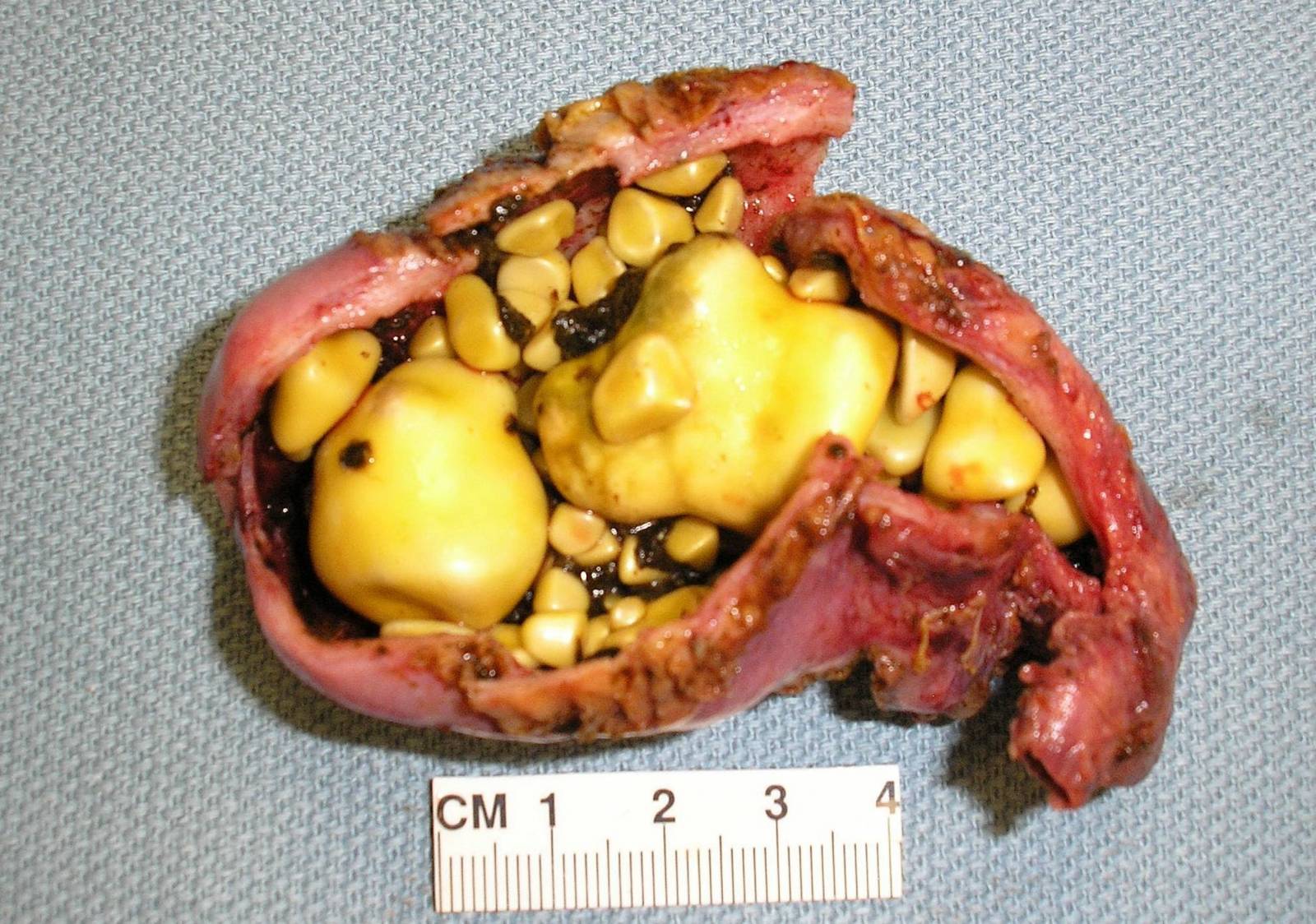
При хроническом панкреатите форма протока становится неправильной, местами появляются сужения. Это происходит в связи с рубцеванием и постоянным воспалением в железе. Сок из-за этого не выводится полностью, а по этой причине в свою очередь образуются камни. Они блокируют проток и причиняют боль.
Причины появления камней
Для образования камней в поджелудочной железе нужно, чтобы сошла несколько факторов риска:
- Нарушение ионного и гормонального обмена, в связи с чем меняется состав поджелудочного секрета.
- Застойные явления из-за кист, опухолей или камней холедоха – поджелудочный сок сгущается, белок выпадает в осадок.
- Впитывание белковым осадком солей кальция.
- Воспаление в 12-перстной кишке, желчевыводящих путях, поджелудочной железе.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Методы диагностики
Для обнаружения камней делают обзорную рентгенографию в разных проекциях. На снимках это будут небольшие округлые тени. Точнее рентгенографии – ультрасонография, КТ и МРТ. Эти методы показывают точное расположение каждого камня и позволяют оценить состояние тканей поджелудочной железы и то, насколько уменьшилась проходимость протока.
Способы лечения
Лечение на основе данных обследования назначает гастроэнтеролог. Сначала обычно показана консервативная терапия. С ее помощью снимают воспаление, справляются с отеком поджелудочной и протоков, нормализуют фосфорно-кальциевый обмен. Обязательно прописывается строгая диета, а также заместительная терапия ферментами. Если камни небольшие, они могут перейти в кишечник, а затем выйти из организма естественным путем.
На ранних стадиях консервативная терапия эффективна, но на поздних уже требуется операция по удалению камней. Она проводится эндоскопически, отличается легким послеоперационным периодом и быстрым восстановлением. Если же камней много и они крупные, то нужна классическая полостная операция. Она сложнее и тяжелее для пациента, но очень эффективна.
Если во время операции хирург видит, что в тканях железы присутствует диффузный кальциноз, то оперативно принимается решение об удалении органа.
Показания к операции:
- на протяжении нескольких лет в поджелудочной железе и/или ее протоке находятся камни, которые увеличиваются в размерах;
- у больного появились признаки истощения;
- прогрессирует воспалительный процесс;
- учащаются приступы мучительной резкой боли.
Самая популярная операция сегодня – ЭРХПГ, то есть эндоскопическая ретроградная холангиопанкреатография. Эндоскопом хирург извлекает мелкие камни. Если обнаруживаются камни большего размера, то проток немного надрезают, а образования проталкивают в кишечник.
Самая маленькая травматичность – у ДУВЛ – дистанционной ударно-волновой литотрипсии. Камни при этом превращают в порошок и извлекают эндоскопом либо позволяют им выйти естественным образом. Манипуляция проходит под общим наркозом. Пациента укладывают животом вниз, на излучатель, который измельчает камни.
Возможности профилактики
Сегодня наука не знает точных способов профилактики именно камнеобразования в протоке поджелудочной железы. Однако есть достаточно действенные меры. Главная из них – это диета. Нужно исключить жареную пищу, супы на крепких мясных бульонах, сложные овощные, мясные и фруктовые салаты, жирное. Все эти продукты провоцируют усиленную выработку желчи и одновременно задерживают ее отток, то есть образуют застой.
- Мясо можно есть только за обедом, в один прием. Вечером – овощи или рыба. Два раза в неделю полезно выпивать по бутылке минеральной воды – «Нарзан», «Боржоми» или др. Периодически вместо обычно чая пейте желчегонный и/или мочегонный отвар, настой фенхеля, алтея, отвар шиповника. Все это улучшает функцию выделительной системы.
- Есть нужно 4-5 раз в день малыми порциями. Это снижает вязкость желчи и предупреждает тем самым ее застой. Употребляйте больше воды – до 2 л в сутки.
- Эвакуацию желчи улучшает растительное масло, которое также стимулирует работу кишечника. Сливочное масло можно есть только в качестве добавки к гарниру или каше.
- Полностью нужно исключить тугоплавкие жиры – жирную рыбу и мясо, баранину, сало. Курицу и индейку надо готовить без кожи.
- Помимо диеты, надо отказаться от вредных привычек и больше двигаться. Особенно полезно плавать в бассейне. Если это невозможно, то хотя бы делайте небольшую 15-минутную гимнастику дома, разминая спину, шею, нижнюю часть торса, выполняя наклоны.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи

Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
 Дунайский пр., 47
Дунайский пр., 47
Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
 пр. Ударников, 19, Дунайский пр., 47, ул. Маршала Захарова, 20
пр. Ударников, 19, Дунайский пр., 47, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог
 ул. Маршала Захарова, 20
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
 пр. Ударников, 19, Выборгское шоссе, 17-1
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
 ул. Маршала Захарова, 20
ул. Маршала Захарова, 20
Крикунов Дмитрий Юрьевич
Хирург
 Дунайский пр., 47
Дунайский пр., 47
Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
 Дунайский пр., 47
Дунайский пр., 47
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
 пр. Ударников, 19
пр. Ударников, 19
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
 Дунайский пр., 47
Дунайский пр., 47
Карнаухов Алексей Сергеевич
Хирург, онколог, проктолог
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
 пр. Ударников, 19, ул. Маршала Захарова, 20
пр. Ударников, 19, ул. Маршала Захарова, 20
Посмотреть всех

Огородников Виталий Викторович
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
 Дунайский пр., 47
Дунайский пр., 47
Петрушина Марина Борисовна
 пр. Ударников, 19
пр. Ударников, 19
Арамян Давид Суренович
 Дунайский пр., 47, ул. Маршала Захарова, 20
Дунайский пр., 47, ул. Маршала Захарова, 20
Устинов Павел Николаевич
 Дунайский пр., 47
Дунайский пр., 47
Ардашов Павел Сергеевич
 пр. Ударников, 19
пр. Ударников, 19
Волков Антон Максимович
 пр. Ударников, 19
пр. Ударников, 19
Гриневич Владимир Станиславович
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
 ул. Маршала Захарова, 20
ул. Маршала Захарова, 20
Назарова Мария Андреевна
 ул. Маршала Захарова, 20
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
 Дунайский пр., 47, Выборгское шоссе, 17-1
Дунайский пр., 47, Выборгское шоссе, 17-1
Слабкова Елена Николаевна
 Выборгское шоссе, 17-1
Выборгское шоссе, 17-1
Скрыть
Адреса
Источник
 Тесная связь поджелудочной железы и желчного пузыря может привести к холецистопанкреатиту
Тесная связь поджелудочной железы и желчного пузыря может привести к холецистопанкреатитуНередко оба данных заболевания одновременно диагностируются у одного пациента. Поэтому в медицинской карте больного можно встретить диагноз холецистопанкреатит. И хронический панкреатит, и холецистит лечения требуют основательного.
Холецистит представляет собой воспаление желчного пузыря, а панкреатит — поджелудочной железы. Часто обе патологии возникают одновременно или на фоне друг друга, поэтому требуют и совместной терапии. Стоит отметить, что поставить диагноз в данном случае весьма затруднительно, поскольку патологии имеют общие признаки, а болевой синдром локализуется почти в одном месте. Рассмотрим подробнее, что такое хронический холецистит, панкреатит, какие могут быть симптомы и какое следует лечение.
Холецистопанкреатит: причины развития заболевания
Примерно в 80% случаев факторы, повлиявшие на развитие данных нарушений, имеют общие черты. Обе патологии могут возникнуть на фоне следующих причин:
- нарушение в обменных процессах организма;
- нездоровый образ жизни, злоупотребление алкоголем;
- заболевания инфекционного характера;
- патологии желчного пузыря врожденного типа;
- наличие сахарного диабета (независимо от типа), нарушение обмена холестерина;
- опущение органов ЖКТ;
- проблемы с дефекацией (частые запоры, диареи);
- чрезмерное употребление острой, кислой, копченой еды.
 Опущение органов ЖКТ приводит к холециститу и панкреатиту
Опущение органов ЖКТ приводит к холециститу и панкреатиту
Поджелудочная и желчный имеют свои функции и выполняют различные роли в организме. Однако имеют одно схожее назначение — выработка ферментов, улучшающих пищеварение и переваривание продуктов питания. Задача пузыря — концентрировать выделение желчи, вырабатываемой печенью, а поджелудочная вырабатывает ферменты и сок.
В случае развития воспалительного процесса в пузыре происходит застой желчи, как следствие — диагноз холецистит. При хроническом панкреатите возникает явление, провоцирующее пищеварительные ферменты оставаться в железе, за счет чего происходит некое «самопереваривание» органа.
Важно! Когда в организме нет заболеваний и патологических процессов, данные органы работают в паре, поскольку имеют один выводящий проток. Стоит возникнуть проблеме в одном органе, поражается и второй.
Пузырь и железа — органы, задача которых выделять пищеварительные соки, ускоряя и делая более эффективным процесс переваривания пищи. Желчный накапливает желчь, после чего ее выделяет, помогая жирам в тонком кишечнике смешиваться с водой. Поджелудочная же ускоряет расщепление жиров.
Холецистит также может развиваться на фоне образования в желчном пузыре камней, что приводит к закупорке и застойным процессам, далее следует воспалительный процесс. Поскольку поджелудочная и желчный работают в паре, то данный патологический процесс негативно влияет на железу, распространяя воспаление, дистрофические изменения органа.
 Камни в желчном пузыре приводят к воспалению, которое, в свою очередь, к панкреатиту
Камни в желчном пузыре приводят к воспалению, которое, в свою очередь, к панкреатиту
Симптоматика патологии
Данная патология имеет обширные и многогранные симптомы, так как является проявлением заболеваний разных органов. Проще заподозрить болезнь пациентам с диагнозом холецистит. В таком случае развитие болевого синдрома с правом подреберье, периодическая тошнота после приема пищи — уже говорят о возможном панкреатите. По мере развития заболевания могут возникать и другие признаки:
- боли ноющего характера, тяжесть в правом подреберье, переходящая в левое и отдающая в спину;
- наблюдается горечь во рту, постоянное чувство сухости;
- нарушение стула (диарея, запоры, которые могут быть длительно или чередоваться);
- наблюдается желтый оттенок кожных покровов, возможно повышение температуры тела;
- на фоне данного заболевания могут обостряться другие патологии пациента.
Если вы заметили хотя бы один из симптомов, то лучше не терять времени и обратиться к врачу. Есть большой шанс диагностировать болезнь на раннем сроке, что поможет максимально эффективно ее излечить.
Все вышеперечисленные симптомы нуждаются в медикаментозном лечении в условиях стационара и под наблюдением опытных врачей.
Терапия хронического панкреатита и холецистита
Сразу стоит отметить, что лечение данной патологии требует длительного периода. Не всегда удается добиться стойкого терапевтического эффекта после первого курса медикаментов.
Также лечение имеет свои особенности. Так, перед началом терапии пациенту нельзя в течение суток употреблять пищу, разрешается только обильное питье (очищенная вода или компот из сухофруктов). Прием препаратов — строго по дозировке и назначению врача. Достичь терапевтического эффекта в лечении этих заболеваний возможно, но при условии четкого соблюдения всех рекомендаций специалиста.
 Отвар шиповника помогает стимулировать моторику ЖКТ
Отвар шиповника помогает стимулировать моторику ЖКТ
Лечение лекарственными препаратами
Хронический панкреатит и холецистит, развивающиеся одновременно, требуют медикаментозного лечения, без которого справиться с заболеванием невозможно.
В случае присоединения инфекции назначают антибиотики (чаще широкого спектра действия). Увеличить отток желчи и купировать боли помогут спазмолитические средства. Если был диагностирован слабый тонус рекомендуется прием средств, стимулирующих моторику ЖКТ. Средство можно дополнять отварами ромашки и шиповника. В обязательном порядке пациенту ежедневно нужно употреблять отвар овса или льна.
 Отвар льна при панкреатите и холецистите следует принимать ежедневно
Отвар льна при панкреатите и холецистите следует принимать ежедневно
Диета при лечении заболевания
Важно! Как и другие заболевания желудочно-кишечного тракта, холецистопанкреатит требует не только медикаментозного лечения, но и соблюдения определенной диеты, которая играет немаловажную роль в достижении положительного результата терапии.
Строго запрещается употребление жирных, кислых, копченых и острых продуктов. Алкоголь (и даже слабые алкогольные напитки) должны быть полностью исключены на момент лечения, а в некоторых случаях — пожизненно.
При лечении данной патологии назначается диета №5, используемая в терапии язвенных болезней. В рацион вводится употребление мясных и овощных продуктов, обязательно приготовленных на пару или отварных. Разрешаются овощи и фрукты с минимальным содержанием кислоты. В диету включают чаи, отвары и компоты с небольшим количеством сахара. Не рекомендуется при приготовлении пищи использовать специи и большое количество соли.
 В тяжелых случаях заболевания придерживаться диеты возможно придется всегда
В тяжелых случаях заболевания придерживаться диеты возможно придется всегда
Физиопроцедуры как метод терапии
Дополнительно к медикаментозному лечению и соблюдению диеты рекомендуется применение хвойных или минеральных ванн. Положительно на организм повлияют озокерит, грязевые аппликации с током.
Методы народной медицины
Сразу отметим, что народная медицина в лечении хронического панкреатита и холецистита должна выступать в качестве дополнительного звена, но не как основной терапии. Обязательно перед использованием народных рецептов проконсультируйтесь с врачом, определите степень полезности в вашем случае.
Совет! Стоит знать, что некоторые лечебные растения могут быть несовместимы с компонентами лекарственного препарата, ведь это может повлечь за собой развитие побочных эффектов.
Профилактические меры: как не запустить болезнь
Соблюдение профилактических мер будет весьма актуально для пациентов с холециститом. Ведь крайне важно не спровоцировать развитие панкреатита или его обострение. В первую очередь следует обратить внимание на питание и скорректировать его. Разделить весь дневной прием пищи на небольшие порции таким образом, чтобы превратить 3-разовое стандартное питание на 5-6 приемов пищи. Порции должны быть небольшими.
 Медицинские препараты обязательны, без надеяться на улучшение не стоит
Медицинские препараты обязательны, без надеяться на улучшение не стоит
Не забывайте о приеме медикаментозных препаратов. Не стоит прекращать их прием после незначительного улучшения и снижения болевого синдрома. В некоторых случаях может потребоваться пожизненное соблюдение диеты и прием определенных препаратов во избежание развития осложнений. Хронический панкреатит и холецистит в острых формах потребуют ежегодного лечения в санаторно-курортных учреждениях.
Источник
