Как нарисовать поджелудочную железу
Оглавление темы “Топографическая анатомия поджелудочной железы.”:
- Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
- Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
- Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
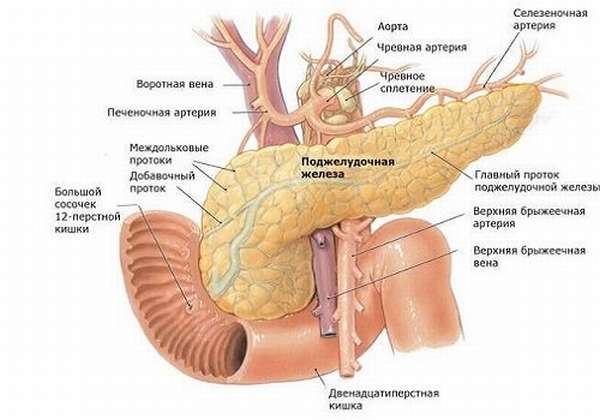
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
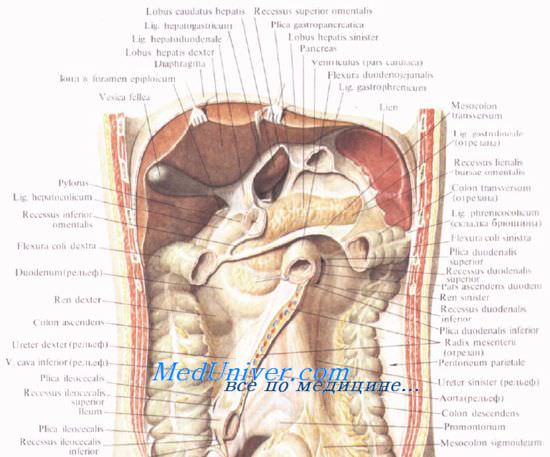
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
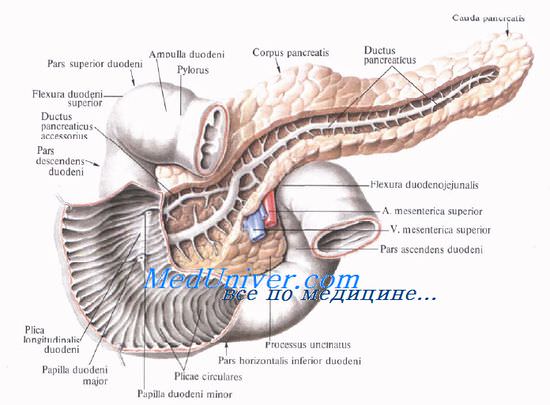
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
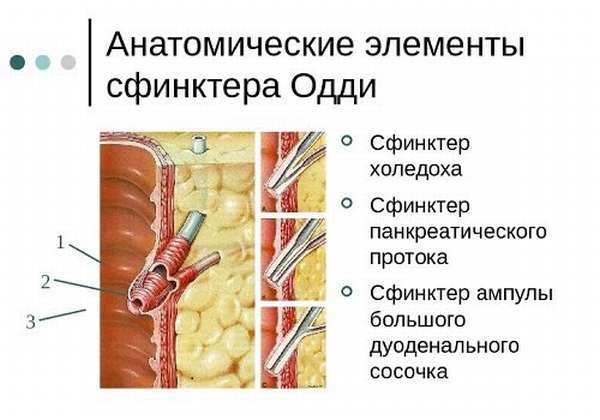
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.

Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
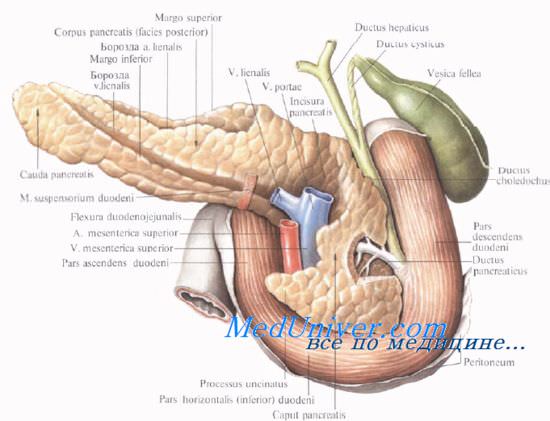
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
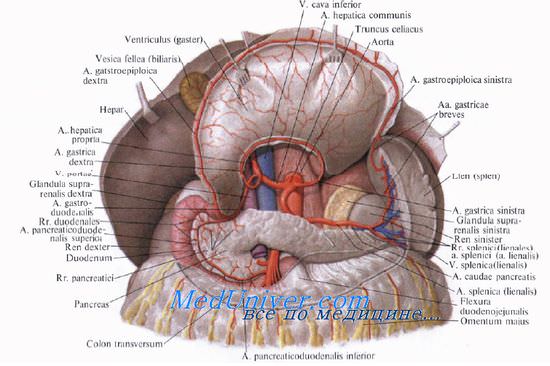
Кровоснабжение поджелудочной железы
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
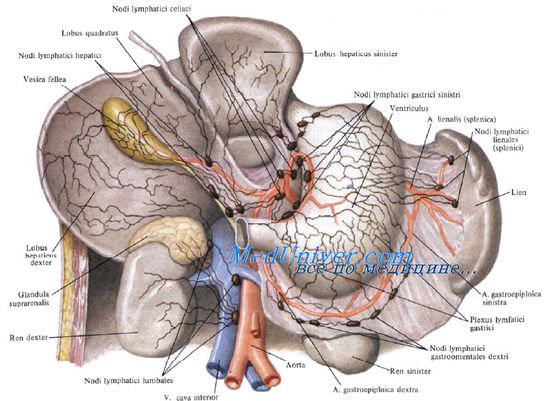
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Строение поджелудочной железы делает ее уникальным органом, относящимся одновременно к двум системам и выполняющим двойную функцию: пищеварительную и эндокринную. Структуры, из которых она состоит, вырабатывают одновременно ферменты (участвуют в переваривании пищи) и гормоны, которые играют роль в процессах обмена веществ и роста организма. Поэтому любое повреждение органа приводит к тяжелым последствиям и длительному, иногда пожизненному, лечению. Расположение железы в непосредственной близости с важными органами пищеварения может вызвать при ее патологии изменения в соседних органах.
Анатомия поджелудочной железы
В поджелудочной железе (ПЖ) условно выделяют переднюю, заднюю и нижнюю поверхности. Им соответствуют верхний, передний и нижний края органа. Анатомически ПЖ разделяют на головку, тело, хвост. На задней поверхности головки находится processus uncinotus — в переводе с латыни означает крючковидный отросток.
Развивается крючок у всех по-разному: может быть выражен незначительно или совсем отсутствовать. В 100% он имеет собственные протоки: многоветвистый, маловетвистый, промежуточный.
Его кончик вплетается в соединительную ткань возле позвоночника. Через вырезку, которая образуется в месте его отхождения, проходит сосудистый пучок.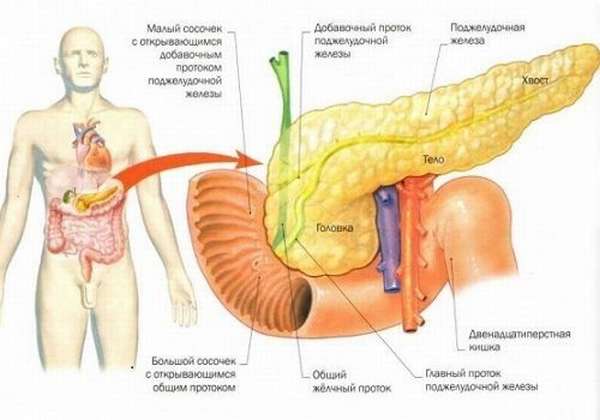
К крючковидному отростку поджелудочной железы крепится собственная связка. Связочный аппарат делает железу и, особенно, ее головку неподвижной, несмотря на ее расположение в жировой клетчатке. При проведении панкреатодуоденальной резекции связку пересекают — это называется ключом операции.
Поджелудочно-селезеночная связка фиксирует хвост ПЖ к селезенке.
Весь вырабатываемый панкреатический сок выводится через главный проток (вирсунгов проток) в просвет ДПК. Он расположен ближе к задней стороне железы. Описаны случаи, когда он располагается вне железы и имеет собственную брыжейку. Встречается также еще один довольно крупный проток — добавочный.
У взрослых показатели нормы ПЖ выражаются следующими цифрами:
- длина — 16–23 см,
- ширина — 9 см,
- толщина — 3 см.
Топография поджелудочной железы
Сложность диагностики патологии ПЖ при объективном осмотре заключается в ее забрюшинном расположении, в связи с чем пропальпировать ее невозможно. Она находится непосредственно за желудком – их разделяет забрюшинная сумка, прилежит к задней брюшной стенке на уровне первых поясничных позвонков. Справа ограничивается печенью, снизу — тонкой и частью толстой кишки, сзади — левой почкой с ее веной, соприкасается также с аортой и чревным сплетением. Там же находится селезенка, с которой граничит хвост ПЖ.
Поджелудочная железа занимает горизонтальное положение, головка охватывается петлей двенадцатиперстной кишки, сверху к ней прилегает желудок, отделенный брюшиной, хвост изогнут вверх и соприкасается с селезенкой и частью ободочной кишки. В топографической проекции на стенку живота ПЖ отображается над пупком на 5—10 см, тело располагается влево от средней линии. Вдоль всех отделов железы проходит селезеночная вена. К головке сзади прилегает аорта и нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Особенности строения железы
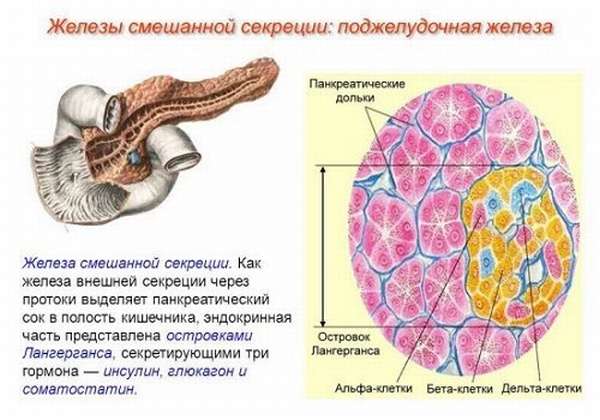
ПЖ является органом, продуцирующим ферменты и гормоны. Ее ткань имеет дольчатое строение — состоит из множества ацинусов (долек), разделенных между собой перегородками. Ацинус выполняют внешнесекреторную функцию — продуцирует панкреатический сок. Это происходит благодаря строению данного образования: секреторная часть и выводной проток, по которому выходит поджелудочный секрет. Он выводится через общий – вирсунгов проток, соединяющийся с таким же, выходящим из желчного пузыря и впадающий через сфинктер Одди в тонкую кишку.
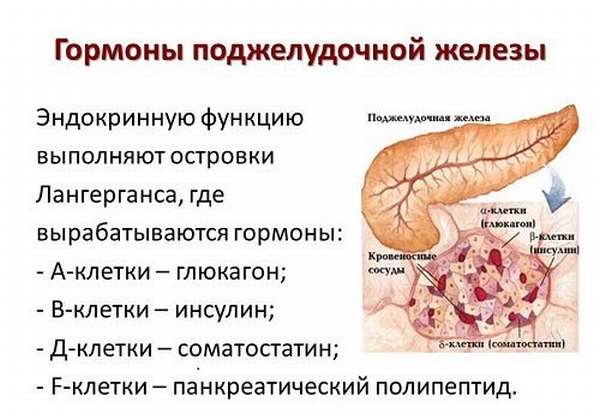
Ткани ПЖ содержат островки Лангерганса, состоящие из 80—200 клеток. В зависимости от их вида выделяются определенные гормоны, выполняющие различные функции:
- α (25%) − синтезируют глюкагон,
- β (60%) − инсулин и амилин,
- δ (10%) – соматостатин,
- PP (5%) − предположительно продуцируют вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид (ПП),
- g − гастрин, влияющий на кислотность желудочного сока.
Анатомическая конфигурация внутрипанкреатической протоковой системы
Протоковая система ПЖ имеет древовидное строение. Начинается со вставочных протоков ацинусов и внутридольковых протоков. Они объединяются в междольковые, образующие общий панкреатический – вирсунгов – проток. Он тянется через всю железу, соединяется с таким же, выходящим из желчного пузыря, превращаясь в одну общую ампулу.
Строение сфинктера Одди
Через сфинктер Одди панкреатический сок и желчь попадают в просвет тонкой кишки. Сам сфинктер — это конечная часть двух объединенных протоков: вирсунгова и общего желчного. Это своеобразный футляр из мышц и соединительной ткани, расположенный в фатеровом дуоденальном сосочке. Расположен на нисходящей части ДПК, ее внутренней поверхности.
Где находится поджелудочная железа у человека?
Поджелудочная железа — вытянутый горизонтально орган, основная часть располагается влево от средней линии живота.
ПЖ со всех сторон защищена от повреждений из-за своей глубокой забрюшинной локализации. Находится между мышечным слоем передней брюшной стенки и внутренними органами пищеварительной системы впереди нее, мышцами спины и позвоночником сзади.
Где проявляются болевые ощущения при воспалении?
Боли при патологии ПЖ могут проявляться в разных местах. Чаще всего воспалительные процессы начинаются с головки ПЖ, поэтому начинает болеть выше пупка, справа от срединной линии. Нередко болевой симптом начинается в эпигастрии (в области желудка) или правом боку, где располагается головка ПЖ и граничит с желудком и печенью. Затем распространяется в левое подреберье и спину.
Если патология занимает значительный объем ПЖ, распространяется на хвостовую часть, то болевой симптом иррадиирует в поясницу или приобретает опоясывающий характер. Иногда боль отмечается в предсердечной области. В какой части железы образовалось воспаление, можно предположить при пальпации:
- положительный симптом Губергрица-Скульского — указывает на воспаление тела (болезненность слева вдоль линии, мысленно проведенной между головкой и хвостом),
- точка Губергрица — при патологии в хвосте (на 6 см выше пупка на условной линии, соединяющей его и подмышечную впадину),
- симптом Захарьина — признак воспаления в головке (боль в надчревье справа),
- точка Дежардена — над пупком (на 10 см) по ходу прямой мышцы живота справа (воспаление в головке).
Физиология и основные функции поджелудочной железы
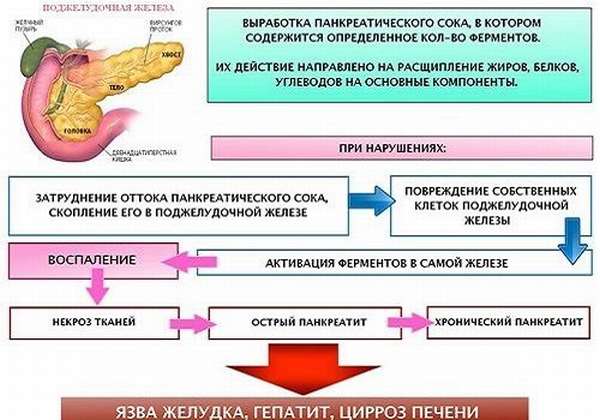
Поджелудочная железа выполняет экзокринную и эндокринную функции. Внешняя функция заключается в выработке панкреатического сока, содержащего активные ферменты. Панкреатический секрет смешивается в просвете ДПК с желчью и кишечным соком. Они продолжают участвовать в переваривании пищи, начатом в ротовой полости слюной и желудке — желудочным соком.
Панкреатический сок содержит больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры,
- протеаза — белки,
- амилаза — углеводы.
Амилаза превращает углеводы пищи в олигосахариды (части крупной молекулы), в дальнейшем другие ферменты из ее группы (мальтаза, лактаза, инвертаза) расщепляют их до глюкозы – главного источника энергии, которая уже поступает в кровь. У каждого из этих ферментов свои функции: например, такой энзим, как лактаза, предназначен расщеплять молочный сахар — лактозу.
Липаза воздействует на жиры, которые в своем первоначальном виде не попадают в сосуды. Она превращает их в глицерин и жирные кислоты. В группу ферментов, воздействующих на липиды, входит также холестераза.
Обязательное условие нормального переваривания жиров – наличие желчи, которую вырабатывает желчный пузырь. Если имеется холецистит, этот процесс нарушается из-за нехватки желчных кислот. Они эмульгируют (дробят) крупные молекулы жира на мелкие фрагменты для лучшего переваривания. Создается большая поверхность для воздействия липазы.
К протеазам относятся:
- трипсин,
- химотрипсин,
- эластаза,
- карбоксипептидаза,
- рибонуклеазы.
Их функции:
- трипсин расщепляет белок на пептиды,
- карбоксипептидаза переводит пептиды в аминокислоты,
- эластаза переваривает белки и эластин.
Энзимы в панкреатическом соке неактивны. Под воздействием энтерокиназы (фермента тонкой кишки), которая становится активной в присутствии желчи, происходит их активация в просвете кишечника: трипсиноген превращается в трипсин. При его участии изменяются и другие энзимы — активируются.
Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. В сутки выделяется больше литра панкреатического сока.
Внутрисекреторная функция ПЖ осуществляется клетками островков Лангерганса — они производят 11 гормонов.
Все виды вырабатываемых ПЖ гормонов взаимосвязаны: при нарушении синтеза одного из них возникает серьезная патология.
- Инсулин — один из основных гормонов человека, контролирует уровень сахара крови. При нарушении его синтеза развивается сахарный диабет.
- Глюкагон — тесно связан с инсулином, участвует в расщеплении жиров, приводит к увеличению уровня глюкозы. А также он воздействует на уровень кальция и фосфора в крови, снижая их.
- Соматостатин — регулирует функции отделов головного мозга (гипоталамуса и гипофиза). Угнетает образование серотонина и гормонально-активных пептидов во всех органах пищеварения.
- Вазоинтенсивный пептид влияет на органы пищеварения, действует как спазмолитик по отношению к гладкой мускулатуре желчного пузыря и различных сфинктеров органов пищеварения.
- Амилин — регулирует глюкозу крови, его функции аналогичны инсулину.
- Панкреатический полипептид оказывает влияние на перистальтику ПЖ и секрецию пищеварительных ферментов.
Кровоснабжение органа
Кровоснабжение ПЖ осуществляется из чревной и верхней брыжеечной артерии. Между ними развиты обильные анастомозы — внутренние и наружные. Чревная артерия разделяется на общую печеночную и селезеночную артерию. Селезеночная артерия тянется вдоль верхнего края ПЖ.
Из-за множественных анастомозов лигирование артерий почти не нарушает кровоснабжение органа. Но при нарушении целостности любой из них (например, при панкреатодуоденальной резекции) или проведении манипуляций на ПЖ (пункция, биопсия) практически во всех случаях наступает обильное кровотечение. Его трудно остановить, иногда накладывают швы. Это происходит в неизмененной ПЖ. При хроническом воспалении, когда процесс прогрессирует, рассечение железы происходит практически бескровно.
Анатомо-физиологические особенности органа
ПЖ — орган с двойной секрецией. Соотношение внешнесекреторной и внутрисекреторной частей железы составляет примерную пропорцию 9:1 от ее массы. Она является одним из основных органов системы пищеварения, поскольку вырабатывает активные ферменты. Строение ПЖ соответствует функции переваривания пищи.
Выработка инсулина с контролем углеводного обмена, а также других гормонов, участвующих в обмене веществ, опосредованно влияющих на рост человека, состояние слизистой желудка и кишечника, происходит в специальных клетках островков Лангерганса. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1–3% от общей массы органа.
Патологии, возникающие в ПЖ
В связи с выполняемыми разнообразными функциями ПЖ, патология разделяется также на 2 большие части:
- панкреатиты,
- нарушение углеводного обмена.
 Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
Зависимости между ними не наблюдается, каждое нарушение является отдельным функциональным или органическим результатом патологии.
С нарушением экскреторной функции ПЖ развивается панкреатит — острый или обострение хронического. Заболевания имеют тяжелые осложнения в любых случаях несвоевременного обращения к специалисту. При панкреатите может быстро развиться панкреонекроз, который приводит в кратчайшие сроки к стремительному развитию некроза и даже гибели человека.
При вовлечении в патологический процесс островков Лангерганса нарушается выработка гормонов. Патология, которая развивается при недостатке:
- инсулина — сахарный диабет (снижается или прекращается превращение глюкозы в жир и гликоген),
- глюкагона — антагониста инсулина (развивается ожирение, прекращается расщепление гликогена на жирные кислоты, и он накапливается в мышцах и печени, способствует увеличению массы тела),
- соматостатина — блокирующего в гипофизе выработку гормона роста — соматотропина (развивается гигантизм, акромегалия),
- амилазы — сахарный диабет.
Как проводится диагностика органа?
Диагностика патологии ПЖ проводится по определенной схеме. Играют роль жалобы больного, подробный анамнез.
Патология ПЖ диагностируется лабораторными и функциональными методами. К лабораторным относятся основные анализы:
- кровь на сахар,
- кровь и моча на диастазу,
- кал на эластазу,
- при подозрении на злокачественную опухоль — кровь на раковый антиген, ткани на гистологию,
- при необходимости — биохимические анализы крови (билирубин, трансаминазы, холестерин, общий белок и его фракции).
 Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
Для более детального изучения патологии проводятся анализы крови на гормоны ПЖ, нагрузочные функциональные пробы.
К функциональным методам обследования относятся следующие:
- УЗИ органов брюшной полости и забрюшинного пространства – исследование безопасно, проходить его может даже ребенок, ценно своей точностью. Является своеобразным методом профилактики: ежегодное обследование дает возможность своевременно выявить патологию в начале ее развития.
- КТ (компьютерная томография) использует рентгеновское излучение, позволяет получить срезы изображений железы и окружающих тканей и органов, их трехмерное изображение. Используется для уточнения клинического диагноза, если проведенное УЗИ неинформативно по каким-либо причинам. Противопоказана в детском возрасте, беременным женщинам, при непереносимости йода.
- МРТ — магнитно-резонансная томография, является высокоточным диагностическим методом. Он основан на взаимодействии магнитного поля с организмом человека.
Изучение особенностей анатомо-физиологического и биологического строения ПЖ на разных этапах онтогенеза (формирования органа) является надежным средством для выявления и поиска путей предотвращения врожденных аномалий железы (панкреатитов, панкреонекрозов, аномалий протоков и вариантов их расположения). С этой целью используются цито— и гистологические методы. На основании характеристики результатов тканевого исследования можно сделать выводы о возможной патологии у будущего ребенка.
Как следить за поджелудочной железой?
Поджелудочная железа — орган, которому в его нормальном состоянии уделяется немного внимания. Часто уже при развитии заболевания, когда возникают проблемы со здоровьем, приходится соблюдать определенные правила:
- соблюдение диеты: исключение определенных вредных продуктов и ограничения в еде — обязательное условие успешного лечения, в тяжелых случаях диетическое питание назначается на длительный срок,
- отказ от алкоголя, который является одной из главных причин развития панкреатита,
- отказ от курения, влияющего на сосуды и сами ткани органа, способствующего развитию рака,
- прием важных для жизни органа и самого человека назначенных лекарственных препаратов первой необходимости (заместительная ферментная терапия, инсулинотерапия), также витаминов, микроэлементов, медикаментов для терапии сопутствующих заболеваний,
- употребление достаточного количества жидкости,
- делать специальный массаж железы по назначению врача (заключается в проведении комплекса упражнений).
Все рекомендации кратко изложены в любом учебнике внутренних болезней, рассчитанном для широкого использования.
Роль диеты в лечении ПЖ
Диета — это неотъемлемая часть лечения. Ее важность в комплексной терапии не меньше, чем назначение медикаментов. Диета важна при любой патологии ПЖ, а также в период их ремиссии. При тяжелых осложнениях панкреатита, когда нарушается внешняя функция ПЖ, при сахарном диабете — гормональная функция железы, диета назначается пожизненно. Малейшее ее несоблюдение может привести к тяжелым последствиям вплоть до летального исхода.
Погрешности в питании при воспалительном процессе в ПЖ вызывают усиленную выработку ферментов и приводят к самоперевариванию железы, дальнейшему развитию некроза тканей. Это происходит при употреблении запрещенных продуктов — жирного, жареного, копченого, острого.

Существует целый список запрещенных и ограниченных к применению продуктов в рамках стола № 5 по Певзнеру, который в различных модификациях назначается пациенту на определенных этапах болезни. При нарушениях, связанных с выработкой инсулина, соблюдение диеты № 9 по Певзнеру с ограничением углеводов также является значимой частью лечения и профилактикой жизненно опасных осложнений.
Во избежание проблем со здоровьем необходимо своевременно обратиться к врачу. Сложное лечение может не понадобиться, если проконсультироваться со специалистом на ранней стадии болезни.
Список литературы
- Парсонс Т. Анатомия и физиология. Справочник под редакцией К.С. Артюхиной. М. АСТ: Астрель 2003 г.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
Источник