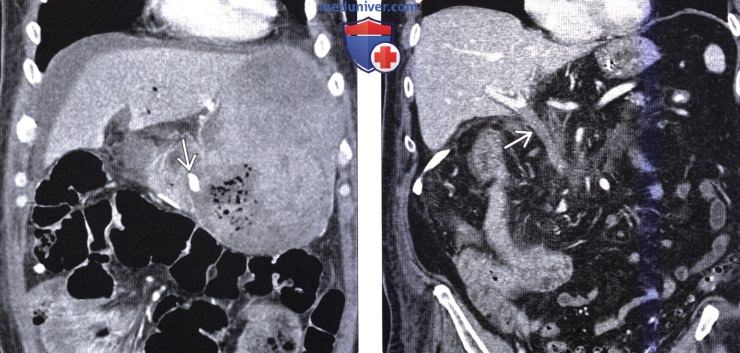
Изменения в поджелудочной железе после операции
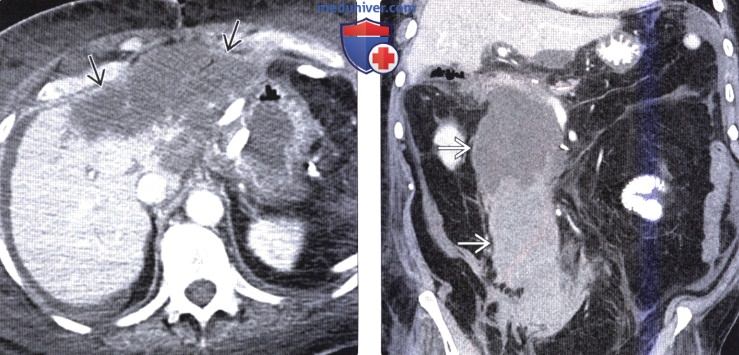
КТ оценка изменений поджелудочной железы после операцииа) Визуализация: 1. Общая характеристика:
2. КТ оценка изменений поджелудочной железы после операции: 3. Рекомендации по визуализации:
в) Дифференциальная диагностика изменений поджелудочной железы после операции: 1. Неизмененная петля тощей кишки: 2. Метастазы в печени с периферическим накоплением контраста: 3. Послеоперационный некроз жировой ткани брыжейки или большого сальника:
г) Клинические особенности: 1. Проявления изменений поджелудочной железы после операции: 2. Течение и прогноз: 3. Лечение: д) Диагностическая памятка. Следует учесть: е) Список использованной литературы: – Также рекомендуем “Лучевая оценка трансплантации поджелудочной железы” Редактор: Искандер Милевски. Дата публикации: 10.3.2020 |
Источник
Последствия операции на поджелудочной железе зависят от многих факторов. Любое хирургическое вмешательство при заболевании этого органа опасно и значительно ухудшает качество жизни на длительный период. Но при соблюдении установленных правил возможна полноценная жизнь и после операции.
Когда возникает необходимость оперативного лечения?
Необходимость в оперативном лечении поджелудочной железы (ПЖ) появляется при возникновении угрозы для жизни, а также в случаях неэффективности предыдущего длительного консервативного лечения.
К показаниям для проведения хирургического вмешательства относятся:
- острый панкреатит с нарастающим отеком, не поддающийся лекарственной терапии,
- осложнения заболевания — панкреонекроз, геморрагический панкреатит, абсцесс, псевдокиста, свищ,
- длительно протекающий хронический панкреатит с выраженными изменениями в структуре ткани: атрофия, фиброз или протоках (деформация, стеноз) и значительным нарушением функций,
- нарушение проходимости протоков из-за имеющихся конкрементов,
- образования доброкачественные и злокачественные,
- травмы.
Трудности полостных операций
Особенности анатомического строения и топографического расположения ПЖ приводят к высокому риску жизнеопасных осложнений при проведении полостных операций.
Паренхима органа состоит из железистой и соединительной ткани, включает распространенную сеть кровеносных сосудов и протоков. Ткань железы хрупкая, нежная: это усложняет наложение швов, процесс рубцевания удлиняется, может возникнуть кровотечение в процессе операции.
Из-за близкого расположения к железе важных органов пищеварения и крупных сосудов (аорты, верхней и нижней полой вены, артерии и вены левой почки, расположенной в области хвоста ПЖ) возникает опасность попадания панкреатического сока в сосудистое русло с развитием шока или соседние органы с их глубоким поражением из-за переваривания активными ферментами. Это происходит при повреждении железы или ее протоков.
Поэтому любая полостная операция проводится по строгим показаниям, после тщательного обследования и подготовки пациента.
Возможные осложнения малоинвазивных вмешательств
Помимо классических оперативных вмешательств, в лечении патологии ПЖ применяются малоинвазивные хирургические манипуляции. К ним относятся:
- лапароскопия,
- радиохирургия — на очаг заболевания воздействуют мощным облучением посредством кибер-ножа, метод не требует контакта с кожей,
- криохирургия — замораживание опухоли,
- лазерохирургия,
- фиксированный ультразвук.
Кроме кибер-ножа и лапароскопии, все технологии выполняются через зонд, введенный в просвет ДПК.
Для лечения при помощи лапароскопии на передней брюшной стенке делается 2 или больше разреза размером 0,5—1 см для введения лапароскопа с окуляром и манипуляторов — специальных инструментов для проведения хирургического вмешательства. Контролируется ход операции по изображению на экране.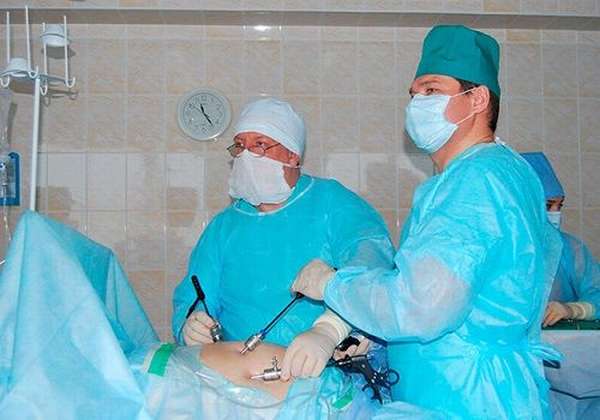
Используется все чаще в последнее время бескровный метод с применением рентген-эндоскопа и эхоэндоскопа. Специальный инструмент с боковым окуляром вводится через рот в двенадцатиперстную кишку и под рентген− или УЗИ-контролем проводится хирургическая манипуляция на протоках поджелудочной железы или желчного пузыря. При необходимости, в суженный или перекрытый камнем или сгустком проток ставится стент, конкремент удаляется, проходимость восстанавливается.
В связи с применением высокотехнологичного оборудования, все малоинвазивные и бескровные методы эффективны при правильно выполненной технике вмешательства квалифицированным специалистом. Но даже в таких случаях возникают определенные трудности для врача в связи:
- с отсутствием достаточного пространства для манипуляций,
- с тактильным контактом при наложении швов,
- с невозможностью наблюдения за действиями непосредственно в операционном поле.
Поэтому осложнения после операции, проведенной щадящим способом, встречаются очень редко в виде:
- кровотечения при наложении швов,
- инфицирования,
- развития в дальнейшем абсцесса или образования ложной кисты.
На практике отличие малоинвазивных и неинвазивных методов от лапаротомического состоит:
- в отсутствии осложнений,
- в безопасности,
- в коротких сроках лечения в стационаре,
- в быстрой реабилитации.
Эти способы получили хорошие отзывы специалистов и применяются даже для лечения детей.
Опасна ли для жизни операция на поджелудочную железу?
Заболевания поджелудочной железы протекают с прогрессированием. Во многих случаях прогноз неблагоприятен для жизни: при несвоевременной диагностике, лечении или тяжелом состоянии может быть летальный исход. Необходимо как можно раньше проводить хирургическое вмешательство при имеющихся показаниях.
Хирургическое вмешательство является сложной и длительной процедурой и, согласно статистике, сопровождается высокой смертностью. Но это не означает, что оперироваться опасно. Патология ПЖ настолько тяжелая, что при показаниях к операции для сохранения жизни и здоровья отказываться от радикального лечения нельзя. Уже в процессе хирургических манипуляций возможно прогнозирование дальнейшего состояния пациента и возникновение осложнений.
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.
Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение,
- перитонит,
- печеночно-почечная недостаточность,
- панкреонекроз,
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
Если состояние стабильное, больной через 24 часа переводится в хирургическое отделение. Там проводится дальнейшее лечение, уход, с третьих суток назначается диетическое питание. Комплексная терапия, включающая и специальное питание, назначается также индивидуально, с учетом проведенной операции, состояния, наличия осложнений.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Реабилитация больного
Сроки реабилитации после перенесенной операции на поджелудочной железе могут отличаться. Они зависят от патологии, объема проведенного радикального вмешательства, сопутствующих заболеваний и образа жизни. Если оперативное лечение было вызвано обширным панкреонекрозом или раком ПЖ и произведена частичная или тотальная резекция ПЖ и соседних органов, то на восстановление организма потребуется много месяцев, некоторым — год. И после этого периода придется проживать в щадящем режиме, придерживаясь жесткой диеты, постоянно принимая прописанные лекарственные препараты.
Дома человек ощущает постоянную слабость, усталость, вялость. Это нормальное состояние после тяжелой операции. Важно соблюдать режим и найти баланс между активностью и отдыхом.
В течение первых 2 недель после выписки назначается полный покой (физический и психоэмоциональный), диета и медикаментозное лечение. Щадящий режим подразумевает послеобеденный сон, отсутствие стресса и психологических нагрузок. Чтение, домашние дела, телевизионный просмотр не должны усиливать чувство усталости.
Выходить на улицу можно примерно через 2 недели. Рекомендуются прогулки на свежем воздухе спокойным шагом, постепенно увеличивая их продолжительность. Физическая активность улучшает самочувствие, укрепляет сердце и сосуды, повышает аппетит.
Закрыть лист нетрудоспособности и возвратиться к профессиональной деятельности можно будет примерно через 3 месяца. Но это неабсолютный срок — все зависит от состояния здоровья и клинико-лабораторных показателей. У некоторых пациентов это происходит раньше. Многим после тяжелых операций в связи с утратой трудоспособности устанавливается группа инвалидности на год. В течение этого времени пациент живет, придерживаясь диеты, распорядка, принимает назначенную медикаментозную терапию, проходит физиотерапевтические процедуры. Гастроэнтеролог или терапевт наблюдает пациента, контролирует лабораторные показатели крови и мочи, корректирует лечение. Больной посещает также специалиста в связи с эндокринной патологией: после проведения масштабных операций на ПЖ развивается сахарный диабет. Насколько качественно он проживет это время, зависит от точного соблюдения советов врачей.
Через установленный срок пациент вновь проходит МСЭК (медико-социальную экспертную комиссию), на которой решается вопрос о возможности возврата к труду. Даже после восстановления физического состояния и социального статуса многим людям необходимо будет пожизненно употреблять лекарственные препараты, ограничивать себя в еде.
Послеоперационное лечение
Лечебная тактика разрабатывается врачом после изучения данных обследований до и после операции, с учетом состояния пациента. Несмотря на то что здоровье и общее самочувствие человека зависят от выбранной методики хирургического лечения и качества реабилитационных мероприятий, смертность после операции остается высокой. Выбор правильной стратегии лечения важен не только для нормализации жизненно важных показателей, но и для предупреждения рецидивов болезни, достижения стойкой ремиссии.
Еще в стационаре больному назначается замещающая терапия в виде ферментов и инсулина, рассчитывается доза и кратность приема. В дальнейшем гастроэнтеролог и эндокринолог корректируют терапию. В большинстве случаев — это пожизненное лечение.
Одновременно пациент принимает еще ряд препаратов разных групп:
- спазмолитики и анальгетики (при наличии болей),
- ИПП – ингибиторы протонной помпы,
- гепатопротекторы (при нарушении функций печени),
- воздействующие на метеоризм,
- нормализующие стул,
- поливитамины и микроэлементы,
- успокоительные, антидепрессанты.
Все медикаменты назначает врач, он же изменяет дозировку.
Обязательным условием нормализации состояния является модификация образа жизни: отказ от алкоголя и других зависимостей (курения).
Диета
Диетическое питание — одна из важных составляющих комплексного лечения. От строгого соблюдения диеты зависит дальнейший прогноз: даже небольшое нарушение в питании может вызвать тяжелый рецидив. Поэтому ограничения в еде, отказ от употребления алкогольных напитков и курения — обязательное условие для наступления ремиссии.
После выписки из стационара диета соответствует столу № 5П по Певзнеру, первому варианту, в протертом виде (2 месяца), при наступлении ремиссии меняется на № 5П, второй вариант, непротертый вид (6—12 месяцев). В дальнейшем возможно назначение стола № 1 в разных модификациях.
Для восстановления после операции соблюдать жесткие ограничения в еде придется полгода. В дальнейшем рацион расширяется, происходят изменения в диете, постепенно вводятся новые продукты. Правильное питание:
- частое и дробное — маленькими порциями 6—8 раз в день (в дальнейшем корректируется: частота приема пищи уменьшается до 3-кратного с перекусами 2 раза в день),
- теплое,
- перетертое до пюреобразной консистенции,
- приготовленное на пару или путем варки и тушения.
На всех этапах болезни, включая ремиссию, запрещаются жирные, жареные, острые, копченые блюда. Для составления меню используются специальные таблицы с указанием списка разрешенных и запрещенных продуктов, их калорийности.
Любые изменения в рационе должны быть согласованы с врачом. Диета после операции на поджелудочной железе должна соблюдаться в течение всей жизни.
Лечебная физкультура
Лечебная физкультура (ЛФК) является важным этапом в восстановлении организма. Назначается при достижении полной ремиссии. В остром периоде и после операции на протяжении 2—3 недель любые физические нагрузки категорически запрещены. ЛФК улучшает общее состояние человека, его физический и психический статус, влияет на нормализацию функций не только поджелудочной железы, но и остальных органов пищеварения, улучшает аппетит, нормализует стул, снижает метеоризм, убирает застой желчи в протоках.
Через 2 недели после выписки разрешаются пешие прогулки, позже врач назначает специальный комплекс упражнений и самомассаж для поджелудочной железы и других органов пищеварения. В сочетании с утренней зарядкой и дыхательной гимнастикой это стимулирует пищеварение, укрепляет организм, продляет ремиссию.
Сколько живут после операции на поджелудочной железе?
После операции люди, соблюдающие все медицинские рекомендации, живут относительно долго. От дисциплинированности, правильно организованного режима труда и отдыха, диеты, отказа от алкоголя зависит качество и продолжительность жизни. Важно поддерживать состояние ремиссии и не допустить рецидива болезни. Играют роль сопутствующие заболевания, возраст, проводимые диспансерные мероприятия. При желании и выполнении основных правил человек чувствует себя здоровым и полноценным.
Список литературы
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
- Леонович С.И. Острый панкреатит: актуальные аспекты проблемы. Медицинские новости. 2003 г. №7 стр.55–57.
- Кубышкин В. А., Скоропад В. Ю. Причины летальности и пути ее снижения при остром панкреатите. Хирургия 1989 г. № 7 стр. 138–142.
- Гутнова С. К. Качество жизни больных при хроническом панкреатите. Вестник современной клинической медицины. 2010 г. Т. 3, прил. 1. стр. 52.
Источник