Холецистит жировой инфильтрации поджелудочной железы

Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. – 2004
Источник
Жировая инфильтрация поджелудочной железы – патологическое состояние, при котором здоровые клетки этого органа превращаются в жир. Размер поджелудочной остается без изменений, но она постепенно утрачивает все свои функции. Данное заболевание отличается длительным бессимптомным течением, из-за чего может привести к развитию серьезных осложнений. Чаще всего жировая инфильтрация развивается у людей с острым или хроническим панкреатитом, избыточной массой тела. Болезнь может сопровождаться возникновением серьезных проблем с печенью.
Что это такое, жировая инфильтрация поджелудочной железы?
При ожирении поджелудочной железы происходит нарушение обменных процессов в организме. Клетки, которые умирают в этом органе, замещаются липидами. Организм сохраняет целостность органа, однако ряд его функций утрачивается. Чаще всего причинами данной патологии являются:
- Употребление алкогольных напитков.
- Острый или хронический панкреатит.
- Избыточная масса тела.
- Наличие родственников с диффузными изменениями в печени по типу жировой инфильтрации повышает риск возникновения стеатоза.
- Несоблюдение режима питания при панкреатите.
- Применение неправильных лекарственных средств при воспалении поджелудочной железы.
Статистика показывает, что в большинстве случав жировая инфильтрация диагностируется у пожилых людей – у молодых поджелудочная железа самостоятельно справляется с нагрузками.
Признаки
На начальных стадиях развития болезни симптомы развивающегося ожирения поджелудочной железы могут вообще отсутствовать. Признаки патологии не возникают до тех пор, пока у человека не происходит сдавление определенных участков этого органа. Со временем пациент начинает замечать, что у него появилась сухость во рту, повысилась утомляемость, на слизистой оболочке рта появились язвочки. При дальнейшем развитии патологии возникают следующие проявления:
- Метеоризм.
- Тошнота и рвота.
- Частая диарея.
- Тупые опоясывающие боли в правом подреберье.
- Зуд и покраснение кожных покровов.
- Снижение массы тела пациента.
- Сильные боли в брюшине.
Нужно учитывать, что жировая инфильтрация поджелудочной железы и печени, или гепатоз, – процесс, который может долгое время не проявлять себя никакими признаками.
Стадии
Чтобы лечение для ожирения поджелудочной железы было подобрано максимально эффективным, специалисту после подробной диагностики необходимо определить стадию патологического процесса. На данный момент врачи выделяют 3 стадии:
- Менее 30% клеточной ткани подверглись изменению.
- От 30% до 60% ткани поджелудочной заменились жировыми клетками.
- Более 60% железы переросло в жир.
Учитывайте, что подобная классификация показывает лишь степень распространенности патологии – она не указывает на тяжесть протекающих процессов. Определить, какие осложнения дала болезнь, удастся только после определения точной локализации и скученности жира.
Диагностика
Чтобы лечение жировой инфильтрации поджелудочной железы было максимально эффективным, пациенту необходимо пройти подробную диагностику. Ее назначит лечащий врач. Чтобы определить степень поражения, больного отправляют на следующие процедуры:
- УЗИ поджелудочной железы – наиболее точный метод диагностики липодистрофии органа. Он меняет свою эхогенность, покрывается белыми пятнами.
- Общий и биохимический анализы крови – по их результатам удается определить повышенный уровень альфа=-амилазы.
- Контрастный рентген – позволяет определить, насколько функционирует каждый проток органа.
- КТ и МРТ – наиболее обширные методы диагностики, позволяющие получить информацию обо всех протекающих в организме процессах. Они необходимы для исключения злокачественной природы изменений.
Только после расширенной диагностики лечащий специалист сможет назначать эффективную и безопасную терапию патологии.
Лечение
Только при комплексном подходе вам удастся полностью избавиться от жировой инфильтрации поджелудочной железы. Одного приема лекарственных препаратов в этом случае недостаточно. Чтобы полностью вылечиться, нужно действовать по следующей схеме:
- Определение точных причин, почему возникли отклонения.
- Лечение и защита поджелудочной железы при помощи медикаментозных препаратов.
- Прием витаминных комплексов и препаратов на растительной основе.
- Пересмотр принципов питания, соблюдение специальной диеты.
- Проведение физических разминок, дыхательной гимнастики.
- Ведение здорового образа жизни: полный отказ от вредных привычек.
Подобные меры применяются только при замещении менее 60% поджелудочной железы. Если патологический процесс распространился на больший периметр, человеку могут провести хирургическое вмешательство по иссечению жировых тканей.
Возможные осложнения
Жировая дистрофия – достаточно опасное заболевание. При длительном отсутствии комплексного лечения данная патология легко может спровоцировать возникновение следующих патологий:
- Образование язв на стенках близлежащих органов.
- Резкое снижение глюкозы в крови.
- Образование и движение мелких камней по протокам желчного пузыря.
- Развитие сепсиса.
- Появление расстройств в психике.
- Образование нарывов в поджелудочной, которые могут перерасти в брюшную полость.
- Образование кист внутри органа.
- Нагноения и разрыв в кишечнике.
Принципы питания
Жировая инфильтрация поджелудочной железы требует полного изменения рациона и принципа питания. Очень важно не перезагружать орган, который не может полноценно выполнять возложенные на него функции. В рационе должно присутствовать как можно больше растительных масел и нежирных кислот. Нередко на фоне данной патологии развивается сахарный диабет, из-за которого может возникнуть диабетическая ретинопатия. В таком случае откажитесь от употребления простых углеводов.
После прохождения лечения необходимо сдать контрольный анализ крови и пройти УЗИ органов брюшной полости. Данная патология может вызвать серьезные нарушения в обменных процессах, поэтому комплексное обследование стоит проходить 2 раза в год. Если вы будете соблюдать принципы правильного питания, то вы не допустите возникновения жировой инфильтрации. При данном заболевании запрещено употреблять продукты, которые замедляют пищеварение и могут спровоцировать воспалительный процесс. Стоит полностью отказаться от:
- Жирного, жареного, копченого.
- Алкогольных напитков.
- Острого, соленого, маринованного.
- Сладкого, сдобной выпечки, других кондитерских изделий.
Человек с поражением поджелудочной железы должен питаться часто, но небольшими порциями. Сразу после еды ложиться запрещено, так как это спровоцирует застойные явления в кишечнике – вызовет дополнительную нагрузку на орган. Очень важно пить как можно больше чистой воды – не менее 3 литров в день. Также можно разнообразить рацион минеральными магниево-сульфатными водами или отварами из лекарственных растений.
Источник
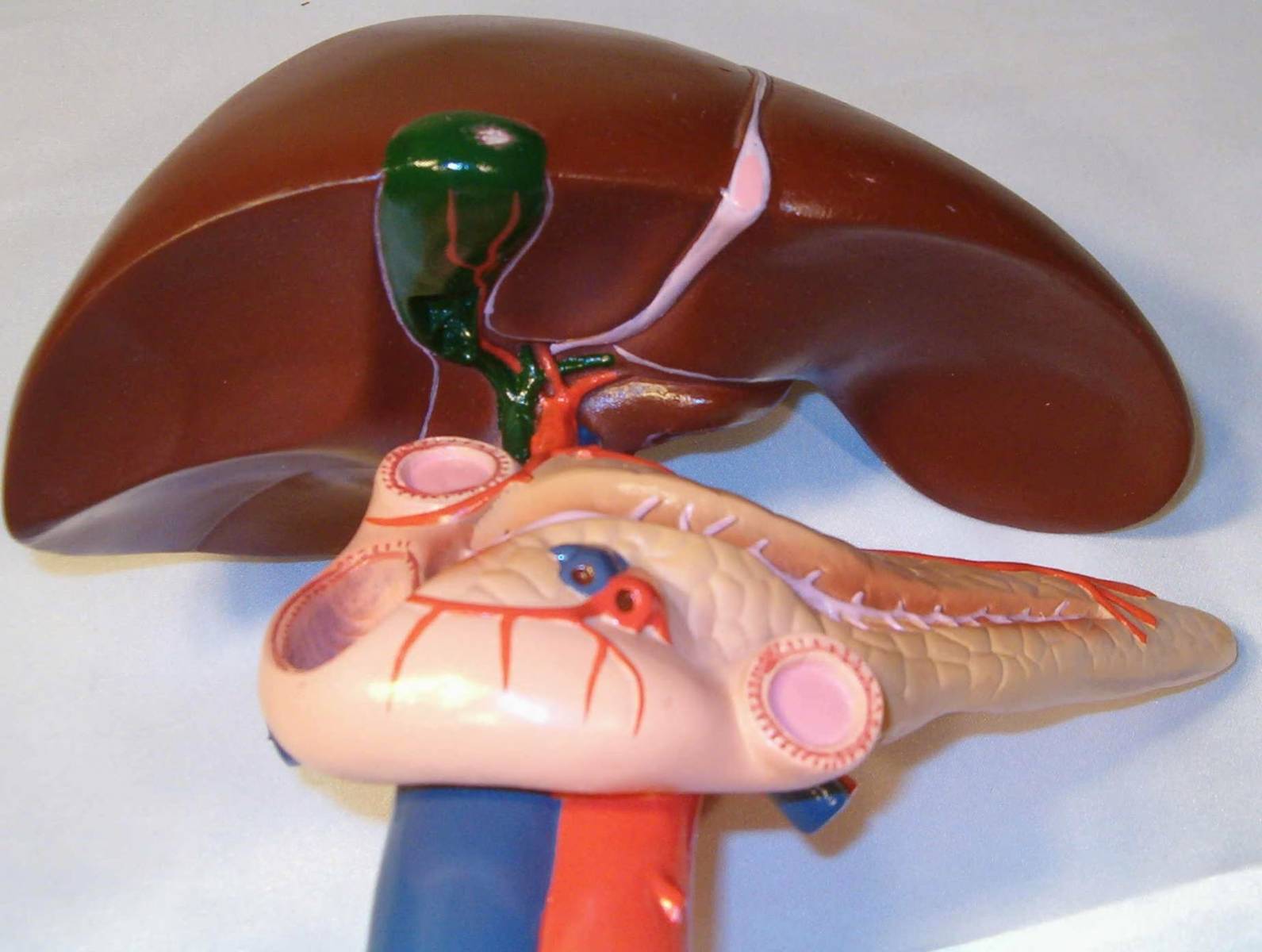 Тесная связь поджелудочной железы и желчного пузыря может привести к холецистопанкреатиту
Тесная связь поджелудочной железы и желчного пузыря может привести к холецистопанкреатитуНередко оба данных заболевания одновременно диагностируются у одного пациента. Поэтому в медицинской карте больного можно встретить диагноз холецистопанкреатит. И хронический панкреатит, и холецистит лечения требуют основательного.
Холецистит представляет собой воспаление желчного пузыря, а панкреатит — поджелудочной железы. Часто обе патологии возникают одновременно или на фоне друг друга, поэтому требуют и совместной терапии. Стоит отметить, что поставить диагноз в данном случае весьма затруднительно, поскольку патологии имеют общие признаки, а болевой синдром локализуется почти в одном месте. Рассмотрим подробнее, что такое хронический холецистит, панкреатит, какие могут быть симптомы и какое следует лечение.
Холецистопанкреатит: причины развития заболевания
Примерно в 80% случаев факторы, повлиявшие на развитие данных нарушений, имеют общие черты. Обе патологии могут возникнуть на фоне следующих причин:
- нарушение в обменных процессах организма;
- нездоровый образ жизни, злоупотребление алкоголем;
- заболевания инфекционного характера;
- патологии желчного пузыря врожденного типа;
- наличие сахарного диабета (независимо от типа), нарушение обмена холестерина;
- опущение органов ЖКТ;
- проблемы с дефекацией (частые запоры, диареи);
- чрезмерное употребление острой, кислой, копченой еды.
 Опущение органов ЖКТ приводит к холециститу и панкреатиту
Опущение органов ЖКТ приводит к холециститу и панкреатиту
Поджелудочная и желчный имеют свои функции и выполняют различные роли в организме. Однако имеют одно схожее назначение — выработка ферментов, улучшающих пищеварение и переваривание продуктов питания. Задача пузыря — концентрировать выделение желчи, вырабатываемой печенью, а поджелудочная вырабатывает ферменты и сок.
В случае развития воспалительного процесса в пузыре происходит застой желчи, как следствие — диагноз холецистит. При хроническом панкреатите возникает явление, провоцирующее пищеварительные ферменты оставаться в железе, за счет чего происходит некое «самопереваривание» органа.
Важно! Когда в организме нет заболеваний и патологических процессов, данные органы работают в паре, поскольку имеют один выводящий проток. Стоит возникнуть проблеме в одном органе, поражается и второй.
Пузырь и железа — органы, задача которых выделять пищеварительные соки, ускоряя и делая более эффективным процесс переваривания пищи. Желчный накапливает желчь, после чего ее выделяет, помогая жирам в тонком кишечнике смешиваться с водой. Поджелудочная же ускоряет расщепление жиров.
Холецистит также может развиваться на фоне образования в желчном пузыре камней, что приводит к закупорке и застойным процессам, далее следует воспалительный процесс. Поскольку поджелудочная и желчный работают в паре, то данный патологический процесс негативно влияет на железу, распространяя воспаление, дистрофические изменения органа.
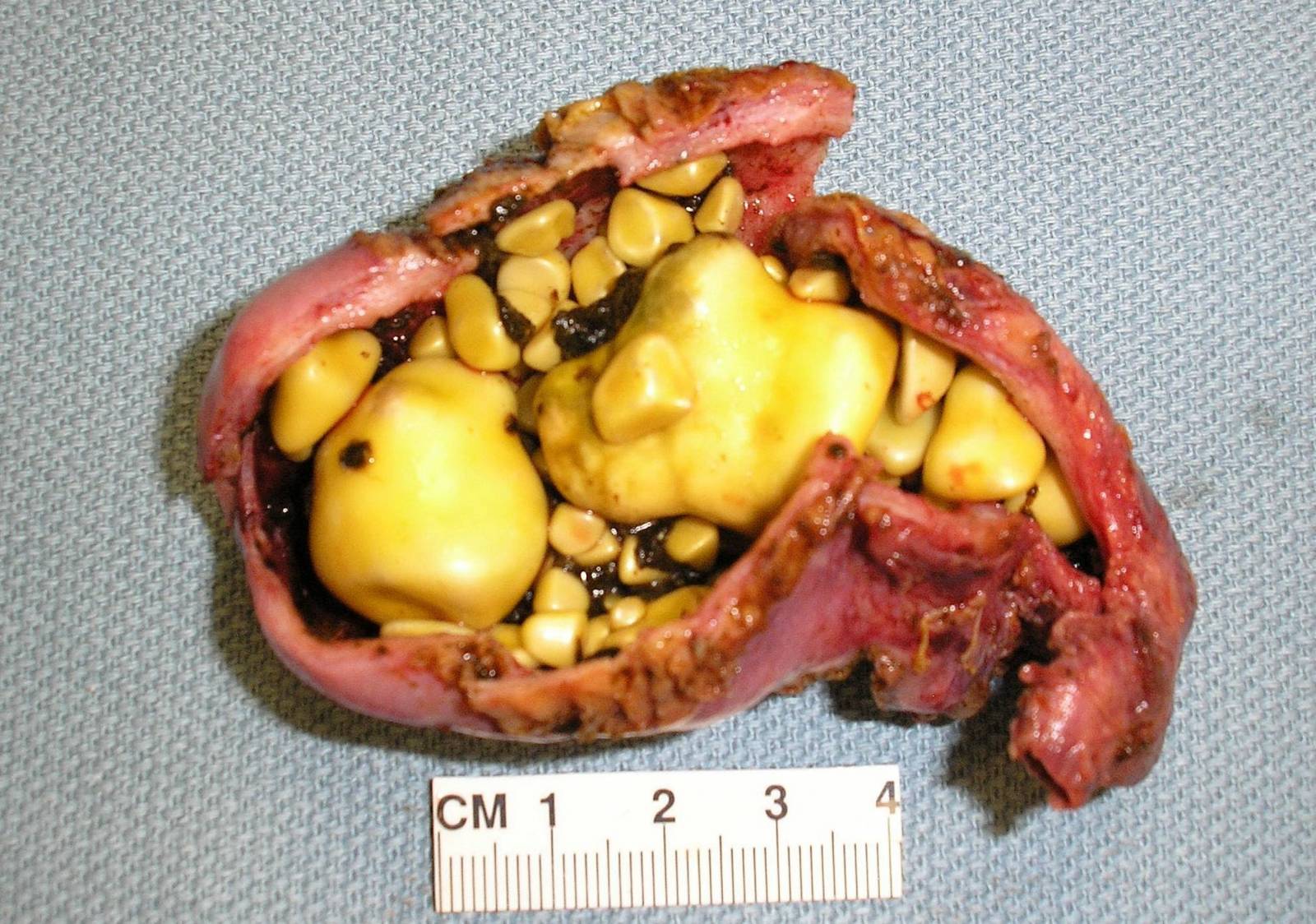 Камни в желчном пузыре приводят к воспалению, которое, в свою очередь, к панкреатиту
Камни в желчном пузыре приводят к воспалению, которое, в свою очередь, к панкреатиту
Симптоматика патологии
Данная патология имеет обширные и многогранные симптомы, так как является проявлением заболеваний разных органов. Проще заподозрить болезнь пациентам с диагнозом холецистит. В таком случае развитие болевого синдрома с правом подреберье, периодическая тошнота после приема пищи — уже говорят о возможном панкреатите. По мере развития заболевания могут возникать и другие признаки:
- боли ноющего характера, тяжесть в правом подреберье, переходящая в левое и отдающая в спину;
- наблюдается горечь во рту, постоянное чувство сухости;
- нарушение стула (диарея, запоры, которые могут быть длительно или чередоваться);
- наблюдается желтый оттенок кожных покровов, возможно повышение температуры тела;
- на фоне данного заболевания могут обостряться другие патологии пациента.
Если вы заметили хотя бы один из симптомов, то лучше не терять времени и обратиться к врачу. Есть большой шанс диагностировать болезнь на раннем сроке, что поможет максимально эффективно ее излечить.
Все вышеперечисленные симптомы нуждаются в медикаментозном лечении в условиях стационара и под наблюдением опытных врачей.
Терапия хронического панкреатита и холецистита
Сразу стоит отметить, что лечение данной патологии требует длительного периода. Не всегда удается добиться стойкого терапевтического эффекта после первого курса медикаментов.
Также лечение имеет свои особенности. Так, перед началом терапии пациенту нельзя в течение суток употреблять пищу, разрешается только обильное питье (очищенная вода или компот из сухофруктов). Прием препаратов — строго по дозировке и назначению врача. Достичь терапевтического эффекта в лечении этих заболеваний возможно, но при условии четкого соблюдения всех рекомендаций специалиста.
 Отвар шиповника помогает стимулировать моторику ЖКТ
Отвар шиповника помогает стимулировать моторику ЖКТ
Лечение лекарственными препаратами
Хронический панкреатит и холецистит, развивающиеся одновременно, требуют медикаментозного лечения, без которого справиться с заболеванием невозможно.
В случае присоединения инфекции назначают антибиотики (чаще широкого спектра действия). Увеличить отток желчи и купировать боли помогут спазмолитические средства. Если был диагностирован слабый тонус рекомендуется прием средств, стимулирующих моторику ЖКТ. Средство можно дополнять отварами ромашки и шиповника. В обязательном порядке пациенту ежедневно нужно употреблять отвар овса или льна.
 Отвар льна при панкреатите и холецистите следует принимать ежедневно
Отвар льна при панкреатите и холецистите следует принимать ежедневно
Диета при лечении заболевания
Важно! Как и другие заболевания желудочно-кишечного тракта, холецистопанкреатит требует не только медикаментозного лечения, но и соблюдения определенной диеты, которая играет немаловажную роль в достижении положительного результата терапии.
Строго запрещается употребление жирных, кислых, копченых и острых продуктов. Алкоголь (и даже слабые алкогольные напитки) должны быть полностью исключены на момент лечения, а в некоторых случаях — пожизненно.
При лечении данной патологии назначается диета №5, используемая в терапии язвенных болезней. В рацион вводится употребление мясных и овощных продуктов, обязательно приготовленных на пару или отварных. Разрешаются овощи и фрукты с минимальным содержанием кислоты. В диету включают чаи, отвары и компоты с небольшим количеством сахара. Не рекомендуется при приготовлении пищи использовать специи и большое количество соли.
 В тяжелых случаях заболевания придерживаться диеты возможно придется всегда
В тяжелых случаях заболевания придерживаться диеты возможно придется всегда
Физиопроцедуры как метод терапии
Дополнительно к медикаментозному лечению и соблюдению диеты рекомендуется применение хвойных или минеральных ванн. Положительно на организм повлияют озокерит, грязевые аппликации с током.
Методы народной медицины
Сразу отметим, что народная медицина в лечении хронического панкреатита и холецистита должна выступать в качестве дополнительного звена, но не как основной терапии. Обязательно перед использованием народных рецептов проконсультируйтесь с врачом, определите степень полезности в вашем случае.
Совет! Стоит знать, что некоторые лечебные растения могут быть несовместимы с компонентами лекарственного препарата, ведь это может повлечь за собой развитие побочных эффектов.
Профилактические меры: как не запустить болезнь
Соблюдение профилактических мер будет весьма актуально для пациентов с холециститом. Ведь крайне важно не спровоцировать развитие панкреатита или его обострение. В первую очередь следует обратить внимание на питание и скорректировать его. Разделить весь дневной прием пищи на небольшие порции таким образом, чтобы превратить 3-разовое стандартное питание на 5-6 приемов пищи. Порции должны быть небольшими.
 Медицинские препараты обязательны, без надеяться на улучшение не стоит
Медицинские препараты обязательны, без надеяться на улучшение не стоит
Не забывайте о приеме медикаментозных препаратов. Не стоит прекращать их прием после незначительного улучшения и снижения болевого синдрома. В некоторых случаях может потребоваться пожизненное соблюдение диеты и прием определенных препаратов во избежание развития осложнений. Хронический панкреатит и холецистит в острых формах потребуют ежегодного лечения в санаторно-курортных учреждениях.
Источник
