Гормон поджелудочной железы суставы

Больные, которым диагностировали панкреатит, на приеме у врача часто жалуются, что болят суставы. Это воспалительное заболевание, при котором происходит поражение слизистого слоя поджелудочной железы, сопровождается болевыми ощущениями различной интенсивности. Обычно боль локализуется в животе, но некоторые пациенты отмечают болезненный дискомфорт в суставах. Информацию можно получить после более подробного ознакомления с анатомией пищеварительной железы, вырабатывающей ферменты для расщепления белков, жиров и углеводов.

Где связь?
Поджелудочная железа находится за желудком, а рядом располагаются нервные окончания солнечного сплетения. В связи с такой особенностью строения организма любые воспалительные процессы протекают болезненно, поэтому и орган пищеварительной системы, воспаляясь, начинает болеть. При этом болевой синдром может быть как на животе, так и на спине. Но если с дискомфортом в животе при панкреатите все понятно, то почему же беспокоят суставы, следует разобраться.
Поджелудочная железа выполняет в организме важную функцию. Она регулирует обменные процессы и если они нарушаются, то внутренние органы и системы человека получают недостаточное количество питательных веществ. В первую очередь страдают суставы, которые не снабжаются необходимым количеством кальция, витаминов и прочих важных элементов.
Вернуться к оглавлению
Диагностика
Прежде чем начинать какое-либо лечение, необходимо пройти диагностическое обследование, на основании результатов которого врач подберет индивидуальную терапевтическую схему.
 УЗИ является обязательным этапом диагностирования заболевания.
УЗИ является обязательным этапом диагностирования заболевания.
Важно понимать, что при панкреатите могут страдать и другие органы, системы организма человека, поэтому лечение должно быть подобрано таким образом, чтобы не навредить здоровью и не усугубить состояние. Именно поэтому наблюдая болевой дискомфорт в суставах, необходимо обратиться к профильному медику, который выпишет направление на диагностику. Она включает в себя ультразвуковое исследование, рентген, визуальный осмотр пациента, пальпацию болезненной области тела, а также лабораторные анализы.
Вернуться к оглавлению
Особенности терапевтического курса
Полностью избавиться от суставной боли, возникшей на фоне обострения панкреатита, удастся только после полного устранения воспалительного процесса со стенок поджелудочной железы. Однако, если болезненные ощущения в суставах беспокоят сильно, можно облегчить состояние обезболивающими препаратами. А также помогут устранить боль и улучшить состояние костных сочленений нестероидные противовоспалительные средства и хондропротекторы. Но стоит понимать, что успешным будет только комплексное лечение. Поэтому крайне важно совмещать прием медикаментов с лечебной гимнастикой, массажем, правильным питанием и образом жизни. Диетологи рекомендуют отказаться от спиртного, жирной, жареной пищи, также исключить из меню острые блюда, соленья и сладости. Важно избегать большой нагрузки на суставы, сменить обувь на высоком каблуке моделью с низким ходом.
 Препарат “Кеторолак” поможет снять болевой дискомфорт.
Препарат “Кеторолак” поможет снять болевой дискомфорт.
Список эффективных препаратов, которые обычно применяются в составе комплексного лечения суставной боли:
- «Кетопрофен»;
- «Диклофенак»;
- «Кеторолак»;
- «Флурбипрофен»;
- «Индометацин»;
- «Пироксикам»;
- «Целекоксиб»;
- «Артра»;
- «Мелоксикам»;
- «Метипред»;
- «Хондролон»;
- «Ибупрофен»;
- «Эльбона»;
- «Преднизолон»;
- «Терафлекс»;
- «Дона»;
- «Гидрокортизон»;
- «Дипроспан».
Вернуться к оглавлению
Лечение панкреатита
Чтобы окончательно избавиться от болезненности в суставах, вызванной патологией, необходимо нормализовать состояние поджелудочной железы.
 Больному рекомендуется больше отдыхать и избегать нагрузок.
Больному рекомендуется больше отдыхать и избегать нагрузок.
Терапия панкреатита включает в себя следующие мероприятия:
- Соблюдение постельного режима.
- Прием следующих групп медикаментов:
- противовоспалительные;
- обезболивающие;
- улучшающие деятельность ЖКТ;
- панкреатические ферменты;
- витамины;
- нормализующие кислотно-щелочной баланс.
- Правильное питание.
- Хирургическое вмешательство по мере надобности.
При резкой боли в области поджелудочной железы больному потребуется лечь в постель, поджать коленки к грудной клетке и приложить холодный предмет к эпигастральной области. Основное правило при панкреатите — обеспечить холод, голод и покой. Чтобы снять спазм и уменьшить болезненные ощущения, следует принять «Дротаверин», «Спазмалгон» или «Но-Шпу». В острый период нужно отказаться от еды, разрешается пить только негазированную воду.
 В качестве лечения доктор назначит курс ферментов и подберет препарат.
В качестве лечения доктор назначит курс ферментов и подберет препарат.
Терапия панкреатита основана на приеме ферментов, которые помогают снизить нагрузку на воспаленный орган пищеварительной системы. Они принимают активное участие в расщеплении жиров, белков и углеводов. К таким относятся следующие фармацевтические препараты:
- «Фестал»;
- «Креон»;
- «Эрмиталь»;
- «Вигератин»;
- «Панкреатин»;
- «Биозим».
Для нормализации рН рекомендуется принимать «Фосфалюгель», «Алмагель», «Циметидин» или «Гастал». Вместе с этим, следует пить витамины группы В, С, А, Е, а также кокарбоксилазу и липоевую кислоту. Лечебный курс для больных панкреатитом включает в себя медикаменты, улучшающие функционирование органов ЖКТ. Высокой эффективностью обладает «Мотилиум», «Церукал», «Итоприд».
Источник
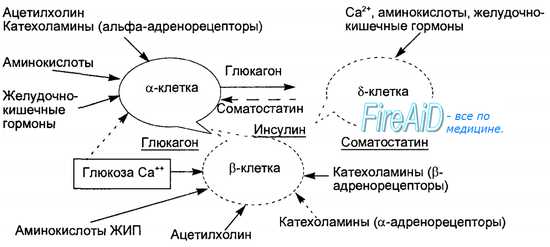
Оглавление темы “Гормон околощитовидных желез. Гормоны эпифиза. Гормоны поджелудочной железы. Гормоны половых желез. Гормоны тимуса.”: Гормоны поджелудочной железы. Островки Лангерганса. Соматостатин. Амилин. Регуляторные функции гормонов поджелудочной железы.Эндокринную функцию в поджелудочной железе выполняют скопления клеток эпителиального происхождения, получившие название островков Лангерганса и составляющие всего 1 —2 % массы поджелудочной железы — экзокринного органа, образующего панкреатический пищеварительный сок. Количество островков в железе взрослого человека очень велико и составляет от 200 тысяч до полутора миллионов. В островках различают несколько типов клеток, продуцирующих гормоны: альфа-клетки образуют глюкагон, бета-клетки — инсулин, дельта-клетки — соматостатин, джи-клетки — гастрин и РР- или F-клетки — панкреатический полипептид. Помимо инсулина в бета-клетках синтезируется гормон амилин, обладающий противоположными инсулину эффектами. Кровоснабжение островков более интенсивно, чем основной паренхимы железы. Иннервация осуществляется постганлионарными симпатическими и парасимпатическими нервами, причем среди клеток островков расположены нервные клетки, образующие нейроинсулярные комплексы.
Инсулин синтезируется в эндоплазматическом ретикулуме бета-клеток вначале в виде пре-проинсулина, затем от него отщепляется 23-аминокис-лотная цепь и остающаяся молекула носит название проинсулина. В комплексе Гольджи проинсулин упаковывается в гранулы, в них осуществляется расщепление проинсулина на инсулин и соединительный пептид (С-пептид). В гранулах инсулин депонируется в виде полимера и частично в комплексе с цинком. Количество депонированного в гранулах инсулина почти в 10 раз превышает суточную потребность в гормоне. Секреция инсулина происходит путем экзоцитоза гранул, при этом в кровь поступает эквимолярное количество инсулина и С-пептида. Определение содержания последнего в крови является важным диагностическим тестом оценки секреторной способности (3-клеток. Секреция инсулина является кальцийзависимым процессом. Под влиянием стимула — повышенного уровня глюкозы в крови — мембрана бета-клеток деполяризуется, ионы кальция входят в клетки, что запускает процесс сокращения внутриклеточной микротубулярной системы и перемещение гранул к плазматической мембране с последующим их экзоцитозом. Секреторная функция разных клеток островков взаимосвязана, зависит от эффектов образуемых ими гормонов, в связи с чем островки рассматриваются как своеобразный «мини-орган» (рис. 6.21). Выделяют два вида секреции инсулина: базальную и стимулированную. Базальная секреция инсулина осуществляется постоянно, даже при голодании и уровне глюкозы крови ниже 4 ммоль/л. Стимулированная секреция инсулина представляет собой ответ бета-клеток островков на повышенный уровень D-глюкозы в притекающей к бета-клеткам крови. Под влиянием глюкозы активируется энергетический рецептор бета-клеток, что увеличивает транспорт в клетку ионов кальция, активирует аденилатциклазу и пул (фонд) цАМФ. Через эти посредники глюкоза стимулирует выброс инсулина в кровь из специфических секреторных гранул. Усиливает ответ бета-клеток на действие глюкозы гормон двенадцатиперстной кишки — желудочный ингибиторный пептид (ЖИП). В регуляции секреции инсулина определенную роль играет и вегетативная нервная система. Блуждающий нерв и ацетилхолин стимулируют секрецию инсулина, а симпатические нервы и норадреналин через альфа-адренорецепторы подавляют секрецию инсулина и стимулируют выброс глюкагона. Специфическим ингибитором продукции инсулина является гормон дельта-клеток островков — соматостатин. Этот гормон образуется и в кишечнике, где тормозит всасывание глюкозы и тем самым уменьшает ответную реакцию бета-клеток на глюкозный стимул. Образование в поджелудочной железе и кишечнике пептидов, аналогичных мосговым, например сомато-статина, подтверждает существование в организме единой APUD-системы. Секреция глюкагона стимулируется снижением уровня глюкозы в крови, гормонами желудочно-кишечного тракта (ЖИП гастрин, секретин, холе-цистокинин-панкреозимин) и при уменьшении в крови ионов Са2+. Подавляют секрецию глюкагона инсулин, соматостатин, глюкоза крови и Са2+. В эндокринных клетках кишечника образуется глюкагоноподобный пептид-1, стимулирующий всасывание глюкозы и секрецию инсулина после приема пищи. Клетки желудочно-кишечного тракта, продуцирующие гормоны, являются своеобразными «приборами раннего оповещения» клеток панкреатических островков о поступлении пищевых веществ в организм, требующих для утилизации и распределения участия панкреатических гормонов. Эта функциональная взаимосвязь нашла отражение в термине «гастро-энтеро-панкреатическая система». – Также рекомендуем “Инсулин. Физиологические эффекты инсулина. Схема транспорта глюкозы через клеточные мембраны. Основные эффекты инсулина.” |
Источник
Поджелудочная железа – важная составляющая пищеварительной системы человека. Она является главным поставщиком ферментов, без которых невозможно полноценное переваривание белков, жиров и углеводов. Но выделением панкреатического сока ее деятельность не ограничивается. Особые структуры железы – островки Лангерганса, которые выполняют эндокринную функцию, секретируя инсулин, глюкагон, соматостатин, панкреатический полипептид, гастрин и грелин. Гормоны поджелудочной железы участвуют во всех видах обмена, нарушение их выработки ведет к развитию серьезных заболеваний.
 Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Гормоны поджелудочной железы регулируют функции пищеварительной системы и обмен веществ
Эндокринная часть поджелудочной железы
Клетки поджелудочной железы, синтезирующие гормональноактивные вещества, называются инсулоцитами. Они расположены в железе скоплениями – островками Лангерганса. Общая масса островков составляет всего 2% от веса органа. По строению различают несколько типов инсулоцитов: альфа, бета, дельта, РР и эпсилон. Каждая разновидность клеток способна образовывать и секретировать определенный вид гормонов.
Какие гормоны вырабатывает поджелудочная железа
Перечень панкреатических гормонов обширный. Одни описаны очень подробно, а свойства других изучены еще недостаточно. К первым относится инсулин, считающийся самым изученным гормоном. К представителям биологически активных веществ, исследованных недостаточно, можно отнести панкреатический полипептид.
Инсулин
Особые клетки (бета-клетки) островков Лангерганса поджелудочной железы синтезируют гормон пептидной природы, получивший название инсулин. Спектр действия инсулина широк, но основное его назначение – понижение уровня глюкозы в плазме крови. Влияние на обмен углеводов реализуется благодаря способности инсулина:
- облегчать поступление глюкозы в клетку путем повышения проницаемости мембран;
- стимулировать усвоение глюкозы клетками;
- активировать образование в печени и мышечной ткани гликогена, являющегося основной формой хранения глюкозы;
- подавлять процесс гликогенолиза – расщепления гликогена до глюкозы;
- тормозить глюконеогенез – синтезирование глюкозы из белков и жиров.
Но не только метаболизм углеводов является сферой приложения гормона. Инсулин способен влиять на белковый и жировой обмен через:
- стимуляцию синтеза триглицеридов и жирных кислот;
- облегчение поступления глюкозы в адипоциты (жировые клетки);
- активизацию липогенеза – синтеза жиров из глюкозы;
- торможение липолиза – расщепления жиров;
- угнетение процессов распада белка;
- повышение проницаемости клеточных мембран для аминокислот;
- стимуляцию синтеза белка.
Инсулин обеспечивает ткани запасами потенциальных источников энергии. Его анаболический эффект приводит к увеличению депо белка и липидов в клетке и определяет роль в регуляции процессов роста и развития. Кроме того, инсулин влияет на водно-солевой обмен: облегчает поступление калия в печень и мышцы, способствует удержанию воды в организме.
Главным стимулом образования и секреции инсулина является рост уровня глюкозы в сыворотке крови. К увеличению синтеза инсулина также приводят гормоны:
- холецистокинин;
- глюкагон;
- глюкозозависимый инсулинотропный полипептид;
- эстрогены;
- кортикотропин.
Поражение бета-клеток ведет к нехватке или отсутствию инсулина – развивается сахарный диабет 1-го типа. Кроме генетической предрасположенности, в возникновении этой формы заболевания играют роль вирусные инфекции, стрессовые воздействия, погрешности питания. Инсулинорезистентность (невосприимчивостью тканей к гормону) лежит в основе диабета 2-го типа.
 Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Выработка инсулина зависит, главным образом, от уровня глюкозы в крови
Глюкагон
Пептид, производимый альфа-клетками островков поджелудочной железы, называется глюкагоном. Его действие на человеческий организм противоположно действию инсулина и заключается в повышении уровня сахара в крови. Основная задача – поддержание стабильного уровня глюкозы в плазме между приемами пищи, выполняется за счет:
- расщепления гликогена в печени до глюкозы;
- синтеза глюкозы из белков и жиров;
- угнетения процессов окисления глюкозы;
- стимуляции расщепления жиров;
- образования кетоновых тел из жирных кислот в клетках печени.
Глюкагон повышает сократительную способность сердечной мышцы, не влияя на ее возбудимость. Результатом является рост давления, силы и частоты сердечных сокращений. В стрессовых ситуациях и при физических нагрузках глюкагон облегчает скелетным мышцам доступ к энергетическим запасам и улучшает их кровоснабжение благодаря усилению работы сердца.
Глюкагон стимулирует высвобождение инсулина. При инсулиновой недостаточности содержание глюкагона всегда повышено.
Соматостатин
Пептидный гормон соматостатин, вырабатываемый дельта-клетками островков Лангерганса, существует в виде двух биологически активных форм. Он подавляет синтез многих гормонов, нейромедиаторов и пептидов.
Соматостатин, кроме того, замедляет всасывание глюкозы в кишечнике, снижает секрецию соляной кислоты, моторику желудка и секрецию желчи. Синтез соматостатина возрастает при высоких концентрациях глюкозы, аминокислот и жирных кислот в крови.
Читайте также:
Как сохранить здоровье поджелудочной железы: 5 советов
6 признаков гипогликемии
Враги фигуры: 9 продуктов, усиливающих аппетит
Гастрин
Гастрин – пептидный гормон, кроме поджелудочной железы вырабатывается клетками слизистой оболочки желудка. По количеству аминокислот, входящих в его состав, различают несколько форм гастрина: гастрин-14, гастрин-17, гастрин-34. Поджелудочная железа секретирует в основном последний. Гастрин участвует в желудочной фазе пищеварения и создает условия для последующей кишечной фазы посредством:
- увеличения секреции соляной кислоты;
- стимуляции выработки протеолитического фермента – пепсина;
- активизации выделения бикарбонатов и слизи внутренней оболочкой желудка;
- усиления моторики желудка и кишечника;
- стимуляции секреции кишечных, панкреатических гормонов и ферментов;
- усиления кровоснабжения и активации восстановления слизистой оболочки желудка.
Стимулируют выработку гастрина, на который влияет растяжение желудка при приеме пищи, продукты переваривания белков, алкоголь, кофе, гастрин-высвобождающий пептид, выделяемый нервными отростками в стенке желудка. Уровень гастрина растет при синдроме Золлингера – Эллисона (опухоль островкового аппарата поджелудочной железы), стрессе, приеме нестероидных противовоспалительных препаратов.
Определяют уровень гастрина при дифференциальной диагностике язвенной болезни и болезни Аддисона – Бирмера. Это заболевание еще называют пернициозной анемией. При нем нарушение кроветворения и симптомы анемии вызваны не дефицитом железа, что встречается чаще, а нехваткой витамина В12 и фолиевой кислоты.
Грелин
Грелин продуцируют эпсилон-клетки поджелудочной железы и специальные клетки слизистой оболочки желудка. Гормон вызывает чувство голода. Он взаимодействует с центрами головного мозга, стимулируя секрецию нейропептида Y, ответственного за возбуждение аппетита. Концентрация грелина перед приемом пищи растет, а после – снижается. Функции грелина разнообразны:
- стимулирует секрецию соматотропина – гормона роста;
- усиливает выделение слюны и готовит пищеварительную систему к приему пищи;
- усиливает сократимость желудка;
- регулирует секреторную активность поджелудочной железы;
- повышает уровень глюкозы, липидов и холестерола в крови;
- регулирует массу тела;
- обостряет чувствительность к пищевым запахам.
Грелин координирует энергетические потребности организма и участвует в регуляции состояния психики: депрессивные и стрессовые ситуации повышают аппетит. Кроме того, он оказывает действие на память, способность к обучению, процессы сна и бодрствования. Уровень грелина увеличивается при голодании, похудении, низкой калорийности пищи и уменьшении содержания глюкозы в крови. При ожирении, сахарном диабете 2-го типа отмечается снижение концентрации грелина.
 Грелин – гормон, отвечающий за чувство голода
Грелин – гормон, отвечающий за чувство голода
Панкреатический полипептид
Панкреатический полипептид является продуктом синтеза РР-клеток поджелудочной железы. Его относят к регуляторам пищевого режима. Действие панкреатического полипептида на процессы пищеварения следующее:
- угнетает внешнесекреторную активность поджелудочной железы;
- сокращает выработку панкреатических ферментов;
- ослабляет перистальтику желчного пузыря;
- тормозит глюконеогенез в печени;
- усиливает пролиферацию слизистой оболочки тонкой кишки.
Секреции панкреатического полипептида способствует богатая белком пища, голодание, физические нагрузки, резкое падение уровня сахара крови. Снижают выделяемое количество полипептида соматостатин и глюкоза, введенная внутривенно.
Вывод
Нормальное функционирование организма требует слаженной работы всех эндокринных органов. Врожденные и приобретенные заболевания поджелудочной железы ведут к нарушению секреции панкреатических гормонов. Понимание их роли в системе нейрогуморальной регуляции помогает успешно решать диагностические и лечебные задачи.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник