Гной дренаж поджелудочной железы

Оглавление темы “Операции при нагноении поджелудочной железы.”:
- Показания для дренирования абсцесса поджелудочной железы
- Доступ и ход операции дренирования абсцесса поджелудочной железы
Доступ и ход операции дренирования абсцесса поджелудочной железы
Можно использовать как срединную лапаротомию, так и двусторонний подрёберный доступ. Адекватная ревизия органов брюшной полости особенно важна, поскольку абсцесс поджелудочной железы может распространиться от железы вниз (по правому или левому боковому каналу вдоль восходящей или нисходящей ободочной кишки), в брыжейку поперечной ободочной кишки либо в левое или правое подреберье.
В наши дни превосходный метод лучевой диагностики — тонкослойная трёхмерная РКТ — позволяет детально оценить распространённость поражения у больных панкреонекрозом, осложнённым абсцессами железы. Ультразвуковое исследование позволяет проводить динамическое наблюдение и достаточно точно определять локализацию воспалительного процесса. После вхождения в брюшную полость хирург, если это возможно, отделяет сальник от поперечной ободочной кишки и откидывает его в краниальном направлении.
Иногда сальник настолько приращён, что отсечь его невозможно. В этом случае его рассекают ниже уровня большой кривизны желудка и отводят кверху. Необходимо исследовать весь малый сальник. Большие скопления гноя встречают редко. Гораздо чаще обнаруживают комковатые некротические массы, заполняющие малый сальник и окружающие поджелудочную железу. Часто их считают некротизированной железой. Ещё чаще встречают некротизированные мягкие ткани и жировой некроз, окружающие воспалённую поджелудочную железу. Если больному была проведена трёхмерная РКТ, то области распространения абсцесса из малого сальника обычно известны уже до операции.
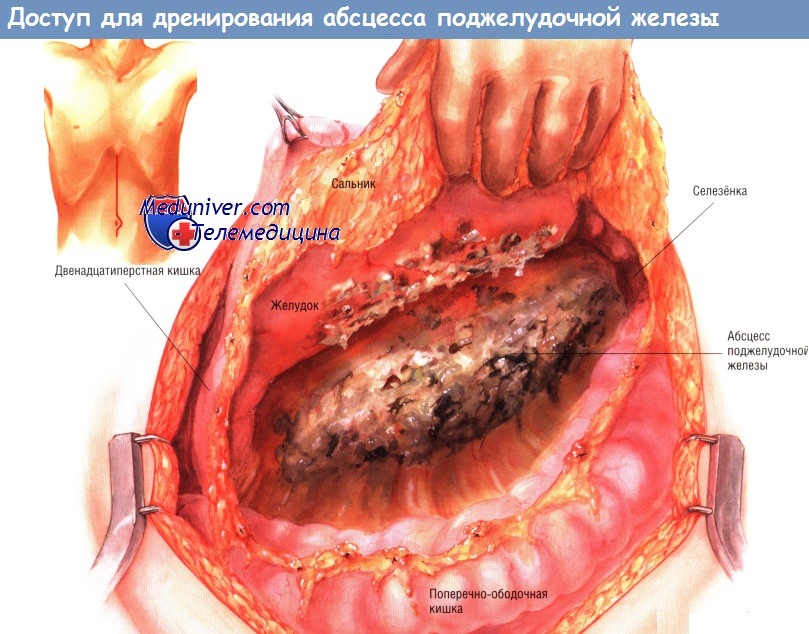
Тем не менее в любом случае важно, чтобы поперечная ободочная кишка была отведена в краниальном направлении, после чего хирург должен проверить, нет ли распространения абсцесса вниз по забрюшинному пространству, а также в корень брыжейки поперечной ободочной кишки. Это частые пути распространения абсцесса.
При поражении абсцессом корня брыжейки поперечной ободочной кишки необходима расширенная санация этой области.
Если предоперационные лучевые исследования указывают на возможное распространение абсцесса по правому боковому каналу, тогда очень важно отвести вниз печёночный угол толстой кишки и мобилизовать восходящую ободочную кишку из забрюшинного пространства. Манёвр позволяет санировать гнойный затёк, идущий вниз вдоль правого бокового канала. Обычно в то же время рекомендуют мобилизовать двенадцатиперстную кишку по Кохеру, чтобы убедиться в отсутствии распространения некротических тканей от головки железы в краниальном направлении.
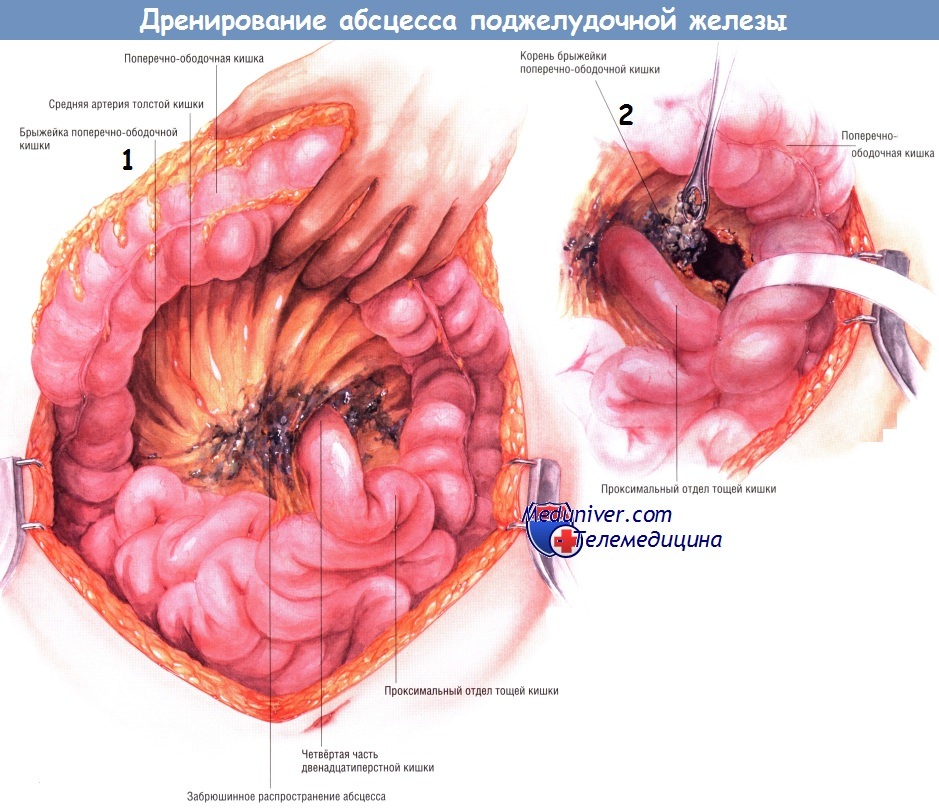
Если выявлен затёк гноя вниз, вдоль левого бокового канала, необходима мобилизация левой половины толстой кишки. Она позволяет увидеть любые распространения некротических тканей и абсцесса вниз, вдоль левого бокового канала и позволяет санировать их. Удаление комковатой инфицированной некротической ткани из малого сальника и всех областей распространения гнойника можно выполнить острым путём, ножницами. Однако чаще всего хирурги предпочитают удалять омертвевшие ткани тупым путём — пальцами либо тупферами. Вновь подчеркнём, что некротические ткани, кажущиеся участками панкреонекроза, на самом деле являются омертвевшей жировой клетчаткой, лежащей над ещё жизнеспособной железой или по её периферии.
Во время этой фазы санации необходимо пройти по ходу абсцесса до хвоста железы и убедиться в том, что не пропущены затёки абсцесса в левый верхний квадрант живота, в левое поддиафрагмальное пространство.
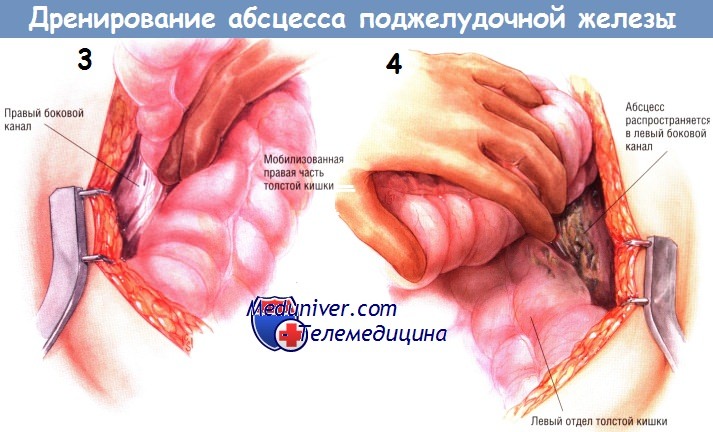
Когда процесс санации достигнет точки, где удаление некротических тканей вызывает кровотечение, следует обильно промыть гнойник. Мы предпочитаем использовать раствор натрия хлорида, содержащий антибиотики. К трудно останавливаемым кровотечениям приводит лишь агрессивное удаление некротических тканей острым путём.
Существует несколько способов дренирования гнойника. Один из них состоит во введении в карманы абсцесса нескольких дренажных трубок из силиконового пластика, присоединённых к закрытым аспирационным системам. У представленного больного санированы и дренированы малый сальник, левый боковой канал, корень брыжейки поперечной ободочной кишки и забрюшинное пространство по ходу брыжейки поперечной ободочной кишки. Кроме того, можно установить катетеры для промывания гнойника. Когда дренажи и катетеры будут установлены, брюшную полость закрывают.
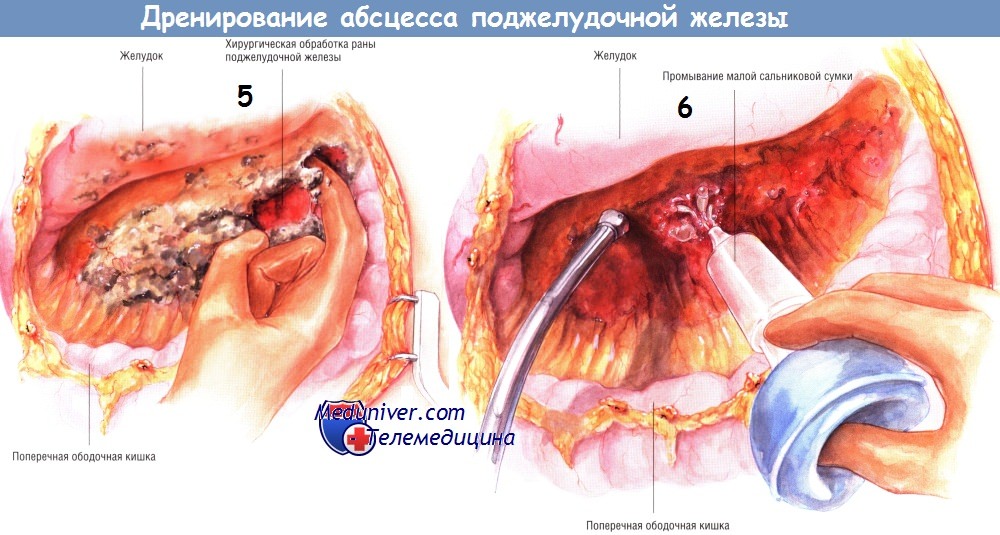
После улучшения состояния больного можно будет выполнить рентгеновское контрастное исследование карманов абсцесса (контрастное вещество вводят по дренажным трубкам) и по мере заживления гнойников постепенно, медленно удалить дренажи.
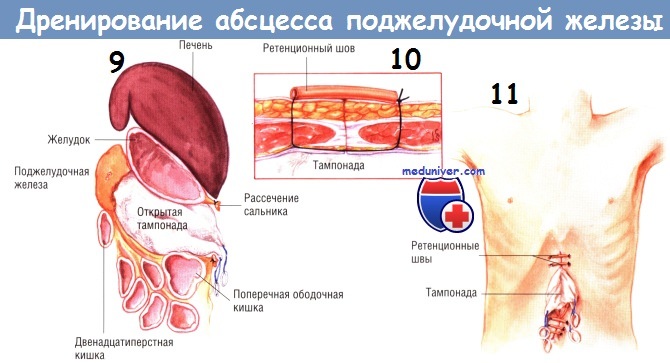
Другой способ дренирования — тампонада всего малого сальника и всех карманов гнойника мягкой марлей или марлевыми салфетками Микулича. Конец каждого тампона необходимо вывести из раны наружу. Рекомендуют дополнительно маркировать концы выведенных тампонов. Когда гнойник тампонируют, предполагают менять марлю каждые 2-3 дня, тем самым продолжая механическую санацию полостей гнойника.
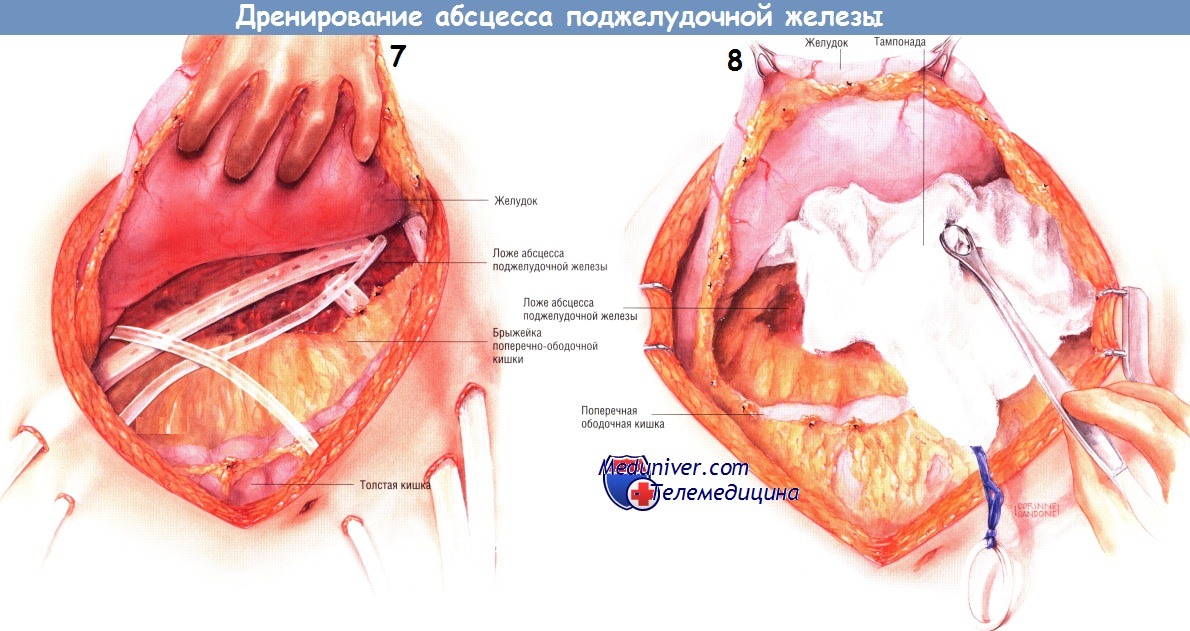
Этот метод особенно эффективен, когда во время первоначальной операции полная санация была невозможна. Верхний и нижний края раны закрывают большими сводящими швами нейлоном № 2 с резиновыми прокладками, вырезанными из катетеров 18 Fr. После операции повязки можно периодически орошать растворами, содержащими антибиотики. Первую замену тампонов выполняют через 48-72 ч в операционной под общим обезболиванием. Однако в последующем такую процедуру можно проводить в отделении реанимации после введения мощных седативных препаратов.
Замену тампонов повторяют каждые 2-3 дня до тех пор, пока не будет явных признаков очищения абсцесса, и его полость не начнет гранулироваться. Обычно это происходит после нескольких замен тампонов. Затем хирург может ввести в гнойник трубки закрытых аспирационных дренажей и ушить абдоминальную рану. Другой способ — продолжение тампонады до тех пор, пока грануляции и сокращение раны не позволят закрыть брюшную полость. Этот способ требует большего времени, но, возможно, он безопаснее.
– Также рекомендуем “Показания для дивертикуляризации двенадцатиперстной кишки и панкреатического дренажа при травме”
Источник
Абсцесс поджелудочной железы – это полость, заполненная гноем и некротическими массами в ткани железы. В подавляющем большинстве случаев развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения – хирургическая санация абсцесса с последующей антибактериальной терапией.
Общие сведения
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Абсцесс поджелудочной железы
Причины
Абсцесс поджелудочной железы развивается на фоне острого панкреатита, может образовываться при любой форме патологии, кроме отёчной; 3-4% случаев этого заболевания заканчиваются образованием абсцесса. Наиболее часто выявляется на фоне алкогольного панкреатита. Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником. Развитию абсцесса способствуют:
- тяжёлый панкреатит с более чем тремя факторами риска;
- послеоперационный панкреатит;
- ранняя лапаротомия;
- раннее начало энтерального питания;
- нерациональная антибиотикотерапия.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым.
Патогенез
При возникновении острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы.
Симптомы абсцесса
Абсцесс поджелудочной железы формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Осложнения
Абсцесс поджелудочной железы часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагностика
Диагноз абсцесс поджелудочной железы устанавливается специалистом в сфере общей хирургии после тщательного обследования больного. Дифференциальный диагноз проводится с псевдокистой поджелудочной железы, панкреонекрозом. Применяются следующие методы:
- Лабораторные исследования. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
- Визуализирующие методики. УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого.

УЗИ поджелудочной железы. На фоне резкого увеличения размеров железы (обведена пунктиром) в ее головке определяется крупный (до 3 см в диаметре) абсцесс (показан стрелками).
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища. Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.

КТ органов брюшной полости. Диффузно увеличенная поджелудочная железа. Большая стрелка указывает на тело поджелудочной железы, маленькие стрелки – на абсцесс, расположенный в хвосте поджелудочной железы.
Лечение абсцесса поджелудочной железы
Лечение осуществляет абдоминальный хирург. Абсцесс является абсолютным показанием к санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов. Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.

Лапароскопическое дренирование абсцесса поджелудочной железы с некрэктомией.
Прогноз и профилактика
Поскольку причины образования абсцессов поджелудочной железы до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, после проведения операции выживаемость достигает 40-60%. Исход заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
Источник
Любое оперативное вмешательство на ферментообразующих органах — тяжелое испытание для больного. Дополнительное неудобство — продолжительное дренирование раны. В зависимости от темпов выздоровления и особенностей проведенного вмешательства дренаж после операции на поджелудочной составляет 1-5 месяцев.

Фото дренажной трубки, установленной в тело больного
Что такое дренаж и каким он бывает?
Дренаж — система силиконовых трубок, которую ставят пациенту для выведения раневого отделяемого и гноя из зоны оперативного вмешательства. Один его конец вводят в рану, второй сообщается с емкостью для сбора биологических отходов.
Различают следующие виды дренажных систем:
- Пассивные — жидкость выходит самотеком, без использования дополнительных устройств.
- Активные — экссудат и гной удаляется с помощью отсоса, подключенного к дренажу.
- Открытые — внешний конец трубки находится в открытой емкости (бутылка) и свободно контактирует со средой.
- Полуоткрытые — оканчивается полиэтиленовым мешком для сбора отделяемого.
- Закрытые — не контактируют с окружающей средой.
Тип дренажа, который будет использоваться, определяет хирург. Дренаж поджелудочной после хирургической операции обычно закрытый, имеющий активную аспирацию. Перед выпиской из стационара систему заменяют на полуоткрытую. Такой подход позволяет обеспечить отсутствие контакта железы с внешней средой на начальных этапах восстановления и повысить качество жизни больного вне стен медицинской организации.
На заметку: перевод с активной закрытой на пассивную полуоткрытую систему не требует повторной операции и замены трубок. Для этого системы просто отключают от отсоса, а их свободные края герметично соединяют с портом приемной емкости.
Для чего нужен?

Процедура постановки
Во время вмешательства хирург повреждает ткани, которые впоследствии воспаляются (стерильное воспаление). Явление сопровождается экссудацией — пропотеванием жидких фракций крови и лимфы в зону патологических изменений. Помимо этого, при панкреонекрозе рана может длительно нагнаиваться, что приводит к скоплению жидкости и распространению инфекции. С помощью систем из раны удаляется экссудат и гнойные элементы.
Вторым предназначением системы отвода раневого содержимого является контроль происходящего в области проведенной операции. При усиленном отделении гноя врач меняет схему антибактериальной терапии; по концентрации амилазы в жидкости определяется стадия заживления. При кровотечении требуется повторная ревизия раны.
Места постановки
Места дренажей при отмирании тканей железы могут различаются по цели, которые преследует хирург. Обычной практикой является слепое дренирование сальниковой сумки. Трубки проводятся через разрезы в левом и правом подреберье.
Схема позволяет не только реализовывать функции, но и производить промывание некротических участков антибиотиками или анестетиками. Разновидностью способа является проведение трубок через поясничную область, с задней поверхности тела.
Возможные осложнения

Резкое ухудшение состояния пациента свидетельствует о развитии осложнений
Распространенным осложнением дренажей является попадание инфекции в поджелудочную. Несмотря на использование закрытых систем, подобное происходит достаточно часто.
Признаком инфицирования является усиленное выделение гноя, его зловонный запах. У пациента усиливаются проявления общетоксического (гипертермия, ломота в теле, потливость) и болевого синдрома. Лечение производят путем этиотропного воздействия на возбудителя (антибиотики) и промывания щелевидного пространства антисептическими растворами через дренажные магистрали.
Если применение а/б не приводит к улучшению через 2-3 дня, отделяемое отправляют в микробиологическую лабораторию для определения чувствительности микрофлоры к лекарствам.
Еще одним осложнением, часто встречающимся на практике, является самопроизвольное удаление или смещение трубки самим пациентом. При этом повреждаются анатомические структуры, расположенные около дренажного канала. Возникают кровотечения, истечение биологических жидкостей в окружающие ткани. Помощь осуществляется в соответствии со степенью повреждений. Разрывы ушивают, трубки возвращают на место, проводят гемокоагуляцию.
В качестве осложнения выступает и обтурация дренажа кровяным сгустком. Так происходит редко, так как шланги имеют несколько крупных отверстий. Если закупорка все же произошла, дренаж под давлением промывают физиологическим раствором. Если сделать этого не удается, трубка требует замены.
Удаление
Извлечение дренажа производится только тогда, когда будут соблюдены следующие условия:
- объем суточного отделяемого не превышает 5 мл;
- отделяемое имеет невысокое содержание амилазы;
- у больного отсутствуют заметные клинические признаки воспаления;
- лабораторные анализы свидетельствуют о стихании воспалительного процесса;
- отсутствуют данные рентгенографии, подтверждающие скопление жидкости в зоне расположения дренажей.
Дренаж на поджелудочной железе — обязательное условие реконвалесценции. С его помощью удается избежать скопления патологических жидкостей в зоне оперативного лечения. Однако длительное сохранение контакта внутренней среды с окружающим воздухом может приводить к развитию инфекционных процессов. Основа благополучного функционирования трубок — инфекционная защита и регулярное промывание антисептическими средствами.
Понравился материал: оцени и поделись с друзьями
Источник
