Форма гантелеобразная поджелудочной железы
Крупнейшая железа в организме, входящая в пищеварительную систему и синтезирующая пищеварительные ферменты и специальные гормоны, называется поджелудочной (ПЖ). Ферменты, вырабатываемые ею, участвуют в расщеплении углеводов, жиров и белков.
Функции железы
В тканях железы находятся специальные эндокринные клетки. Они отвечают за выработку гормонов глюкагона и инсулина, а также участвуют в обмене углеводов. Первый из них повышает уровень сахара в крови, а второй – понижает.
Роль ПЖ для организма огромна. Ведь от ее деятельности сильно зависит процесс переваривания пищи и ее доступности для клеток тканей всего организма. Поэтому повреждение или видоизменение железы крайне нежелательно для организма в целом.

На выработку гормонов поджелудочной влияют гормоны секретин, холецистокинин и гастрин, создаваемые клетками верхнего отдела прямой кишки и желудка.
Расположение
Этот орган является удлиненным образованием, находящимся в брюшной полости за желудком, рядом с двенадцатиперстной кишкой.
Длина у взрослых людей достигает до двадцати двух сантиметров, а ширина в области головки – до девяти. Масса же железы составляет от семидесяти до восьмидесяти граммов.
Важно. Область железы, прилегающая вплотную к двенадцатиперстной кишке, называется ее головкой. Двенадцатиперстная кишка огибает ее наподобие подковы.
Тело железы отделено от головки специфической складкой, в которой расположена воротная вена, собирающая кровь от кишечника, селезенки и желудка и направляющая ее в печень.
Далее, после головки, начинается область ДППЖ (дополнительный проток поджелудочной железы). Этот проток у большинства людей соединяется с главным протоком, и лишь в сорока процентах случаев с двенадцатиперстной кишкой через МДС (малый дуоденальный сосочек).
Однако сказать однозначно, какую форму имеет железа все же нельзя. Некоторые отклонения от классической формы этого органа встречаются часто и не являются патологией. Стоит заметить, что орган немного смещается, когда происходит изменение положения тела. Так, если человек лежит, то железа сместиться немного ниже, а если он стоит – то смещение произойдет в сторону спины, т.е. вглубь.
Иногда человек сталкивается с таким патологическим процессом, как деформация железы. Как и деформация любого органа, такое его изменение может привести к серьезным последствиям для организма. Поэтому важно знать, что же это такое за состояние – деформация в поджелудочной железе и как его диагностировать.
Поджелудочная способна не только менять свое расположение, отклоняясь от начальной позиции при движении тела, но и выгибаться, а также слегка сжиматься. Такое изменение ее формы физиологично и не является патологией. Поэтому вариантом нормы стоит считать любое искривление этого органа пищеварительной системы.
Важно. Часто искривление поджелудочной железы диагностируется у детей. Однако с возрастом это явление бесследно проходит.
Деформация поджелудочной: что это такое
Видоизменение, при котором железа буквально скручивается вокруг начального отдела тонкой кишки, называется «деформация в поджелудочной железе». Это создает серьезный сбой в правильном функционировании пищеварительной системы, когда продвижение пищи по пищеварительному тракту становиться невозможным.

Сегодняшняя медицина объясняет редкую деформацию тканей железы тремя причинами:
- Последствия, возникающие при появлении опухолевого новообразования в тканях железы. При этом деформация самой железы является признаком новообразования. На снимках УЗИ железа выглядит сильно увеличенной, ее контуры видоизменены. Появление такой картины – повод для серьезных исследований организма.
- Последствия, возникающие при появлении в тканях кистозного образования (кисты). Однако однозначно сказать, что киста является симптомом этого заболевания нельзя. Ее появление должно инициировать ряд исследований организма, в ходе которых будут определены истинные причины заболевания. Выявление кист происходит с помощью ультразвукового исследования.
- Последствия, которые вызывает в организме панкреатит. При этом заболевании ПЖ принимает сначала углообразную форму и слегка смещается вверх. Если панкреатит поджелудочной железы вовремя диагностируют, то ее деформация останавливается, и она через какое-то время принимает обычную форму и расположение. Определить острый панкреатит помогает ряд симптомов, возникающих у человека. Воспаление, перешедшее в хронический процесс, часто вызывает окончательную деформацию ПЖ.
Диагностика
Диагностика железы – достаточно сложный процесс, т.к. она находится глубоко, в области за брюшиной. Метод пальпации для данного органа в большинстве случаев не подходит. Это становится возможным лишь в случае его чрезмерного увеличения.
При наличии у пациента острого панкреатита изменение железы выявляют на основании его жалоб и перечня лабораторных исследований. При этом диагностике подвергаются:
- моча,
- кровь,
- кал.
Для более углубленного анализа тканей этого органа применяется аппаратная диагностика:
- фиброколоноскопия;
- ультразвуковое исследование;
- магниторезонансная и компьютерная томографии;
- эзофагофиброгастродуоденоскопия.
Чаще всего при этом заболевании врачи назначают УЗИ брюшной полости и области, находящейся за брюшиной. Однако не всегда исследования им и заканчиваются. Бывают случаи, когда у пациента анализы в норме, а особых клинических признаков не обнаруживается. Тогда помимо УЗИ назначают МРТ (магниторезонансная томография) и КТ (компьютерная томография). Когда врач считает, что в тканях железы есть новообразования, то он назначает МРТ и гистологическое исследование.

Важно. Кроме того, при сдавливании просвета двенадцатиперстной кишки тканями поджелудочной железы, назначается ЭГДС.
Лечение
Как было сказано выше, деформацию в большинстве случаев вызывает какой-либо из перечисленных недугов. Поэтому и лечение железы тесно связано с лечением основного заболевания, повлекшего за собой изменения этого органа. Врачи назначают как консервативное лечение, так и оперативное вмешательство. Если же человек имеет врожденный дефект формы железы и при этом не испытывает от него негативных последствий, то такой случай не подлежит лечению.
Необходимо, чтобы терапия была комплексной: определенным образом подобранное питание, лекарственные препараты и физиотерапия. Если же у пациента образовалось злокачественное или доброкачественно образование в тканях железы, то лечение проходит под наблюдением онколога. Случаи, когда скрученная железа мешает проходимости кишечника, лечатся с помощью хирургического вмешательства.
К лекарственным средствам, назначаемым при этом заболевании, относят: антиферментные препараты, спазмолитики, антибиотики и обезболивающие. Эти средства помогают железе восстановить свою форму и первоначальное положение.
Важно. Если же воспалительного процесса тканей нет, то назначается прием ферментов, а также гормонов (инсулин), понижающих уровень сахара в крови
Если деформация в области поджелудочной железы вызвана панкреатитом, находящимся в стадии обострения, то применение физиотерапевтического воздействия запрещается, а больным в этот период советуют употреблять минеральную воду без газов. Лишь через пару недель после начала обострения, допускается применять для лечения некоторые физиотерапевтические методы. Они помогают остановить воспалительный процесс, уменьшают болевые симптомы и спазм, стимулируют кровообращение и выделение панкреатического сока.
Источник

Ультразвуковое исследование поджелудочной железы

Анатомия поджелудочной железы Головка железы расположена в изгибе двенадцатиперстной кишки, рядом с нижней полой веной. Спереди к ней прилежит пилорический отдел желудка гастродуоденальная артерия (a. gastroduodenalis). Кпереди от тела железы расположен желудок (большая кривизна) и малый сальник. Хвост железы прилежит к левой почке, надпочечнику и селезенке (может быть использована в качестве акустического окна).

Анатомия поджелудочной железы Поджелудочная железа имеет ацинарный тип строения. Паренхима органа представлена альвеолами, имеющими выводные протоки и островками, которые являются железистыми образованиями внутренней секреции органа. Клетки островков вырабатывают инсулин. С возрастом их количество уменьшается.

Ультразвуковая анатомия поджелудочной железы Форма железы чаще –гантелеобразная. Контуры железы могут быть неровные из-за отсутствия собственной капсулы Эхогенность сопоставима с эхогенностью левой доли печени или незначительно выше ее. Структура железы однородная, мелкозернистая. Вирсунгов проток чаще определяется в теле с тонкими эхогенными стенками. Внутренний диаметр его 1 -3 мм.

Подготовка к исследованию Стандартная подготовка для исследования железы такая же как при исследовании печени. Для исследования области хвоста может использоваться доступ через селезенку. При плохой визуализации железы может быть использован осмотр через желудок, заполненный дегазированной жидкостью
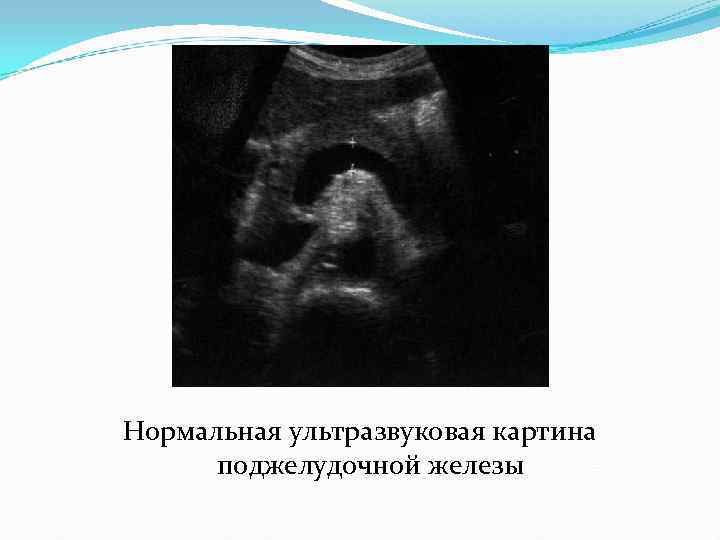
Нормальная ультразвуковая картина поджелудочной железы
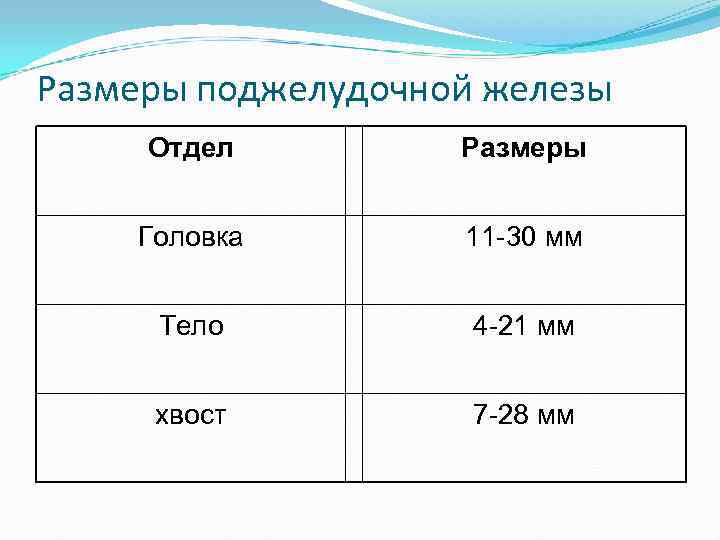
Размеры поджелудочной железы Отдел Размеры Головка 11 -30 мм Тело 4 -21 мм хвост 7 -28 мм

Аномалии развития железы 1. «Кольцевидная» поджелудочная железа является результатом неправильной закладки головки, которая располагается в области хвоста. При этом она частично или полностью сдавливает двенадцатиперстную кишку в среднем или нижнем отделе. При ультразвуковом исследовании данная аномалия может быть заподозрена по отсутствию дифференциации ее отделов, центральному расположению верхней брыжеечной вены и нарушению эвакуаторной функции желудка (картина гастростаза). Железа может быть принята за объемное образование брюшной полости.

Аномалии развития железы 1. Дистопия поджелудочной железы. Аномалия касается нетипичного расположения прежде всего хвоста, когда он расположен выше головки, между телом желудка и селезенкой, достигая ее верхнего края. При исследовании хвост железы приподнят вверх и расположен вдоль медиального края селезенки. Структура железы при этом не изменена.

Аномалии развития железы 1. Абберантная или добавочная железа образуется из-за нетипичного расположения фрагментов зачатков ее вентрального отдела в процессе эмбриогенеза. При этом часть железы расположена изолировано от основной части органа и не связана с ней. При ультразвуковом исследовании не определяется. .

Аномалии развития железы 1. Сегментированная или разделенная железа. Патология связана с аномально расположенными сосудами, которые образуют борозды или выемки на поверхности железы. Может быть вариант сдавления железы верхней брыжеечной и гастродуоденальной артериями, что ведет к отделению головки от тела железы.

Аномалии развития железы 1. Кистозный фиброз поджелудочной железы. это один из вариантов проявления системного муковисцидоза. При этом отмечается резкое изменение формы и контуров железы. Контуры неровные, эхогенность неравномерно повышена, структура выражено разнородна. В структуре железы определяются гиперэхогенные участки фиброза и множественные мелкие кистозные образования. Размеры железы уменьшены.

Аномалии развития Гипоплазия поджелудочной железы при синдроме Швахмана – Даймонда (Shwachman-Diamond-Oski- Khaw). Это симптомокомплекс у больных с наследственной недостаточностью внешнесекреторной функции железы (аутосомно- рецессивное наследование). Проявляется в грудном возрасте хроническими рецидивирующими поносами, задержкой общего развития, в том числе и роста. Характерна гипогликемия натощак, снижена толерантность к галактозе. Морфологическим субстратом изменений является липоматоз железы, при котором железистая ткань и протоки замещаются жировой тканью, островки Лангерганса, как правило, не поражаются.

Острый панкреатит Выделяют две формы острого панкреатита 1. Отечная форма 2. Деструктивная форма или стадия панкреонекрозов Варианты поражения железы 1. Диффузное 2. Локальное (сегментарное) 3. Очаговое (псевдоопухолевое) 4. Комбинированное
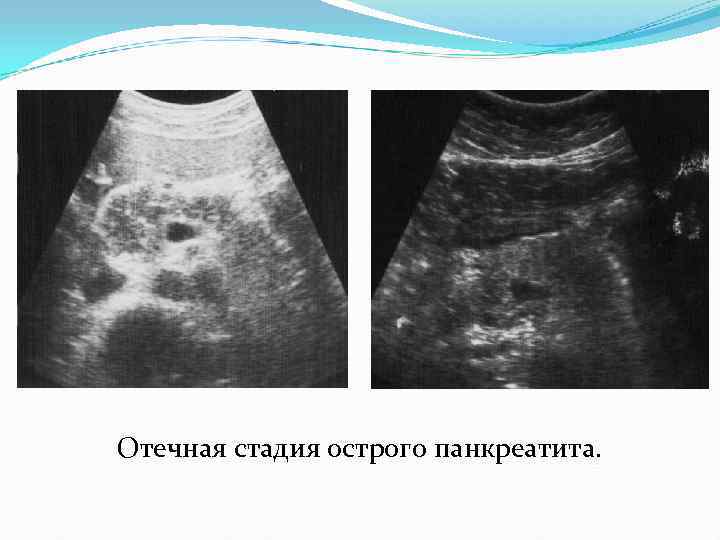
Отечная стадия острого панкреатита.
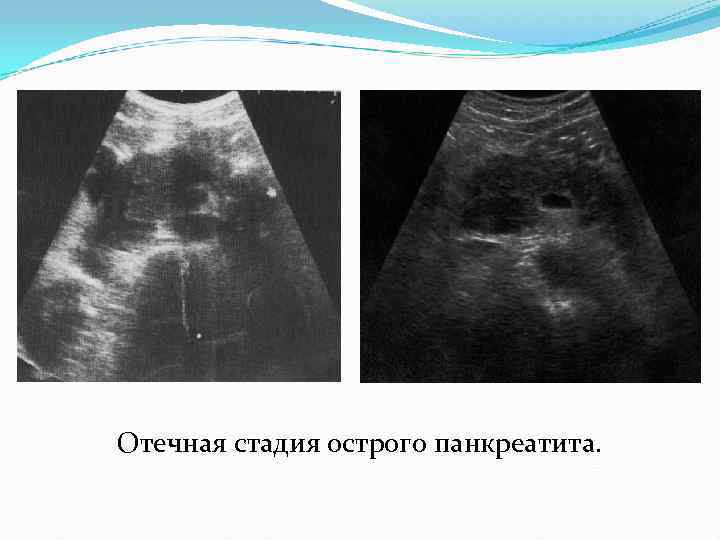
Отечная стадия острого панкреатита.
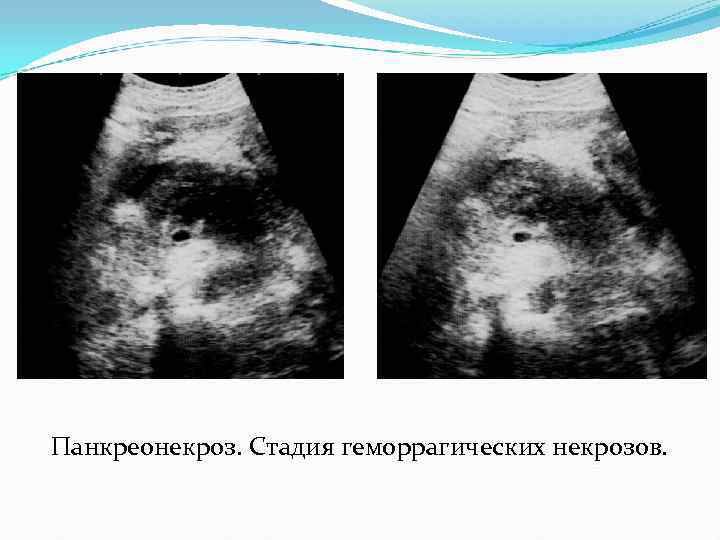
Панкреонекроз. Стадия геморрагических некрозов.
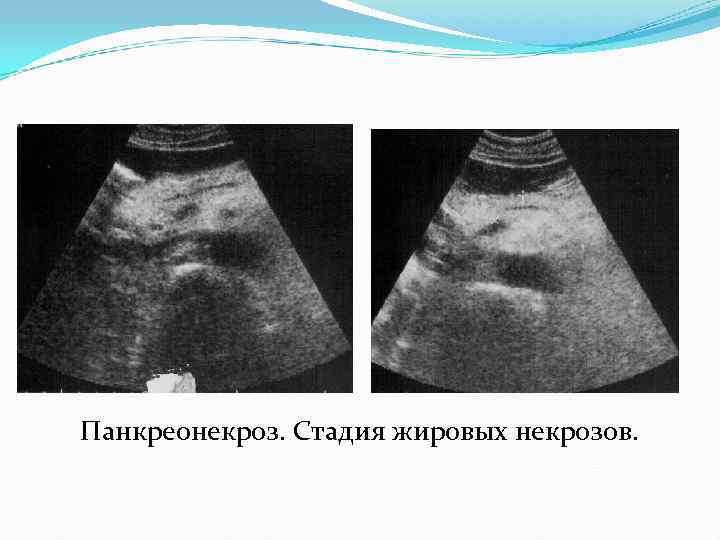
Панкреонекроз. Стадия жировых некрозов.

Осложнения острого панкреатита Могут развиваться при любой форме заболевания. 1. Псевдокисты 2. Билиарная и портальная гипертензия 3. Инфильтрат 4. Кровотечение 5. Полисерозиты 6. Абсцесс сальниковой сумки 7. Перитонит 8. Забрюшинная флегмона 9. Абсцесс брюшной полости.
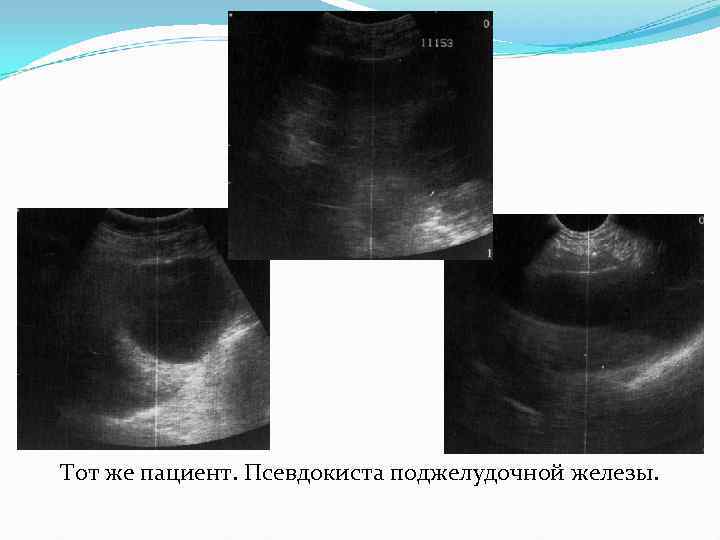
Тот же пациент. Псевдокиста поджелудочной железы.
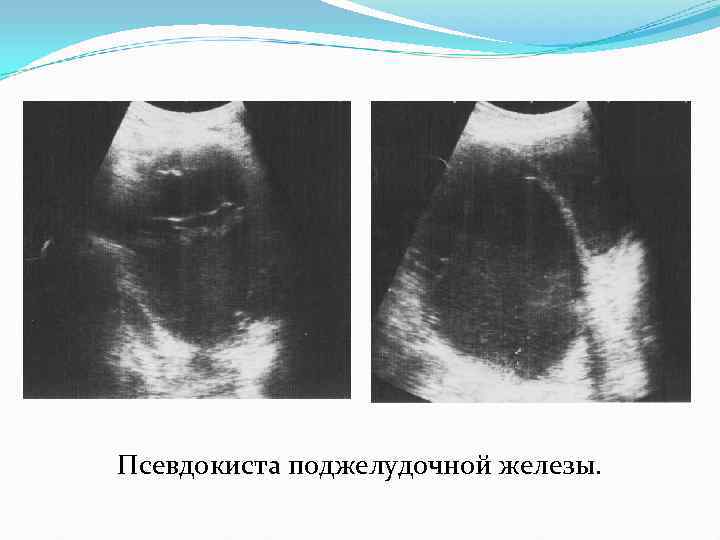
Псевдокиста поджелудочной железы.

Осложнения острого панкреатита Портальная или билиарная гипертензия может развиваться за счет сдавления резко увеличенной головкой железы воротной вены или холедоха. Инфильтрат. Он включает в себя конгломерат различных органов и тканей, в том числе и поджелудочную железу, которые смещаются единой структурой при глубоком дыхании. Кровотечение развивается из-за псевдоэрозий стенок сосудов. кровотечение может произойти в брюшную полость, любой полый орган, в кисты поджелудочной железы. Забрюшинный абсцесс формируется примерно через 4 недели после острого процесса. Имеет картину, типичную для абсцесса любой локализации.

Осложнения острого панкреатита Полисерозиты. Появляется жидкость в плевральных полостях, брюшной полости, малом сальнике. Жидкость в сальниковой сумке определяется в виде анэхогенного пространства между передней поверхностью тела железы и большой кривизной желудка. количество может быть различным – от следов жидкости до больших размеров. Абсцесс сальниковой сумки. Развивается присоединении бактериальной инфекции к асептической жидкости, находящейся в сальниковой сумке. В ее проекции появляется образование с нечеткими контурами с наличием разнородной жидкости, содержащей взвесь, эхогенные крупные включения. Такие конгломераты могут подвергаться полному гнойному расплавлению.
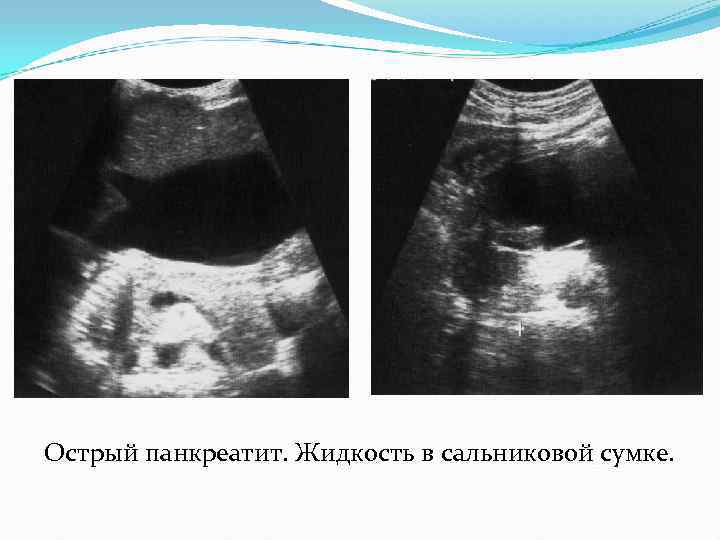
Острый панкреатит. Жидкость в сальниковой сумке.
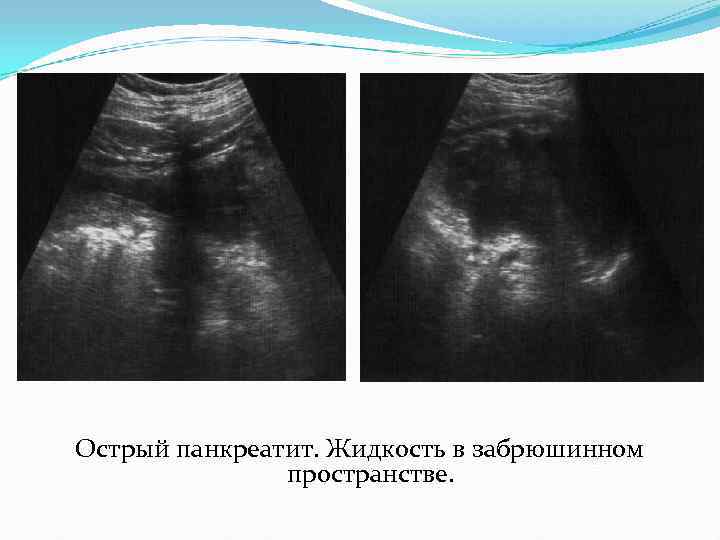
Острый панкреатит. Жидкость в забрюшинном пространстве.

Хронический панкреатит В экономически развитых странах хронический панкреатит встречается в 5 -9% от общего числа больных с заболеванием желудочно-кишечного тракта. Развитию процесса способствует заболевание желчевыделительной системы ( 2/3 пациентов имеют сочетание с ЖКБ и заболеваниями ЖКТ).

Хронический панкреатит Основными патоморфологическими изменениями являются: 1. Прогрессирующая атрофия железистой ткани 2. Распространение фиброза и замещение соединительной тканью нормальных клеточных элементов поджелудочной железы, что делает процесс необратимым. Поэтому даже на фоне адекватного лечения нельзя добиться восстановления структуры и функции железы, а лишь приостановить прогрессирование процесса.

Хронический панкреатит В начальной стадии заболевания ультразвуковое исследование часто бывает малоинформативным. В последующем ультразвуковая картина сочетается с клинической картиной и стадией течения заболевания. Ультразвуковая картина может быть различной и зависит от давности и степени активности процесса

Хронический панкреатит В стадию ремиссии размеры железы нормальные или уменьшены как за счет толщины, так и длины органа. Контуры органа становятся бугристые, неровные, особенно передняя поверхность. Неровность контура и уменьшение размеров обусловлены неравномерным замещением железистой ткани на жировую и фиброзную. Капсула утолщена, эхогенная. Эхогенность железы повышена. Структура выражено диффузно неоднородна. Может быть равномерно расширен Вирсунгов проток

Хронический панкреатит На поздних стадиях заболевания железа становится атрофичной, фиброзированной, сморщенной. За счет этих изменений железа выглядит маленькой , гиперэхогенной, разнородной. В 30 -65% случаев хронический панкреатит сопровождается формированием кальцинатов в паренхиме или в протоках железы. Величина их от 0, 5 мм до 5 мм и более. Кальцинаты могут давать акустическую тень. Появление кальцинатов в протоках является причиной формирования ретенционных кист в железе небольших размеров от 1 – 3 мм до 20 мм. эти кисты исходят из Вирсунгова протока. Они имеют четкие контуры и капсулу по периферии.
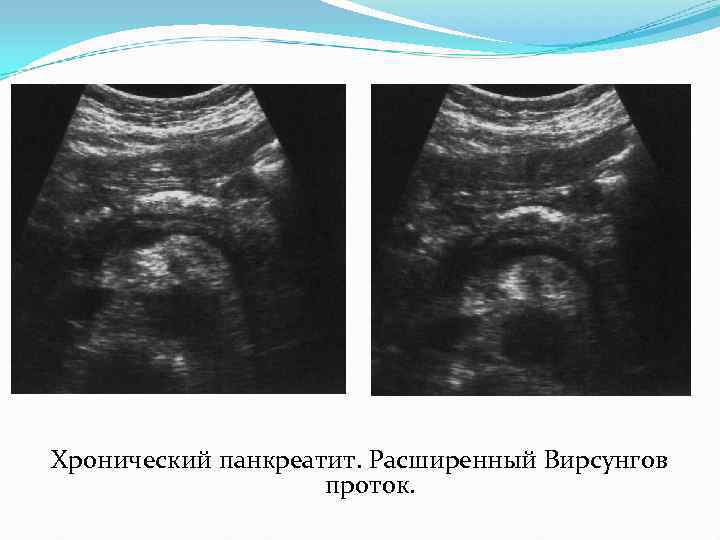
Хронический панкреатит. Расширенный Вирсунгов проток.
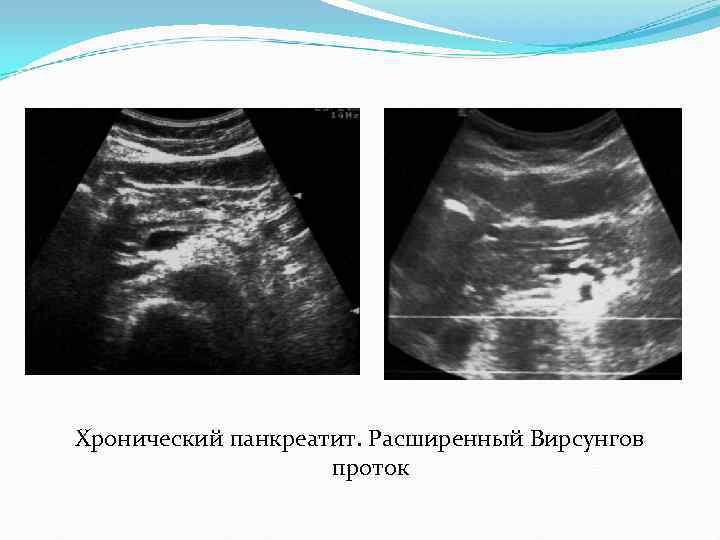
Хронический панкреатит. Расширенный Вирсунгов проток
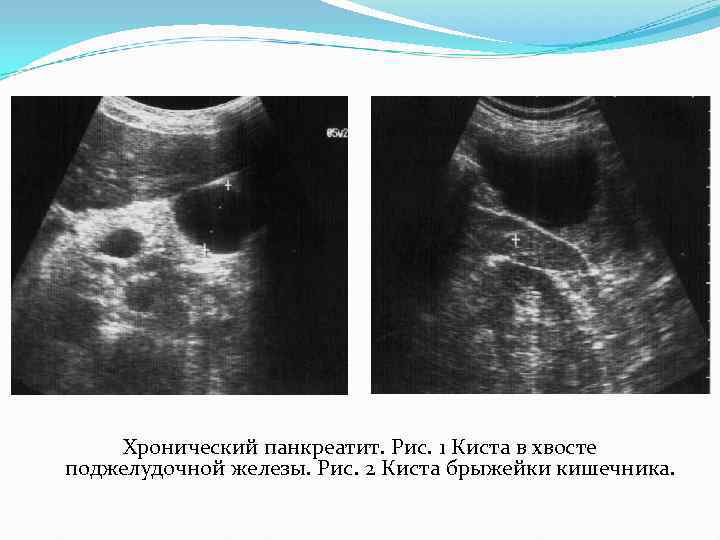
Хронический панкреатит. Рис. 1 Киста в хвосте поджелудочной железы. Рис. 2 Киста брыжейки кишечника.
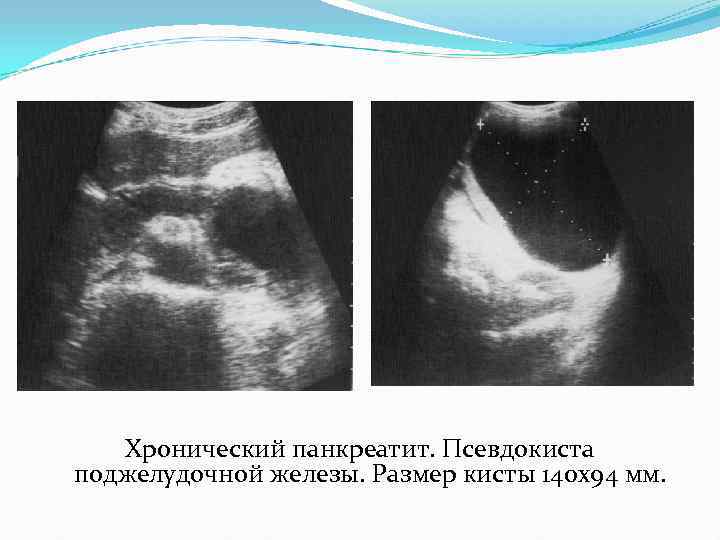
Хронический панкреатит. Псевдокиста поджелудочной железы. Размер кисты 140 х94 мм.

Злокачественные опухоли Вторичные опухоли (метастазы) железы встречаются редко. Первичной опухолью может быть меланома, гепатома, гипернефроидный рак, саркома, рак яичников, рак легких, рак предстательной железы и молочной железы. практически все они определяются как гипоэхогенные объемные образования, по структуре неотличимые от первичной опухоли.
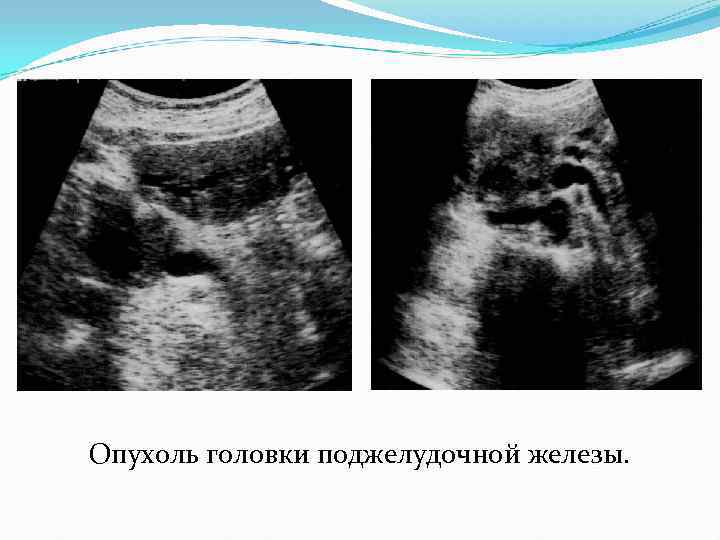
Опухоль головки поджелудочной железы.
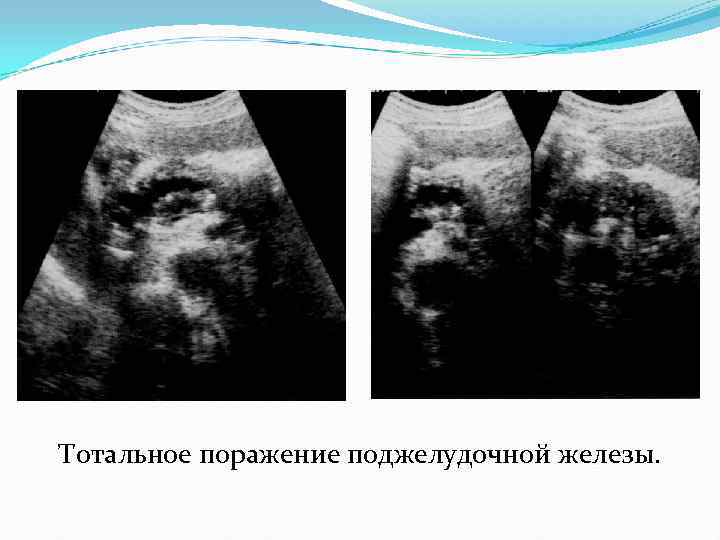
Тотальное поражение поджелудочной железы.
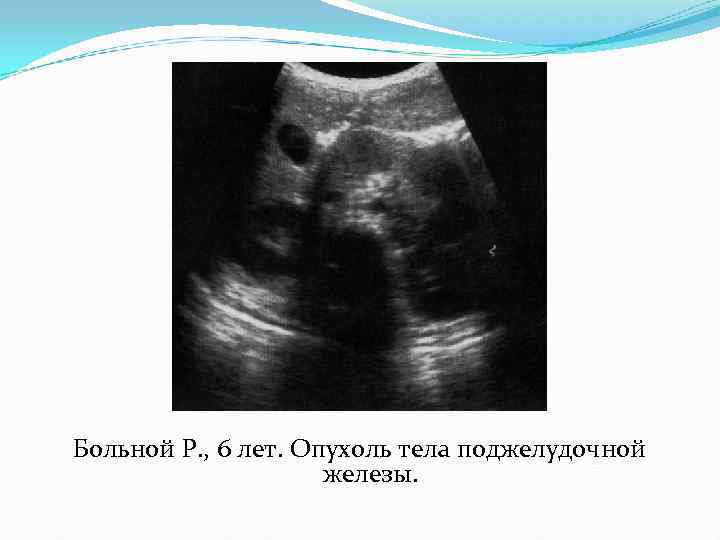
Больной Р. , 6 лет. Опухоль тела поджелудочной железы.
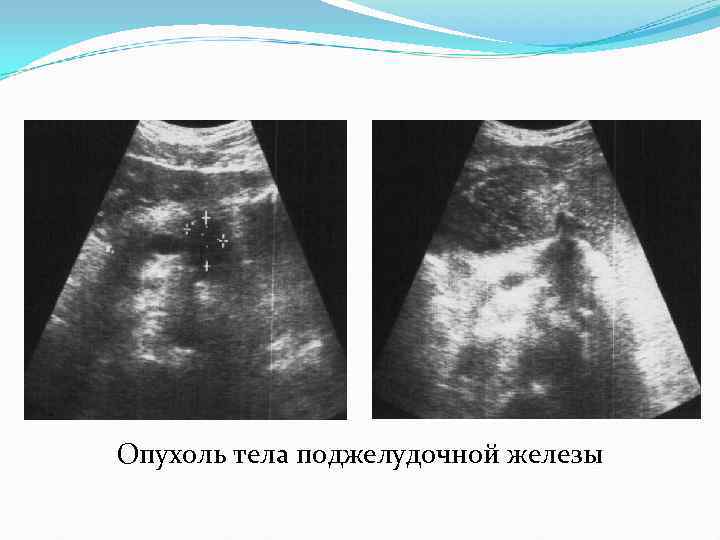
Опухоль тела поджелудочной железы
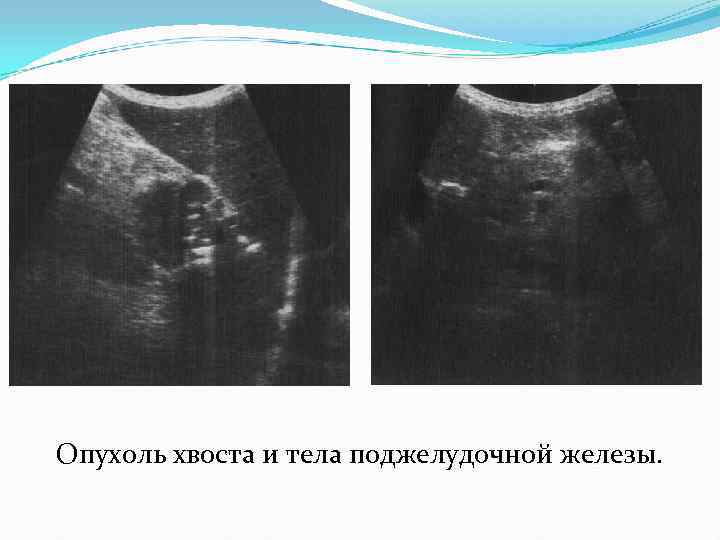
Опухоль хвоста и тела поджелудочной железы.
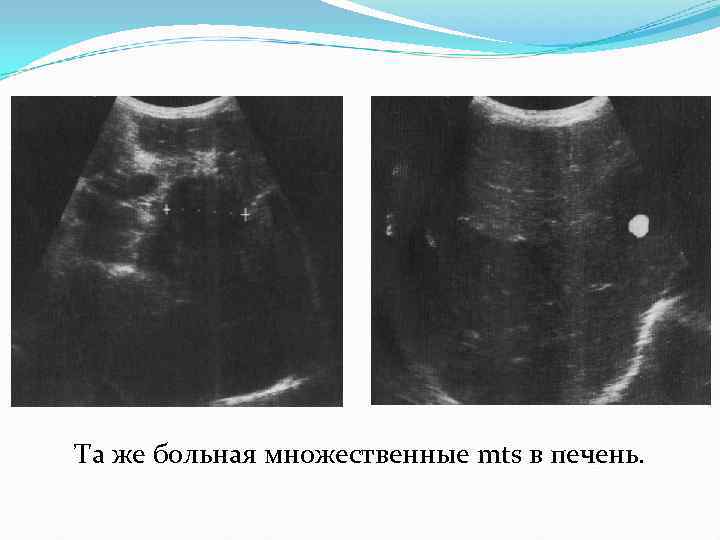
Та же больная множественные mts в печень.
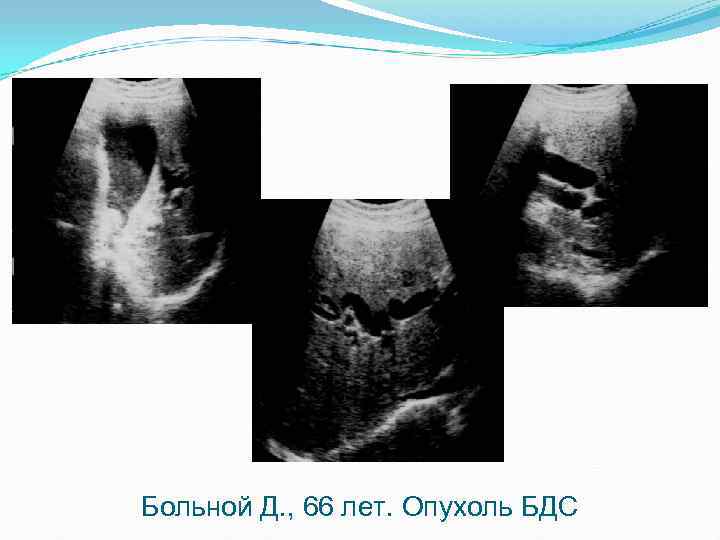
Больной Д. , 66 лет. Опухоль БДС
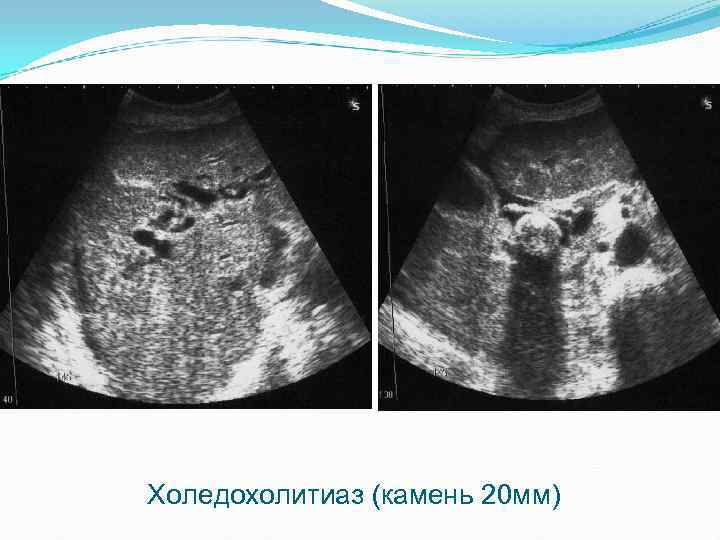
Холедохолитиаз (камень 20 мм)
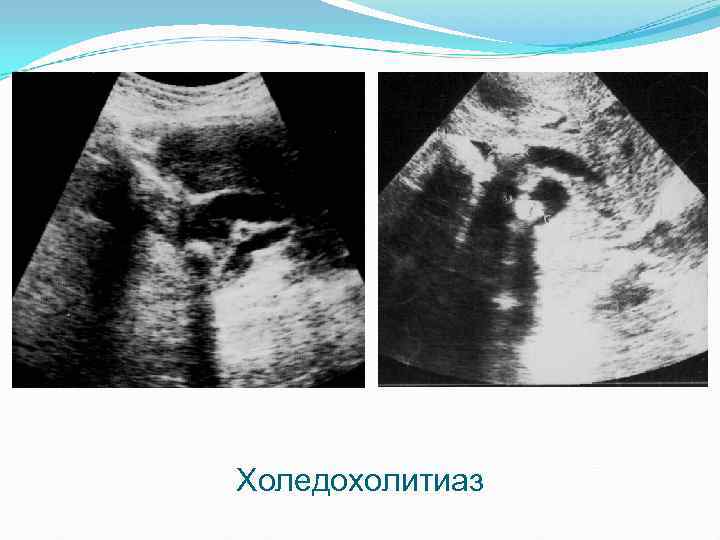
Холедохолитиаз
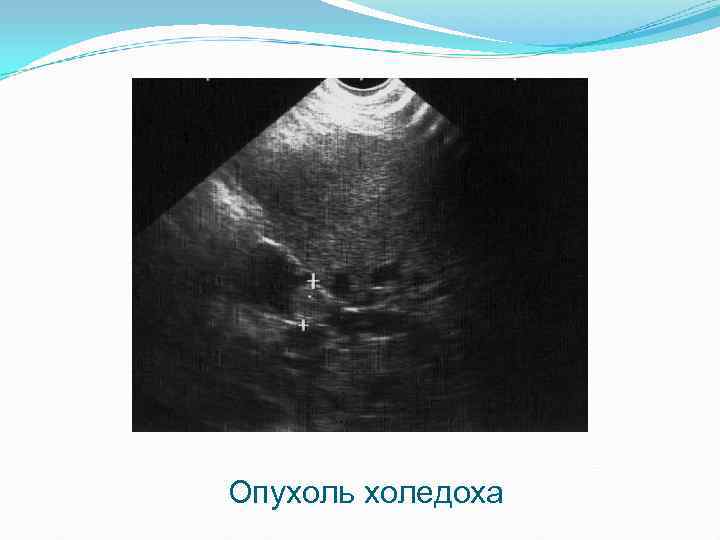
Опухоль холедоха
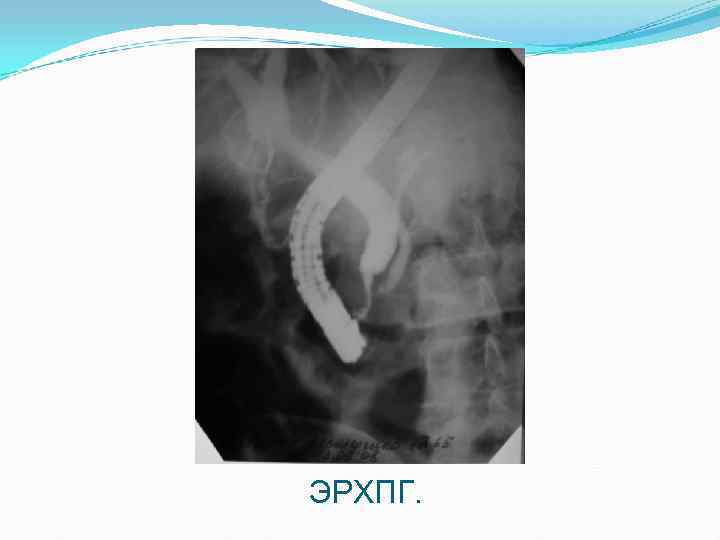
ЭРХПГ.
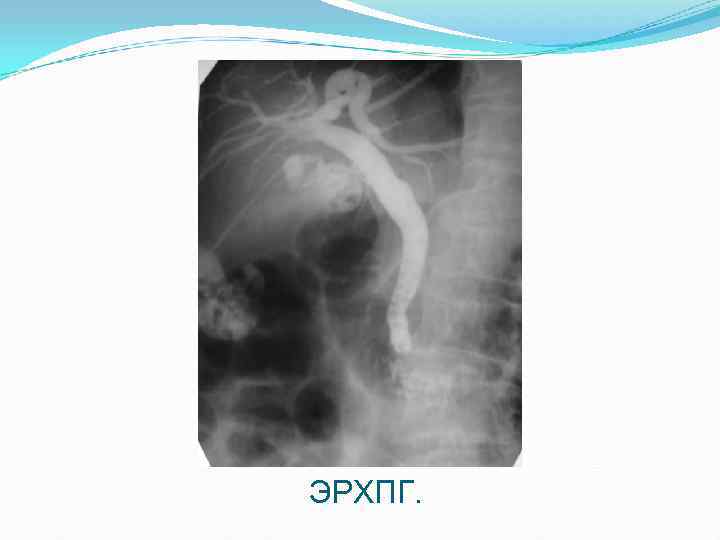
ЭРХПГ.
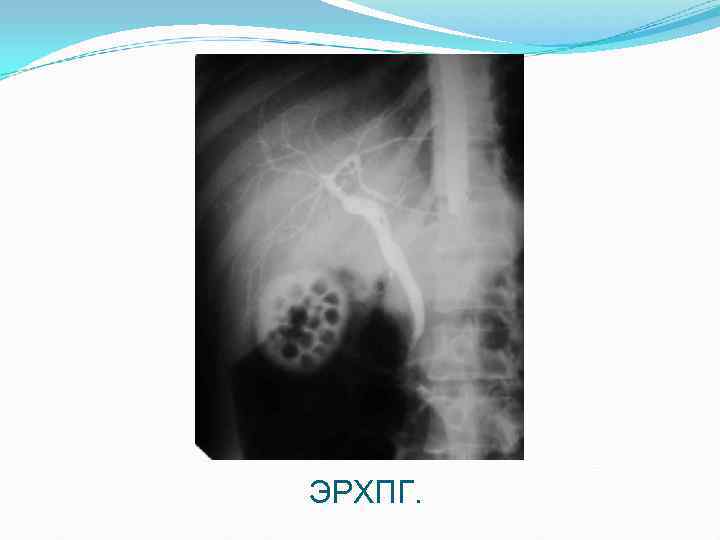
ЭРХПГ.
Источник
Поджелудочная железа – это важная часть пищеварительной системы, железистый орган, который находится в верхней половине живота.
Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать.
Кроме этого на сегодняшний день не редко возникают различные изменения этого органа, которые врач ультразвуковой диагностики отмечает в своем заключении, но увы не всегда озвучен диагноз. Пациента отправляют к терапевту, но и здесь редко можно услышать ответ об характере и причинах выявленных на УЗИ изменениях любого органа, в том числе и поджелудочной железы.
В этой статье я постараюсь рассказать о воспалительных процессах поджелудочной железы – остром и хроническом панкреатите, клинических проявлениях и особенностях изменений при ультразвуковом исследовании.
Норма
Поджелудочная железа расположена поперек тела, где ребра соединяются в нижней части груди, позади желудка и представляет собой продолговатую, сплющенную железу, по форме напоминает головастика.
В правой части поджелудочной железы находится так называемая «головка» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «телом»), и заканчивается возле селезенки (так называемый «хвостом»).
Неизменная поджелудочная железа
1) размеры (толщина):
- головка – 1,0-3,0 см;
- тело – 0,4 – 2,0 см;
- хвост – 0,7 – 3,5 см.
2) структура – гомогенная, мелкозернистая;
3) эхогенность – сопоставимая с эхогенностью печени и ее повышение с возрастом.
Повышенная эхогенность поджелудочной железы может наблюдаться:
- при жировой инфильтрации;
- при хроническом панкреатите;
- как вариант возрастной нормы у пожилых пацентов.
Острый панкреатит
Это заболевание занимает 3 место в структуре хирургической патологии (после аппендицита и холецистита) и представляет собой первоначально асептическое воспаление поджелудочной железы в виде диффузного поражения паренхимы в отечную фазу и объемные органиченные поражения в некротическую фазу.
Отечная форма протекает легче и лечиться консервативно, но в условиях стационара.
Некротический панкреатит, особенно гнойный, носит крайне тяжелый характер, со смертностью 20-50%, основной метод лечения – неоднократные оперативные вмешательства.
Ведущие причины:
- нарушение оттока панекреатического сока;
- злоупотребление алкоголем и острой, жирной едой;
- аллергические реакции;
- оперативные вмешательства на поджелудочной железе.
Симптомы
Методы дагностики
- УЗИ брюшной полости.
- Анализ мочи (повышение амилазы).
- Общий анализ крови (повышение лейкоцитов).
- Биохимический анализ крови (повышение альфа-амилазы и липазы, повышение билирубина обеих фракций, АлАТ, АсАТ, ЛДГ, нарушение водно-солевого баланса, липидного и белкового обмена).
- Анализ на С-реактивный белок.
- КТ.
- Лапароскопия (при необходимости).
8. Рентгенография легких, ЭКГ.
УЗИ- признаки острого отечного панкреатита
Отмечаются диффузные изменения поджелудочной железы:
- поджелудочная железа значительно увеличена в размерах;
- вся поджелудочная железа сниженной эхогенности и диффузно неоднородна;
- отмечается болезненность при проведении обследования при нажатии датчиком в проэкции поджелудочной железы;
- контуры железы неровные, нечекие, без границ с окружающей клетчаткой;
- повышение эхогенности парапанкреатической клетчатки из-за ее отека, наличие в клетчатке, окружающей поджелудочную железу и малом сальнике анэхогенных прослоек (прослойки жидкости.
УЗИ-признаки острого некротического панкреатита
Также отмечаются те же диффузные изменения поджелудочной железы, но более значительно выраженные с появлением объемных образований (гнойники), участки некротического расплавления ткани железы:
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с гомогенным содержимым в случае некротического расплавления;
- единичные или множественные объемные ограниченные анэхогенные образования в паренхиме с изоэхогенной взвесью в случае абсцесса;
- объемные анэхогенные образования без взвеси или с изоэхогенной взвесью в малом сальнике и забрюшинном пространстве в случае гнойных затеков.
Лечение
Медикаментозное лечение при остром панкреатите в фазе отека проводится в условиях стационара:
- оптимальное обезболивание;
- подавление секреции поджелудочной железы (ингибиторы протеаз);
- спазмолитики;
- возмещение потерь жидкости и микроэлементов – нормализация водно-солевого баланса (массивная инфузионная терапия);
- антибиотики для профилактики гнойных осложнений;
- детоксикация.
При развитии некротических и гнойных осложнений показано хирургическое лечение – удаление очагов некроза с наложением наружных дренажей 4-5 раз с интервалом 3-4 суток или резекция (удаление) поджелудочной железы.
Хронический панкреатит
Может быть как результатом острого панкреатита, так и возникать самостоятельно:
- токсико-метаболический;
- наследственный;
- аутоиммунный;
- обструктивный;
- идиопатический.
Подробнее о причинах, симптомах и диагностике можно прочитать в этой статье – “Хронический панкреатит – прчины, симптомы, диагностика”.
УЗИ – признаки хронического панкреатита
При хроническом воспалении поджелудочной железы отмечаются:
- Диффузные (общие) изменения в тканях железы.
- Диффузные изменения + очаговые (объемные) изменения поджелудочной железы, которые часто принимают за опухоли:
- псевдотуморозный панкреатит;
- постнекротическая киста (ложная);
- ложная аневризма;
- билиарная гипертензия.
Диффузные изменения при хроническом панкреатите:
- поджелудочная железа обычных размеров или незначительно увеличена;
- контуры неровные, бугристые;
- эхогенность повышена;
- железа диффузно неоднородная за счет множества участков повышенной или пониженной эхогенности;
- незначительно расширен общий панкреатический проток в результате фиброза;
- в железе могут быть гиперэхогенные включения с акустической тенью (кальцинаты).
УЗИ-признаки очаговых изменений поджелудочной железы при хроническом панкреатите:
Псевдотуморозный панкреатит – ограниченое локальное поражение фраг
