Факты о поджелудочной железе
Каждый орган уникален по своим строению и функциям. Поджелудочная является железой внешней и внутренней секреции. Ее также относят к двум системам человеческого организма. К эндокринной – за способность вырабатывать гормоны. Как часть пищеварительной структуры, она поставляет ферменты. Железа принимает участие во всех видах обмена в организме: углеводном, белковом, жировом.

Где находится поджелудочная?
Русская трактовка названия органа позволяет судить о его расположении в туловище млекопитающего: в верхней части живота, слева за желудком. Доходит железа до селезенки. Внешне это можно представить в виде ладони, проходящей от левого бока под ребрами к пупку или лежащей буквы S.
Такая легкая?!
В длине орган способен достигать 22 см, по толщине – 3 см. Весит железа менее 100 г, точнее, 80 г. К ней подведены множество лимфатических и кровеносных сосудов. Ее внутреннее строение напоминает набор трубочек и пузырьков. Перегородками она делится на дольки. В каждой имеются мелкие протоки, которые объединяются в общий вывод. Он впадает в двенадцатиперстную кишку.
Островки Лангерганса
До 2% от общего количества в железе имеются особые клетки. В 19 веке их обнаружил немецкий физиолог Лангерганс. Они объединяются в так называемые «островки». Их 4 типа и вырабатывают различные гормоны:
- Клетки-альфа – глюкагон.
- Бета – инсулин.
- Дельта – соматостатин, гастрин.
- РР – полипептид панкреатический.
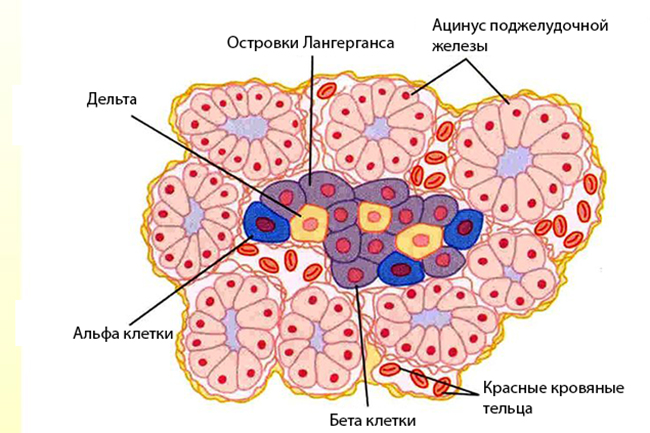
В железе выделяют 3 части. 85 % бета-клеток находятся в теле и хвосте. Головка соединена с остальными структурами узкой полоской, называемой шейкой. Глюкагон повышает уровень сахара крови, а инсулин, наоборот, понижает. Работает секрет бета-клеток в печени, жировой и мышечной тканях.
Панкреатический сок
Вырабатываемая поджелудочной железой жидкость – прозрачная и бесцветная. Она содержит ферменты, биологически-активные вещества, которые переваривают компоненты пищи. Сложные белки, жиры, углеводы расщепляются под ферментативным воздействием на простые составляющие и усваиваются организмом.
Выделяется панкреатический сок через 2-3 минуты после того, как человек начинает есть. Происходит это следующим образом. Особые рецепторы в полости рта раздражаются пищей. И в головной мозг поступает сигнал-команда для клеток поджелудочной.
Диагностируют ряд заболеваний, связанных с индивидуальным анатомическим строением тканей железы или закупоркой ее протоков. Панкреатический сок не может при этом благополучно выделяться. Пациенту назначают лечение синтезированными ферментами. Возможно, оперативное вмешательство.
Избирательность ферментов
С помощью панкреатического сока происходит утилизация компонентов пищи. Каждый фермент рассчитан на работу с определенными веществами:
- Амилаза расщепляет углеводы.
- Трипсин – белки.
- Липаза – жиры.
Набор ферментов меняется, в зависимости от еды. После принятия пищи выработка сока может продолжаться до 10 ч. Определенные виды белка, жиров требуют длительной цепи реакций-расщеплений. Липаза действует в совокупности с желчью. Последняя превращает жиры в мелкие капли.
Заболевания поджелудочной железы
На медицинской латыни орган называют «панкреас». Отсюда и название патологии при ферментативном дефиците. Чаще всего, диагностируют острую и хроническую формы панкреатита. Существует мнение специалистов о том, человек, перенесший хоть 1 раз приступ, получает на всю жизнь осложнения. 90% рака поджелудочной протекает бессимптомно.
«Прославилась» железа в связи еще с одним хроническим заболеванием – сахарным диабетом. Виды эндокринной патологии классифицируют на 1, 2 типы и другие. Отличаются они частичным или полным отказом органа синтезировать инсулин.
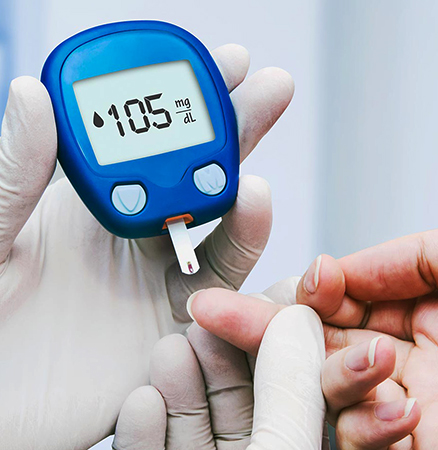
Методики лечения – специфические. При 1-ом типе требуется регулярно вводить синтезированный гормон извне. Диета больше похожа на питание здорового человека. Инсулиннезависимый диабет компенсируется сахароснижающими таблетками, рекомендуется употреблять низкокалорийные продукты.
Голод, как спасение
При остром панкреатите, в качестве дополнительной терапии, используется полное голодание. Легкая форма заболевания потребует 2-3 дня отказа от пищи. Тяжелое течение вынуждает продлевать сроки. Разрешается пить воду, кипяченную, комнатной температуры или минеральную, без газа.
Только через несколько суток можно начинать есть сухари из несдобного батона с чаем. При отсутствии диспепсических симптомов (тошноты, рвоты, диареи) пищевой рацион расширяют. В него включают соленый слизистый отвар риса, жидковатое картофельное пюре. К концу недельной диетотерапии – белковые продукты (обезжиренный творог, паровые омлет, котлеты).
Эликсир для органа смешанной секреции
При хронической форме и профилактики заболеваний железы рекомендуется использовать настой овса. Готовится эликсир простым способом. 1 ст.л. зерна измельчается. Сырье следует варить на медленном огне 10 минут в большом количестве воды (5 стаканов). После тепловой обработки настаивать 1 ч.

Прием средства: по ½ стакана за полчаса до еды. Важная деталь заключается в том, что настой пьется маленькими глотками. Жир для поджелудочной может оказать неоценимую услугу. В том случае, если натощак в рот взять 1 ст. л. растительного масла. Его следует сосать, не глотая, в течение 15-20 минут.
Факты о здоровье железы
- Последние исследования подтвердили, что гиперактивность органа по выработке гормона инсулина может провоцировать развитие некоторых форм рака, в частности, молочной железы.
- Воспаление органа сопровождается симптомом особого привкуса в ротовой полости больного.
- Величина островков Лангерганса от 0,1 до 0,3 мм. Количество их достигает 2 миллионов. Масса всех клеточных скоплений составляет 0, 01 часть всей железы.
- За сутки панкреатического сока может выделяться до 1 л и более. На 98% он состоит из воды, остальное приходится на ферменты.
- По статистике, самым распространенным заболеванием поджелудочной железы является панкреатит. Его причины: злоупотребление алкоголем и жирной пищей.
- Очищающим действием для желчевыводящих протоков обладают минеральные воды («Ессентуки», «Боржоми»), овощи (печеный картофель, сельдерей), соки (моркови, свеклы), фрукты (бананы, изюм), мед.
- Спасти диабетика от резкого падения уровня глюкозы в крови, в результате интенсивной физической нагрузки, длительного голодания, неадекватной инсулинотерапии, поможет углеводная пища (булочка, фруктовый сок, мед).
- Ферментативный препарат Панкреатин производят из поджелудочной железы убойного скота.
Источник
Сбой в работе поджелудочной железы может обернуться серьезным приступом. Знать о местонахождении важнейшего органа пищеварения в теле человека нужно. Это поможет определить локализацию болевого синдрома и по основным признакам быстро сориентироваться в проблеме.

Где она находится у человека, где расположена?
Рассматривая анатомическое строение брюшной полости человека, стоящего прямо, можно описать, как размещены органы в ней:
- сразу под диафрагмой находятся печень и желудок (основная часть печени – справа, желудка – слева);
- с левого бока, около желудка есть еще один орган, маленького размера, – селезенка;
- перед печенью, рядом с желудком помещается желчный пузырь;
- за желудком, прижимаясь к задней стенке брюшной полости, расположена поджелудочная железа;
- ниже – начинаются толстая и тонкая кишка.
Таким образом, интересующий нас орган лежит не под желудком, как об этом ошибочно думают, исходя из названия, а за ним. Если человек находится в горизонтальном положении, тогда поджелудочная железа действительно, оказывается ровно под желудком.

Со стороны спины расположение поджелудочной определяется по позвонкам: орган упирается изнутри в область между первым и вторым позвонками, принадлежащими поясничному отделу. Со стороны живота ориентируются на пупок: примерно на 6–9 см выше его.
Если говорить о размерах, то нормой у взрослого человека считается примерно 20-сантиметровая, весящая около 75 грамм поджелудочная железа.
Состоит она из трех отделов:
- основного – головки (начинается рядом с желчным протоком);
- тела (за желудком, вдоль поперечной кишки);
- хвоста (проходит возле селезенки).

То есть основная часть поджелудочной располагается справа от срединной линии живота, а ее хвост уходит в область левого подреберья.
Какие функции выполняет орган?
Функции поджелудочной железы условно делят на две основные:
- Эндокринную (или внутреннюю).
- Экзокринную (или внешнюю).

Первая отвечает за выработку гормонов, регуляцию обмена веществ. Вторая – за выделение панкреатического сока.
Внешняя секреция важна для того, чтобы правильно переварить пищу, попавшую из желудка в двенадцатиперстную кишку. Поджелудочная железа выделяет панкреатический сок, включающий в себя достаточное количество следующих ферментов:
- липазов, которые расщепляют жиры;
- лактазов и амилазов, переваривающих углеводы;
- трипсинов и химотрипсинов, так необходимых для усвоения белков.

Ферменты – это еще не все ценные вещества, которые содержит панкреатический сок. В нем также имеются элементы, способные предохранять слизистую кишечника от чрезмерной кислотности. Эти важные вещества нейтрализуют кислоту из желудочного сока и тем самым регулируют щелочной баланс ЖКТ.
Внутренняя секреция заключается в сбалансированной выработке таких гормонов, как глюкагон и инсулин. Первый повышает глюкозный уровень в крови, второй – понижает. В результате получается адекватный углеводный обменный процесс. Если в нем что-то пошло не так – развивается сахарный диабет.
Где болит, с какой стороны?
Очень часто человеку трудно описать болевой синдром, охватывающий его во время панкреатического приступа. Ощущения могут иметь следующие вариации:
- резкая боль в правом подреберье, отдающая в поясницу;
- ноющая боль под диафрагмой с покалыванием в левую руку;
- опоясывающая пупок сильная боль, которая немного облегчается при наклонах вперед.

Воспалившая поджелудочная железа, как правило, начинает болеть с основной своей части – с головки. Поэтому и боли скорее возникают в области, расположенной чуть выше пупка, справа от срединной линии. Если резкая боль резонирует в спину, в ее поясничный отдел, речь идет уже о распространении воспаления на хвост органа и на более серьезные патологии.
Почему болит?
Болевой синдром могут вызвать патологические процессы, происходящие в поджелудочной железе:
- когда повышается внутреннее давление в органе;
- если сдавливается желчный проток;
- возможно, влияние на сенсорные нервы фиброзных изменений в тканях;
- из-за ишемии сосудов, обогащающих кровью орган;
- появление кисты или ракового образования.
Воспаленная, отекшая поджелудочная железа увеличивается в размерах и давит на соседние органы. Из-за этого боль может усиливаться и распространяться по всей брюшной области.
Причин же, по которым панкреатические боли, вообще могут возникнуть, довольно много. К самым основным первичным факторам, по которым поджелудочная железа не справляется со своими функциями и дает сбой, относят:
- систематическое переедание и увлечение жирными блюдами;
- отравление организма никотином, алкоголем, химикатами, медикаментами;
- желчекаменная болезнь.

Нередко панкреатит возникает на фоне долгого психического или физического перенапряжения. Практически все причины панкреатической боли – это длительное систематическое пренебрежение здоровьем, не долечивание хронических болезней, ослабление иммунитета.
Как понять, что болит именно она?
Иногда легко спутать панкреатическую боль с другой патологией. Например, при радикулите неприятные ощущения возникают ближе к левому боку и могут резонировать в подреберье. Поэтому нужно обращать внимание не только на то, как болит поджелудочная, но и на сопутствующие симптомы:
- Если к резкой боли добавляется непрерывная рвота, можно заподозрить пищевое отравление. Острый панкреатит отличается тем, что боль становится все интенсивнее, а рвота не приносит даже временного облегчения.
- Частые давящие неприятные ощущения вверху живота и чувство переедания от малых порций говорят о хроническом панкреатите. Дополнительно об этом могут свидетельствовать снижение веса, сухость и горечь во рту.
О серьезных проблемах поджелудочной железы можно судить и по калу. Массы на вид становятся блестящими, прилипают к стенкам унитаза и могут содержать видимые кусочки не переваренной пищи.
Основные симптомы
Нарушенная секреция поджелудочного сока вызывает типичную и для мужчин, и для женщин симптоматическую картину:
- Болевой синдром. Невыносимая режущая боль над пупком, уходящая в левое подреберье или ноющая, нарастающая. Некоторое облегчение приносит сидячее положение с наклоном вперед или «поза эмбриона».
- Диспепсические расстройства. Тошнота, рвота с желчью, диарея, вздутие, отрыжка – все эти признаки сопровождают сбой ферментации панкреатического сока.
- Интоксикация. Ферменты, заблокированные в поджелудочной железе, начинают разрушать окружающие ткани, а пища в двенадцатиперстной кишке, не получив нужные элементы для расщепления, разлагается. Все это отравляет организм и проявляется в тахикардии, холодном поту, повышении температуры тела, головных болях, сильной слабости, головокружении.

Хронический панкреатит ведет к еще более серьезным патологическим процессам в организме. Например, из-за разбалансировки выработки инсулина, начинается сахарный диабет. А нарушения обменного процесса влияет на печень. В результате появляется желтушность кожных покровов и глазных склер.
Какие симптомы и признаки патологий органа?
По клинической картине и характеру болей врачи могут определять ту или иную патологию органа.
О наличии кисты, которая растет и увеличивает пресс на панкреатические ткани, говорит характерная симптоматика:
- ноющая боль после или во время трапезы;
- приступы тошноты с головокружением;
- рвота без облегчения общего состояния.
Об отечности и увеличении воспаленной железы сигналят симптомы:
- тяжесть и вздутие верхней части живота;
- потеря аппетита и тошнота;
- привкус желчи во рту;
- нестабильный стул.
О панкреатическом неврите, при котором воспаленная зона увеличивает сенсорность нервных окончаний, свидетельствуют признаки:
- боли высокой интенсивности в левом боку с резонацией в поясницу;
- болевой синдром несколько ослабевает, если наклониться вперед и обхватить руками колени;
- тошнота возникает из-за резкого приступа боли, когда становиться трудно дышать.
Чем скорее будет поставлен точный диагноз и начато полноценное лечение, тем меньше вероятность развития патологий и последствий.
Диагностика заболеваний
Для подбора эффективной комплексной терапии, прежде всего, необходим точный диагноз. Для его квалифицированного дифференцирования проводят комплекс диагностических мер, включающий несколько этапов:
- Визуальный осмотр врачом кожных покровов, глазных склер. Прощупывание болевых зон методом пальпации.
- Изучение анамнеза, генетических предрасположенностей, других хронических заболеваний пациента.
- Изучение лабораторным методом показателей крови, кала и мочи. В кровяной сыворотке измеряют уровень панкреатических ферментов. Биохимическим анализом выявляет степень активированности билирубина и печеночной ферментации, а также глюкозо содержание. В моче анализируют амилазный уровень. Содержание не переваренных жиров определяют из кала.
- УЗИ брюшной полости показывает контуры поджелудочной и степень ее увеличения, присутствие каменистых образований или рубцов в желчепротоках. С теми же целями могут назначать рентгенографию или послойную компьютерную томографию.

Только все данные в совокупности могут дать ясную картину патологии и помочь найти наиболее эффективную стратегию лечения.
Лечение
Консервативная методика лечения состоит из медикаментозных препаратов и обеспечения максимального покоя поджелудочной железе (голода с последующим переходом на строгую диету). К терапии могут быть добавлены некоторые домашние средства и рецепты народной медицины, но только после предварительного согласования с врачом.
Антацидные препараты
Медикаментозное лечение обязательно включает прием антацидных препаратов – лекарств, способных подавлять соляную желудочную кислоту. Сила действия, продолжительность эффекта и состав – основные характеристики лекарств, которые различают в этой группе.
К самым эффективным и быстродействующим относят антациды всасывающиеся. Предпочтение отдают проверенным много раз простым соединениям:
- окисю магния;
- фосфорнокислому или сернокислому натрию;
- гидрокарбонату натрия.
В стационарном лечении эти вещества вводят в чистом виде внутривенно. В амбулаторном лечении популярны аптечные препараты, состав которых основывается на перечисленных антацидах (речь идет о микстуре Бурже, смесях Ренни или Тамс).
Антациды не всасывающиеся действуют более продолжительный период, хотя и наступает эффект от них медленнее. На этих элементах (алюминиевой соли кислоты фосфорной, гидроокиси магния, алгината) основывается фармацевтика, выпускающая такие препараты, как «Алмагель», «Фосфалюгель», «Маалокс».
Ферментные препараты
Из-за ферментативных дисфункций пища плохо усваивается, и человеку, страдающему воспалением поджелудочной железы, прописывают препараты-ферменты. Потому, на каком веществе лекарства основаны, их делят на группы:
- их животных белков;
- растительные.
В производстве первых (например, панкреатина, мезима, креона) используют белок свиной. Он улучшает пищеварение и ферментацию панкреатического сока. Но может вызывать аллергии. Особенно у детей и беременных женщин. Вторая группа действует мягче и слабее, зато основывается на не аллергенных папаине или рисовом грибке (сомилаз, пепфиз, юниэнзим).
Гастроэнтерологи предупреждают о зависимости организма, привыкшего к искусственной ферментации. Со временем поджелудочная железа отказывается вырабатывать нужные элементы самостоятельно.
Поэтому, если патология еще не зашла слишком далеко, врачи сами рекомендуют рассматривать лекарственные рецепты народной медицины (травы, отвары, настои) – те, которые улучшают перистальтику желудка и выработку ферментов естественным природным путем.
Оперативное вмешательство
Хирургический метод лечения поджелудочной железы применяют нечасто, только если традиционная терапия не справляется с задачами и патология быстро прогрессирует. Показаниями к операции становятся кисты, раковые образования, некроз поджелудочных тканей, большие камни в желчных протоках.
Операция проходит под общим наркозом. В ходе вмешательства хирург может отсечь часть органа (провести резекцию отдельного пораженного участка) или удалить только опасное образование (кисту, опухоль). В исключительных случаях возможна пересадка поджелудочной железы. Во время операции купируется воспалительный процесс, устраняется болевой синдром, проводится дренаж и вывод желчи.

Как ухаживать за органом?
Лечение поджелудочной железы – это всегда сложный и долгий процесс. Намного легче предотвратить новое воспаление органа, придерживаясь простых советов гастроэнтерологов:
- Отказаться от алкогольных напитков и никотина. Ничто так сильно не разрушает поджелудочную и печень, как эти две опасные привычки.
- Следить за здоровым рационом в питании. Обильная жирная пища ведет к тому, что поджелудочная перестает справляться с выработкой ферментов в достаточном количестве, чтобы переварилась вся вредная еда.
- Периодически нужно очищать организм от шлаков и токсинов. Раз в месяц желательно устраивать разгрузочный день, полностью отказавшись от пищи, принимая лишь целебные отвары из трав.
Укрепить здоровье поджелудочной железы помогают полезные соки, приготовленные дома: морковный, картофельный, из петрушки и алоэ вера. Очень полезно начинать день со стакана чистой воды, в которую добавлена одна столовая ложка лимонного сока и одна чайная ложка меда.
Роль диеты в лечении органа
Диетическое питание – основополагающий фактор здоровой поджелудочной железы. Задача правильного рациона в том, чтобы как можно меньше нагружать ЖКТ тяжелой пищей, перенасыщенной жирами, белками и углеводами.
Пережив панкреатический острый приступ, человеку прописан голод для полного покоя поджелудочной и возможности очиститься от интоксикации. Нормальная ферментация не сможет восстановиться без строгой диеты.
Без нее не помогут ни медикаменты, ни народные средства. Только строжайшее соблюдение советов диетологов способно действительно вылечить заболевания поджелудочной железы.
Источник
