Факторы риска поджелудочной железы
Фактор риска это то, что каким-то образом влияет на повышение шансов развития рака. Им может быть что угодно. Такие факторы, как, например, курение можно исключить, а вот возраст и наследственность, увы – нет.
Внимание! Если у вас есть факторы риска, даже если не один, это совершенно не значит, что у вас обязательно будет развиваться какая-либо опухоль. И, наоборот, болезнь может проявиться при полном отсутствии каких бы то ни было факторов риска. Не зря же говорят, что медицина – самая неточная из наук.
Митоз
Итак, приступим:
Факторы риска, которые мы можем исключить/изменить
Курение
Курение – один из важнейших факторов риска. У курильщиков риск развития рака повышается аж вдвое по сравнению с некурящими. Предположительно около 20-30% злокачественных опухолей поджелудочной связаны с курением сигарет. Сигары и трубки тоже увеличивают риск.
Спасибо, что не курите.
Как я бросила курить после 2х пачек в день.
Избыточный вес и ожирение
Избыточный вес сам по себе является фактором риска, а ожирение добавляет к развитию рака еще 20%. Жировые отложения в области талии могут иметь значение даже у худощавых людей. Вот данные одного из исследований.
Профессиональные вредности
Например, работа в химчистке или на металлоперерабатывающем предприятии.
Факторы риска, которые мы не можем изменить
Возраст
Как это ни печально, с возрастом, увеличивается риск развития любого заболевания. Рак поджелудочной – не исключение. Практически все пациенты с этим диагнозом – старше 45 лет. Около 2/3 из них – 65 лет. А средние возраст, в котором ставится диагноз – 71.
Пол
У мужчин этот тип рака развивается чаще. Возможно это так, хотя бы частично, от того, что мужчины курят больше чем женщины, что сильно увеличивает риски. Но это не доказано.
Раса
Афро-американцы болеют чаще чем белые. Не совсем ясно почему, но отчасти возможно потому, что среди них более распространены другие факторы риска (типа диабет, курение и ожирение у женщин).
Отягощенный анамнез
Рак поджелудочной предположительно передается по наследству. В некоторых семьях он связан с генетикой, в других – нет. В любом случае отягощенный семейный анамнез – это фактор риска, хотя у многих с таким диагнозом в семье никто никогда не болел (или же рак не был диагностирован).
Провоцирующие заболевания
Диабет
Рак поджелудочной часто встречается у людей с диабетом. Почему так – тоже неизвестно. Больше рискуют люди с диабетом 2-го типа. Этот тип диабета проявляется во взрослом возрасте и часто связан с избыточным весом или ожирением. Не совсем ясно повышен ли риск у людей с диабетом 1-го типа.
Хронический панкреатит
Хронический панкреатит – это длительное (хроническое) воспаление поджелудочной железы, напрямую связанное с повышением риска развития рака (особенно у курильщиков). Но у большинства людей с панкреатитом рак так и не развивается.
Хронический панкреатит иногда возникает из-за врожденной генетической мутации. Люди с наследственной формой панкреатита имеют высокий риск возникновения рака поджелудочной в течение жизни.
Опухоль поджелудочной железы
Цирроз печени
Цирроз – это рубцевание (замещение соединительной тканью) печени. Вместо нормальных клеток печени – гепатоцитов, образуется соединительная ткань, которая не может выполнять такие же функции. Цирроз развивается у людей с повреждениями печени при гепатитах и тяжелых алкогольных интоксикациях.
Заболевания желудка
Инфицирование желудка канцерогенной бактерией Хеликобактер Пилори (Helicobacter Pylori) также повышает риск развития рака поджелудочной. Эта бактерия – доказанный канцероген.
Факторы с неясным эффектом, к ним следует отнестись с осторожностью:
Диета
Некоторые исследования связали рак поджелудочной с диетами с высоким содержанием красного и переработанного мяса (сосиски, колбаса, бекон и т.д.) и низким содержанием фруктов и овощей. Но не все исследователи приходят к таким выводам и эта связь все еще изучается.
Физическая активность
По некоторым данным отсутствие физической активности может увеличить риск развития рака, и не только поджелудочной железы. Но опять же, это не всеми исследованиями подтверждается.
Кофе
В старых исследованиях высказывались предположения о том, что кофе может увеличить риск, но по последним данным это не так.
Алкоголь
Некоторые исследования показали связь между тяжелым алкоголизмом и раком поджелудочной. Эта связь все еще не до конца подтверждена, но если учитывать, что хронический алкоголизм ведет к панкреатиту и циррозу, которые являются факторами риска, то развитие дальнейших событий предположить не трудно…
Спасибо за дочитывание, надеюсь было интересно 🙂 Если вам понравился материал и вы хотите поддержать автора – ставьте лайк и подписывайтесь на мой канал! Об авторе.
Еще по теме:
Источник
Рост заболеваемости панкреатитом специалисты связывают с образом жизни и пищевыми привычками: обилие в продуктах консервантов, подсластителей, ароматизаторов, усилителей вкуса не идёт на пользу нашему организму.
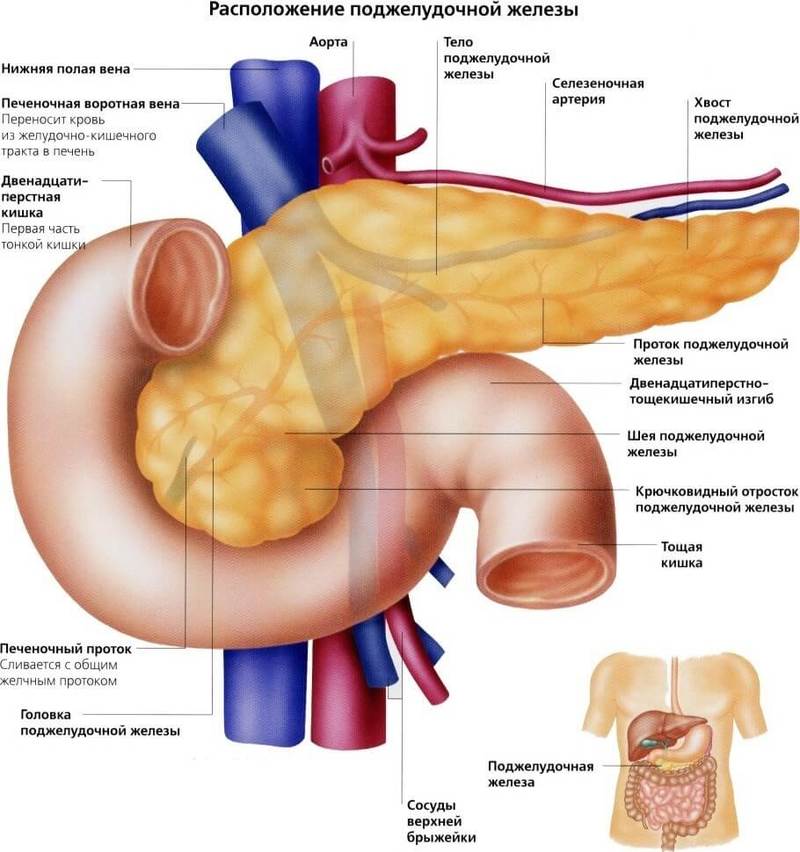
Мы заедаем стрессы вкусненьким, вечно торопимся, пьём кофе в огромных количествах, в попытках победить сонливость, устраиваем шумные пятницы, за которыми неминуемо наступают тяжёлые понедельники… И однажды, подойдя к зеркалу, мы замечаем, что появилась какая-то нездоровая бледность и худоба, да и общее состояние последнее время «не очень»: вроде только поели, а хочется прилечь, подташнивает и что-то покалывает в боку. Возможно, это даёт о себе знать поджелудочная железа — важный орган пищеварительной системы, расположенный в брюшной полости позади желудка.
Поджелудочная железа отвечает за необходимое количество ферментов для переваривания пищи, проходящей по тонкому кишечнику. Также одной из главных функций поджелудочной является выработка гормона инсулина, регулирующего уровень глюкозы в крови.
Когда поджелудочная железа даёт сбой
Когда эта железа даёт сбой — пища начинает перевариваться не должным образом, а значит, вещества и витамины усваиваются не полностью, — отсюда слабость, сонливость, «мутные» состояния после еды, «покалывание» в левом боку или области солнечного сплетения.
Если дискомфорт, а тем более боль, не проходят более 1–2 суток, появилась тошнота или рвота, повысилась температура, началась диарея или изменился цвет кала, к специалисту нужно обратиться незамедлительно.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Нередко воспаление поджелудочной железы – панкреатит — путают с заболеваниями органов, расположенных в верхнем этаже брюшной полости, например, с обострением язвенной болезни или острым холециститом, с кишечной непроходимостью и даже обычным пищевым отравлением.
Панкреатит (от греч. «pancreas») – это воспаление и последующее разрушение ткани поджелудочной железы собственными ферментами.
При развитии панкреатита эти ферменты не выделяются, как положено, в двенадцатиперстную кишку, а скапливаются, активизируются в ней и со временем и начинают влиять на ткани самой железы. В результате поджелудочная железа фактически переваривает сама себя.
Причём ферменты поджелудочной могут разрушать не только ткани железы, но и находящиеся рядом кровеносные сосуды и соседние органы.

По данным статистики за последние 40 лет заболеваемость панкреатитом выросла вдвое.
Рост заболеваемости панкреатитом специалисты связывают с образом жизни и пищевыми привычками: обилие в продуктах консервантов, подсластителей, ароматизаторов, усилителей вкуса не идёт на пользу нашему организму.
По подсчётам специалистов в группу риска попадают:
- люди, имеющие проблемы с алкоголем;
- любители фастфуда;
- любители самолечения с избыточным приёмом лекарств;
- курильщики;
- больные желчнокаменной болезнью в анамнезе;
- страдающие ожирением;
- люди с сердечно-сосудистыми заболеваниями;
- люди, регулярно испытывающие стресс;
- пациенты, перенесшие травму органа или интоксикацию организма.
Панкреатит бывает острый и хронический.
Острый панкреатит
Его часто называют «праздной болезнью» — он возникает из-за переедания, что часто случается в праздники.
Острый панкреатит сегодня вышел на 3‑е место среди хирургических заболеваний после острого аппендицита и острого холецистита.
Воспаление в поджелудочной железе происходит резко, в виде приступа, поэтому редко остаётся незамеченным.
Основные симптомы острого панкреатита:
- сильная боль в верхней части живота, постепенно опоясывающая живот и спину;
- тошнота и рвота;
- сильное расстройство желудка (несварение пищи);
- высокая температура;
- учащённое сердцебиение.
При остром панкреатите необходима срочная госпитализация, а в особо тяжёлых случаях и оперативное вмешательство!
Чтобы облегчить боль до приезда «скорой», лучше всего сесть, слегка согнувшись, и приложить к левой стороне живота, чуть ниже ребер, пакет со льдом. Горизонтальное положение также помогает уменьшить боль.
Чего делать нельзя при остром приступе:
- есть и пить до приезда «скорой»- это простимулирует выработку ферментов и «раздразнит» железу ещё больше.
- принимать болеутоляющие и другие лекарства;
- класть на живот грелку.
В течение нескольких дней придется воздержаться от пищи, разрешены только минеральная вода без газа, отвар шиповника и некрепкий чай. Обязателен постельный режим и холодные компрессы на верхнюю часть живота.
После госпитализации и купирования симптомов острого панкреатита необходимо некоторое время оставаться под наблюдением врача, который должен выписать ферментные препараты, помогающие снять нагрузку с поджелудочной и средства для уменьшения кислотности желудочного сока, а также, в некоторых случаях, антибиотики.
Повторы острого панкреатита способны привести к развитию хронической формы болезни.
Хронический панкреатит
Врачи говорят, что причин у этого недуга две — мужская (алкоголь) и женская (камни в желчном пузыре)
Опасность хронического панкреатита в том, что он может не давать о себе знать в течение нескольких лет, протекая практически бессимптомно, потому не все больные своевременно обращаются к специалисту.
Болезнь эта развивается долго и медленно, а проявления болезни менее выражены, чем в случае с острым панкреатитом:
- ноющие боли или ощущение дискомфорта в животе после того, как человек поел острого или жирного;
- периодические нарушения переваривания пищи (тошнота, вздутие, послабление стула);
- снижение веса;
- сухость и бледность кожи;
- быстрая утомляемость.
Если человек с острым панкреатитом неминуемо оказывается в больнице, то к хроническому он обычно стараются притерпеться. Такой подход к здоровью крайне опасен, поскольку клетки поджелудочной способны мутировать и перерождаться в гораздо более грозные, онкологические формы.
При подозрении на хронический панкреатит врач назначает анализы мочи и крови (в том числе на сахар), и УЗИ внутренних органов брюшной полости.
Как и любая хроническая форма болезни, полностью эта форма панкреатита не излечивается. Но не допустить развития его осложнений вполне возможно.
Обычно при таком диагнозе врач назначает препараты для облегчения боли (если требуется), и ферменты, «помогающие» поджелудочной справляться со своими функциями. Иногда выписывается инсулин, чтобы регулировать уровень глюкозы в крови.
И увы, человеку с диагнозом «хронический панкреатит» приходится полностью переосмыслить свой подход к питанию.
При хроническом панкреатите нельзя:
- Жирное
- Жареное
- Острое
- Копчёное
- Солёное
- Маринованное
- Крепкие бульоны
- Консервы
- Колбасные изделия
- Фруктовые соки
- Капуста
- Грибы
- Бобовые
- Грубые каши (мюсли, пшено)
- Чёрный хлеб
- Шоколад
- Пирожные и торты
- Газировка
- Кофе
- Крепкий чай
- Слишком горячее
- Слишком холодное
- Приправы в больших количествах
- Алкоголь
- Курить
- Есть нужно не менее 5 раз в день маленькими порциями (кстати, это вообще одно из основных правил здорового питания).
Что есть можно:
- Кисломолочные продукты
- Белковые омлеты,
- Нежирные мясо, птица, рыба, приготовленные на пару
- Красная рыба в небольших количествах
- Крупы – овсяная, гречневая, рисовая
- Овощи, отварные или запеченные (картофель, цветная капуста, морковь, кабачки, тыква, свекла, зеленый горошек)
- Некислые фрукты и ягоды
- Минеральные воды с щелочным составом, например, «Нарзан», «Боржоми», «Джермук», «Ессентуки».
Помимо соблюдения диеты дополнительно требуется употреблять витамины A, C, B1, B2, B12, PP, K, фолиевую кислоту.
Основное правило тут – не переедать: железа должна работать без напряжения.
Нельзя и долго ходить голодным, в крайнем случае поможет стакан тёплой воды, если его выпить за полчаса до еды. Есть нужно примерно в одно и то же время, чтобы поджелудочная железа не трудилась впустую.
Данные принципы питания являются одновременно и профилактикой неприятностей с поджелудочной для тех, кого сей недуг миновал, и кто не хотел бы столкнуться с ним в будущем. Но, как говорится: «Если нельзя, но очень хочется – то можно!». Главное – во всём знать меру.опубликовано econet.ru.
Если у вас возникли вопросы, задайте их здесь
P.S. И помните, всего лишь изменяя свое потребление – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
Хронический панкреатит – это заболевание, протекающее с чередующимися периодами обострений и ремиссий и сопровождающееся длительным воспалительным процессом в поджелудочной железе. С течением времени воспаление вызывает повреждение тканей поджелудочной железы и замену их соединительной тканью (фиброз), а также нарушение проходимости ее протоков и образование кист и кальцификатов.
Согласно статистике за последние 30 лет во всем мире отмечен рост заболеваемости хроническим панкреатитом более чем в 2 раза. Раньше считалось, что это заболевание чаще встречается у мужчин, причем активного трудоспособного возраста, но в последнее время зафиксирован рост его распространенности среди женщин.
Вследствие наличия хронической боли и нарушений внешней и внутренней секреции поджелудочной железы при хроническом панкреатите значительно страдает качество жизни. Заболевание нередко сопровождается частыми рецидивами и прогрессирующим течением, приводит к развитию осложнений, а в ряде случаев к раку поджелудочной железы.
Профилактика хронического панкреатита заключается в исключении факторов риска, которые могут способствовать его развитию. Кроме того людям, имеющим хронические и аутоиммунные заболевания, необходимо периодически контролировать состояние и функции поджелудочной железы.
Факторы риска хронического панкреатита
- Употребление алкоголя (самая распространенная причина).
- Курение.
- Заболевания желчевыводящей системы и двенадцатиперстной кишки: желчнокаменная болезнь, хронический холецистит, функциональные расстройства сфинктера Одди, постхолецистэктомический синдром, язва двенадцатиперстной кишки.
- Ожирение, систематическое переедание, несбалансированное питание – избыток животных жиров и белков в рационе.
- Производственные вредности (свинец, мышьяк, ртуть, фосфор).
- Длительный прием лекарственных препаратов.
- Инфекционные заболевания (паротит, краснуха, гепатиты C и B).
- Метаболические нарушения (нарушение кальциевого обмена при заболевании эндокринной системы – гиперпаратиреозе, повышенное содержание триглицеридов и холестерина в плазме крови, накопление железа при гемохроматозе).
- Наличие близких родственников с заболеваниями поджелудочной железы (наследственность).
- Наличие аутоимунных заболеваний (болезнь Шегрена, воспалительные заболевания кишечника, первичный склерозирующий холангит и др. ).
Как исключить факторы риска хронического панкреатита?
 Если вы входите в группу риска по хроническому панкреатиту, рекомендуем проходить профилактическое обследование у гастроэнтеролога даже при отсутствии жалоб.
Если вы входите в группу риска по хроническому панкреатиту, рекомендуем проходить профилактическое обследование у гастроэнтеролога даже при отсутствии жалоб.
Злоупотребление алкоголем является самой частой и клинически доказанной причиной развития хронического панкреатита, поэтому ограничение приема или отказ от приема алкоголя (особенно в случаях наличия предрасположенности к развитию заболевания или при перенесенном остром панкреатите) является основным средством профилактики. На вероятность развития хронического панкреатита влияет количество алкоголя и длительность его употребления, вид алкоголя не имеет значения.
Курение также повышает вероятность развития хронического панкреатита, как в сочетании с употреблением алкоголя, так и без него и проводит к прогрессированию заболевания. Отказ от курения рекомендуется как для профилактики, так и для уменьшения количества обострений хронического панкреатита.
Своевременное лечение заболеваний желчевыводящих путей, раннее выявление камней в желчном пузыре и своевременное адекватное лечение, включая оперативное. Развитию панкреатита способствует попадание мелких камней и густой желчи в общий желчный проток, нарушение прохождения желчи по общему желчному протоку вследствие дисфункции сфинктера Одди. При склонности к образованию билиарного сладжа (хлопьев и сгустков желчи в желчном пузыре) рекомендуется длительная терапия и наблюдение гастроэнтеролога.
Важным мероприятием для профилактики хронического панкреатита является соблюдение рекомендаций по здоровому питанию: сбалансированная диета с достаточным количеством белков, жиров, углеводов и витаминов и выбор рациона с большим количеством цельнозерновых продуктов, овощей и фруктов. Исключение переедания и контроль массы тела, а при индексе массы тела больше 25 единиц мероприятия по снижению веса, также помогут предотвратить хронический панкреатит и другие заболевания, связанные с ожирением.
Если вы затрудняетесь составить подходящую для вас диету, рекомендуем обратиться к диетологу.
Для профилактики развития лекарственного хронического панкреатита целесообразно согласовывать целесообразность длительного приема больших доз лекарственных препаратов с врачом и не принимать лекарства длительно без назначения врача.
При метаболических нарушениях и наследственной предрасположенности большое значение имеет профилактическая проверка состояния поджелудочной железы и ее функций. Целесообразно в рамках профилактики проводить 1-2 раза в год УЗИ поджелудочной железы и контролировать копрограмму и показатели амилазы, липазы, сахара, холестерина и триглицеридов в сыворотке крови, эластазы в стуле. При обнаружении повышенного уровня триглицеридов и холестерина в крови необходимо соблюдение строгой диеты с ограничением жиров и холестерина, применение лекарственной терапии.
При аутоимунных заболеваниях (болезнь Шегрена, первичный склерозирующий холангит, воспалительные заболевания кишечника) также необходимо осуществлять профилактическое наблюдение врача с контролем за состоянием поджелудочной железы, отказ от алкоголя и курения и соблюдение диеты.
При наличии близких родственников с хроническим панкреатитом целесообразно проводить генетические исследования на наличие мутации гена и использовать другие средства профилактики.
Кроме исключения факторов риска для профилактики хронического панкреатита имеет большое значение профилактическое наблюдение людей, предрасположенных к возникновению данного заболевания, а также соблюдение рекомендаций врача по образу жизни и питанию.
Успех профилактики и лечения хронического панкреатита зависит от своевременного обращения к врачу-гастроэнтерологу. Рекомендуем обязательно проконсультироваться с гастроэнтерологом при наличии следующих жалоб:
- неприятные привкусы во рту;
- боль и дискомфорт в животе;
- вздутие живота, тошнота и тяжесть в желудке;
- неустойчивый стул и случаи диареи;
- астения и похудание;
- красные кровяные пятнышки – капли «кровавой росы» на коже живота, груди и спины.
Пройти УЗИ и эластографию поджелудочной железы, а также сдать анализы, контролирующие ее функции, и анализы на наличие наследственной предрасположенности к хроническому панкреатиту можно в ГЦ «Эксперт».
Задать вопрос
Источник
