Дополнительный выводной проток поджелудочной железы
Оглавление темы “Топографическая анатомия поджелудочной железы.”:
- Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
- Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
- Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
- Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
- Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
Поджелудочная железа расположена в забрюшинном пространстве ретроперитонеально, позади желудка и сальниковой сумки, в верхней половине живота. Основная масса железы выделяет секрет через выводные протоки в двенадцатиперстную кишку; меньшая часть железы в виде так называемых островков Лангерганса (insulae pancreatiсае [Langerhans]) относится к эндокринным образованиям и выделяет в кровь инсулин, регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему этажу брюшинной полости, поскольку функционально и анатомически она связана с двенадцатиперстной кишкой, печенью и желудком.
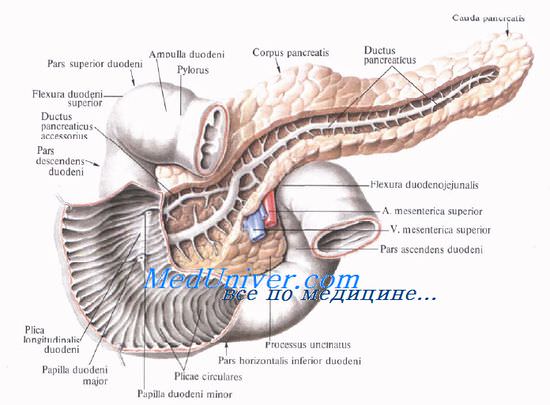
Поджелудочную железу разделяют на три отдела: головку, тело и хвост. Выделяют также участок между головкой и телом — шейку железы.
Топография поджелудочной железы. Проекция поджелудочной железы.
На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной, частично в пупочной и в левой подреберной областях. Верхний край поджелудочной железы проецируется на переднюю брюшную стенку по линии, проходяшей справа налево через середину расстояния между мечевидным отростком и пупком (уровень тела I поясничного позвонка). При этом правая часть линии лежит несколько ниже горизонтали, а левая — выше.
В целом можно сказать, что по отношению к горизонтальной плоскости поджелудочная железа чаще расположена косо: головка железы лежит ниже, а тело и хвост — выше.
Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
Форма поджелудочной железы чаще вытянутая. В среднем длина поджелудочной железы равна 16—17 см. Головка ее наиболее широкая (до 5 см) и толстая (1,5—3,5 см). Тоньше и уже она в хвостовой части (примерно 2×2 см). Капсулы pancreas не имеет, благодаря чему резко бросается в глаза ее дольчатое строение. Однако тело pancreas имеет фасциальный покров на задней поверхности; головка железы имеет фасциальный покров и спереди, и сзади.
Выводная система поджелудочной железы начинается с мелких дольковых протоков, которые впадают в основной и добавочный протоки.
Проток поджелудочной железы, ductus pancreaticus, или вирсунгов проток [Wirsung], идет от хвоста к головке железы, располатаясь в хвосте и теле на середине высоты и на равном расстоянии от передней и задней поверхности железы, в головке — ближе к ее задней поверхности. Диаметр протока равен 2 мм в хвосте, 2—3 мм — в теле и 3—4 мм — в головке железы. В области большого дуоденального (фатерова) сосочка он соединяется с ductus choledochus или открывается самостоятельно.

Проток поджелудочной железы у места соединения с ductus choledochus имеет собственный гладкомышечный сфинктер, m. sphincter ductus pancreatici, сфинктер Одди [Oddi], функционирующий совместно со сфинктером печеночно-поджелуд очной ампулы [Vater]. Все сфинктеры общего желчного протока и протока поджелудочной железы называют также четырехкомпонентным сфинктером Бой-дена [Boyden].
В результате деятельности этого сфинктера в двенадцатиперстную кишку поступает только поджелудочный сок или поджелудочный сок и желчь вместе.
Добавочный проток поджелудочной железы, ductus pancreaticus accessorius [Santorini], располагается выше основного и соединяется с главным протоком в головке на расстоянии 2,5—3,5 см от устья последнего.
Однако почти в трети случаев добавочный проток открывается в двенадцатиперстную кишку самостоятельно, на papilla duodeni minor [Santorini], который располагается выше большого сосочка.
Видео анатомии поджелудочной железы
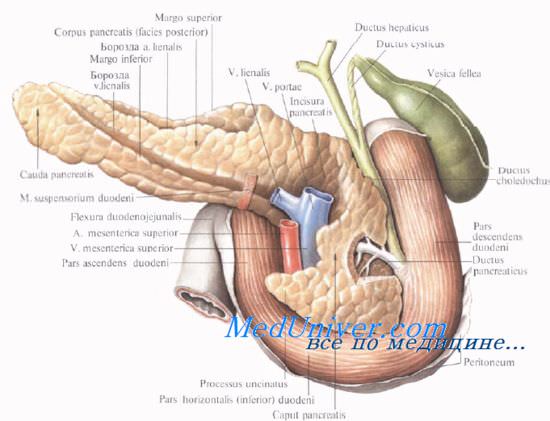
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
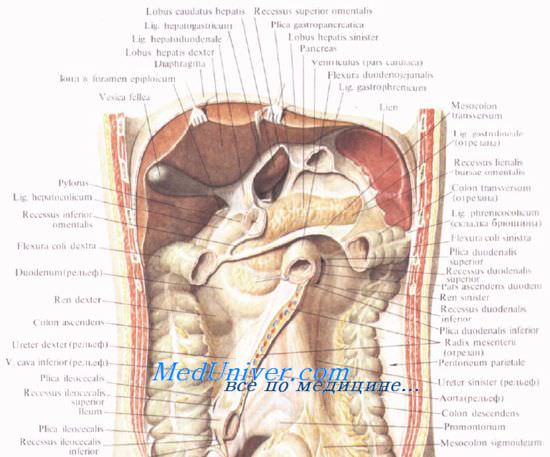
Отношение поджелудочной железы к брюшине. Кровоснабжение поджелудочной железы.
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки представляют собой складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
У верхнего края поджелудочной железы располагаются две упомянутые выше складки: желудочно-поджелудочная и печеночно-поджелудочная. Поджелудочно-селезеночная, lig. pancreaticosplenicum, и поджелудочно-ободочная, lig. pancreaticocolicum, связки являются участками желудочно-селезеночной и диафрагмально-селезеночной связок.
Хвост поджелудочной железы иногда покрыт брюшиной со всех сторон, что бывает связано с наличием хорошо выраженной lig. pancreaticosplenicum. В этом случае хвост обладает определенной подвижностью.
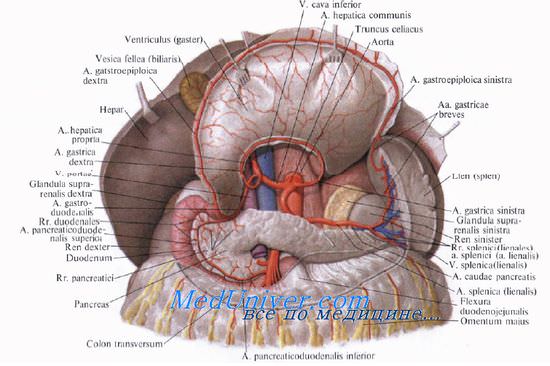
Кровоснабжение поджелудочной железы
Кровоснабжают поджелудочную железу ветви общей печеночной, селезеночной и верхней брыжеечной артерий. Сверху к головке железы подходит a. gastroduodenalis, от которой отходит а. pancreaticoduodenalis superior, дающая переднюю и заднюю ветви.
A. pancreaticoduodenalis inferior начинается обычно от верхней брыжеечной артерии или от ее ветви. Она также делится на переднюю и заднюю ветви. Верхние и нижние панкреатодуоденальные артерии анастомозируют друг с другом, образуя артери&чьные дуги, от которых отходят ветви к головке поджелудочной железы и к двенадцатиперстной кишке.
От селезеночной артерии и реже от общей печеночной отходит относительно крупная большая поджелудочная артерия, а. рапсrеatica magna, которая позади тела железы идет к ее нижнему краю, где делится на правую и левую ветви. Кроме этой артерии, к хвосту и телу железы от a. splenica (lienalis) отходят rr. pancreatici.
Учебное видео анатомии чревного ствола и его ветвей
Венозный отток от поджелудочной железы. Лимфоотток поджелудочной железы. Иннервация поджелудочной железы.
Отток венозной крови от поджелудочной железы происходит непосредственно в воротную вену и ее главные притоки: vv. splenica (lienalis) et mesenterica superior. Вены сопровождают верхние и нижние панкреатодуоденальные артерии и тоже образуют дуги на передней и задней поверхности головки поджелудочной железы.
Лимфоотток от поджелудочной железы происходит сначала в пилорические, верхние и нижние панкреатодуоденальные, верхние и нижние поджелудочные, а также селезеночные узлы. Затем лимфа направляется в чревные узлы.
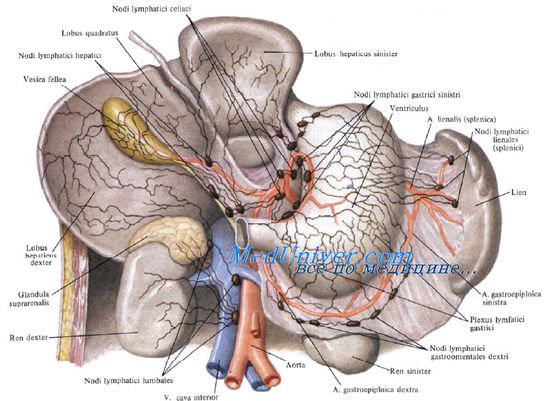
Иннервируют поджелудочную железу ветви нескольких сплетений: чревного, печеночного, верхнебрыжеечного, селезеночного и левого почечного.
Нервы к поджелудочной железе подходят большей частью вместе с сосудами, образуя на поверхности и внутри железы единое нервное сплетение (plexus pancreaticus). Оно представляет собой мощную рефлексогенную зону, раздражение которой может вызвать шоковое состояние.
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Расщепленная поджелудочная железа – порок развития, при котором на начальных этапах эмбриогенеза нарушается слияние протоковой системы органа, в результате чего основную функцию по дренированию железы берет на себя добавочный панкреатический проток. Заболевание часто не имеет клинических проявлений. При гипертензии добавочного потока может развиваться панкреатит, сопровождающийся интенсивной болью в верхних отделах живота, тошнотой, рвотой, диареей. Для установления точного диагноза проводят ЭРХПГ и МРХПГ. Бессимптомное течение болезни не требует лечения. При узком выводном отверстии панкреатического протока проводят его эндоскопическое или открытое расширение. Развитие панкреатита требует назначение диеты, спазмолитиков, ферментативных средств.
Общие сведения
Расщепленная (раздвоенная) поджелудочная железа относится к аномалиям протоковой системы, при которой доминирует добавочный (дорсальный) проток. Основной сброс секрета происходит через малый дуоденальный сосочек, а через большой сосок выводится оставшаяся часть секрета и желчь. В этом случае нарушается нормальное дренирование железы, возникает внутрипротоковая гипертензия, которая может привести к воспалению органа. Впервые заболевание подробно описано в середине ХIХ века в трудах австрийского анатома Й. Хиртля. Болезнь диагностируется у 4-11 % жителей планеты, чаще у людей европеоидной расы. Патология в равной степени встречается у лиц обоих полов. В большинстве случаев аномалия не влияет на экзокринную и эндокринную функции поджелудочной железы и не ухудшает качество жизни пациентов.
Расщепленная поджелудочная железа
Причины
Причины болезни до конца не изучены. Данная аномалия развития поджелудочной железы формируется в период закладки органа, примерно на 30-й день эмбрионального развития. На этом этапе происходит нарушение дифференцировки панкреас на хвост, тело и головку. Существует предположение о наследственной природе болезни, однако достоверных исследований по данному вопросу нет. В процессе эмбриогенеза расщепленная поджелудочная железа может возникать под влиянием следующих факторов:
- Неблагоприятные экзогенные воздействия. Тератогенным эффектом обладают различные неблагоприятные факторы внешней среды, с которыми сталкивается женщина на протяжении беременности (радиоактивное облучение, химическое загрязнение воздуха и др.). Различные патологии внутриутробного развития может вызывать курение, употребление алкоголя и наркотических веществ, постоянное нервно-психическое напряжение будущей матери.
- Инфекционные заболевания. Перенесенные беременной инфекции (краснуха, герпес, сифилис, токсоплазмоз, листериоз и др.) оказывают влияние на дифференцировку и закладку органов плода.
- Прием некоторых медикаментов. Использование женщиной лекарственных средств, противопоказанных к приему в период беременности, могут вызывать аномалии развития органов ЖКТ плода.
Патогенез
Поджелудочная железа начинает формироваться с 4-5 недели гестации из дорсального и вентрального выпячиваний дуоденальной закладки. Основные этапы дифференцировки морфологических структур органа (головки, тела, хвоста, протоковой системы) приходятся на 6-12 недели внутриутробного развития. Окончательное формирование железы заканчивается к концу беременности. В антенатальном периоде панкреатический сок преимущественно выводится по дорсальному (добавочному) протоку в малый дуоденальный сосочек, тогда как вентральный (основной) выводной канал отводит небольшую часть секрета совместно с желчью в большой дуоденальный сосок.
После рождения процесс оттока сока поджелудочной железы меняется прямо противоположно. Протоковая система взрослого человека состоит из главного (Вирсунгова) выводного канала, который собирает около 70% панкреатического секрета из дольковых протоков, проходит в толще органа от хвоста до головки, где в него впадает добавочный (Санториниев) проток. Затем основной проток сливается с общим желчным, образуя печеночно-поджелудочную ампулу, и открывается в тонкий кишечник через большой (Фатеров) дуоденальный сосок. При аномалии сращения зародышевых листков, когда объединение протоков не происходит, доминирующим каналом остается добавочный, и сброс секрета продолжается через малый дуоденальный сосочек.
Классификация
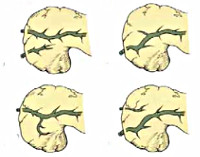
Исходя из анатомической локализации и характера расщепления, в гастроэнтерологии выделяют несколько вариантов аномалии поджелудочной железы. Существует 4 вида расщепления органа:
- Полное. Является наиболее распространённой формой болезни и встречается в 70% случаев. Основная часть секрета дренируется в малый сосочек, а оставшийся панкреатический сок вместе с желчью выходит в 12-перстную кишку через Фатеров сосок. Крайней степенью аномалии является атрофия вентрального протока, при которой в малое дуоденальное отверстие выводится весь сок поджелудочной железы, а в большое – желчь. Данная форма встречается в 20-25 % случаев и наиболее часто вызывает панкреатит ввиду длительной внутрипротоковой гипертензии.
- Неполное. Расщепленный орган разделен на две части, протоки которых на определенном участке сообщаются друг с другом, но открываются в кишку посредствам двух изолированных отверстий. Распространённость данной аномалии – 5-6 %.
- Изолированное. Происходит формирование отдельно расположенного дорсального сегмента, который выводит желчь от передней части панкреас через малый дуоденальный сосочек. Основная часть желчи дренируется по Вирсунгову протоку в большое дуоденальное отверстие.
Симптомы расщепленной поджелудочной железы
У большинства пациентов заболевание протекает бессимптомно. Несоответствие диаметра малого сосочка и количества поступающего в него панкреатического сока приводит к нарушению оттока секрета и развитию обструктивного панкреатита. Спровоцировать острое воспаление органа может прием алкоголя, чрезмерное употребление жирной, острой, копченой пищи. Возникает опоясывающая боль в верхнем отделе живота, которая иррадиирует в позвоночник и усиливается через полчаса после приема пищи. Болезненные ощущения носят острый, режущий характер и не купируются спазмолитиками. Появляются диспепсические явления: сухость во рту, отрыжка, тошнота и рвота, диарея. Воспаление может сопровождаться повышением температуры тела, отсутствием аппетита, бледностью и синюшностью кожных покровов. Возможен переход острой формы болезни в хроническую.
Осложнения
Осложнения расщепленной поджелудочной железы встречаются редко. При длительном течении хронического обструктивного панкреатита с частыми приступами обострения может возникать обтурационная желтуха вследствие холестаза, реактивный реактивный гепатит, воспалительные заболевания желчных протоков и желчного пузыря (холангиты, холециститы). Затруднение оттока панкреатического сока способствует образованию панкреатических панкреатических кист и псеводокист. При неблагоприятном течении болезни может возникать панкреосклероз или панкреонекроз. Поражение островков Лангерганса ведет к развитию сахарного диабета.
Диагностика
Ввиду частого отсутствия признаков болезни выявление врожденной аномалии затруднено. Чаще всего обнаружение расщепленной поджелудочной железы является случайной находкой при плановом обследовании или при диагностике других заболеваний. Консультация гастроэнтеролога с проведением физикального осмотра и изучением анамнеза жизни информативна только при возникновении симптомов панкреатита. Для подтверждения диагноза необходимо провести следующие инструментальные исследования:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данный метод помогает визуализировать протоковую систему расщепленной железы (размер, количество, строение выводных каналов). Чаще всего при введении контраста в большой сосочек определяется короткий канал, а в малый – контрастируется вся сеть протоков железы.
- Магнитно-резонансная холангиопанкреатография (МРХПГ). Наиболее современный и малоинвазивный метод, который основывается на введении контрастного вещества в панкреатические протоки и холедох при проведении МР-исследования. Позволяет определить не только количество и размеры каналов, но оценить их работу.
При развитии панкреатита выполняют УЗИ поджелудочной железы, лабораторные исследования (ОАК, биохимический анализ крови, анализ кала). Проведение дифференциальной диагностики целесообразно при появлении симптомов воспаления органа. В этом случае патологию дифференцируют с острым острым панкреатитом другой этиологии, острым острым холециститом, пищевой токсикоинфекцией, перфорацией язвы желудка или двенадцатиперстной кишки и другими заболеваниями, имеющими схожую симптоматику.
Лечение расщепленной поджелудочной железы
При отсутствии клинических проявлений данная аномалия не нуждается в лечении. Нарушение оттока панкреатического секрета ввиду узости одного из сосочков требует хирургического вмешательства. В настоящее время хирурги отдают предпочтение эндоскопическому расширению устья выводящего канала. Для улучшения оттока секрета внутрь дорсального протока устанавливают пластиковый стент. При отсутствии эффекта от эндоскопической сфинктеротомии выполняют открытую операцию, в ходе которой рассекают ткани, расположенные вокруг малого сосочка.
Развитие острого панкреатита требует назначения спазмолитических, обезболивающих, ферментативных препаратов. Особую роль играет диетическое питание, которое предполагает отказ от жирной, жареной, острой пищи. Предпочтение следует отдавать вареным и запечённым постным блюдам. Лицам с данной аномалией панкреас следует отказаться от употребления алкогольных напитков.
Прогноз и профилактика
Прогноз при заболевании, как правило, благоприятный. В редких случаях развитие осложнений (панкреонекроз, холестаз) может повлечь за собой серьезные жизнеугрожающие последствия. Профилактика заключается в ведении здорового образа жизни, отказе от вредных привычек и соблюдении основ правильно питания. Важную роль играет предотвращение возникновения воспалительных изменений органа. Пациентам с расщеплением железы следует 1-2 раза в год проходить УЗИ брюшной полости.
Источник
