Диета жировая инфильтрация поджелудочной железы что это такое
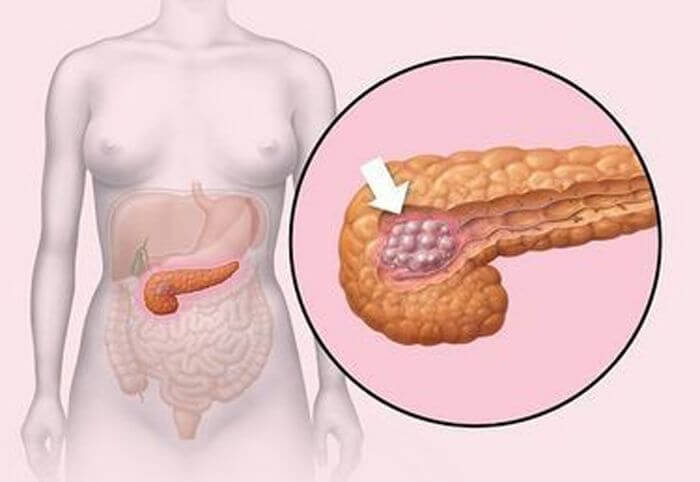
Жировая инфильтрация поджелудочной железы – патологическое состояние, при котором здоровые клетки этого органа превращаются в жир. Размер поджелудочной остается без изменений, но она постепенно утрачивает все свои функции. Данное заболевание отличается длительным бессимптомным течением, из-за чего может привести к развитию серьезных осложнений. Чаще всего жировая инфильтрация развивается у людей с острым или хроническим панкреатитом, избыточной массой тела. Болезнь может сопровождаться возникновением серьезных проблем с печенью.
Что это такое, жировая инфильтрация поджелудочной железы?
При ожирении поджелудочной железы происходит нарушение обменных процессов в организме. Клетки, которые умирают в этом органе, замещаются липидами. Организм сохраняет целостность органа, однако ряд его функций утрачивается. Чаще всего причинами данной патологии являются:
- Употребление алкогольных напитков.
- Острый или хронический панкреатит.
- Избыточная масса тела.
- Наличие родственников с диффузными изменениями в печени по типу жировой инфильтрации повышает риск возникновения стеатоза.
- Несоблюдение режима питания при панкреатите.
- Применение неправильных лекарственных средств при воспалении поджелудочной железы.
Статистика показывает, что в большинстве случав жировая инфильтрация диагностируется у пожилых людей – у молодых поджелудочная железа самостоятельно справляется с нагрузками.
Признаки
На начальных стадиях развития болезни симптомы развивающегося ожирения поджелудочной железы могут вообще отсутствовать. Признаки патологии не возникают до тех пор, пока у человека не происходит сдавление определенных участков этого органа. Со временем пациент начинает замечать, что у него появилась сухость во рту, повысилась утомляемость, на слизистой оболочке рта появились язвочки. При дальнейшем развитии патологии возникают следующие проявления:
- Метеоризм.
- Тошнота и рвота.
- Частая диарея.
- Тупые опоясывающие боли в правом подреберье.
- Зуд и покраснение кожных покровов.
- Снижение массы тела пациента.
- Сильные боли в брюшине.
Нужно учитывать, что жировая инфильтрация поджелудочной железы и печени, или гепатоз, – процесс, который может долгое время не проявлять себя никакими признаками.
Стадии
Чтобы лечение для ожирения поджелудочной железы было подобрано максимально эффективным, специалисту после подробной диагностики необходимо определить стадию патологического процесса. На данный момент врачи выделяют 3 стадии:
- Менее 30% клеточной ткани подверглись изменению.
- От 30% до 60% ткани поджелудочной заменились жировыми клетками.
- Более 60% железы переросло в жир.
Учитывайте, что подобная классификация показывает лишь степень распространенности патологии – она не указывает на тяжесть протекающих процессов. Определить, какие осложнения дала болезнь, удастся только после определения точной локализации и скученности жира.
Диагностика
Чтобы лечение жировой инфильтрации поджелудочной железы было максимально эффективным, пациенту необходимо пройти подробную диагностику. Ее назначит лечащий врач. Чтобы определить степень поражения, больного отправляют на следующие процедуры:
- УЗИ поджелудочной железы – наиболее точный метод диагностики липодистрофии органа. Он меняет свою эхогенность, покрывается белыми пятнами.
- Общий и биохимический анализы крови – по их результатам удается определить повышенный уровень альфа=-амилазы.
- Контрастный рентген – позволяет определить, насколько функционирует каждый проток органа.
- КТ и МРТ – наиболее обширные методы диагностики, позволяющие получить информацию обо всех протекающих в организме процессах. Они необходимы для исключения злокачественной природы изменений.
Только после расширенной диагностики лечащий специалист сможет назначать эффективную и безопасную терапию патологии.
Лечение
Только при комплексном подходе вам удастся полностью избавиться от жировой инфильтрации поджелудочной железы. Одного приема лекарственных препаратов в этом случае недостаточно. Чтобы полностью вылечиться, нужно действовать по следующей схеме:
- Определение точных причин, почему возникли отклонения.
- Лечение и защита поджелудочной железы при помощи медикаментозных препаратов.
- Прием витаминных комплексов и препаратов на растительной основе.
- Пересмотр принципов питания, соблюдение специальной диеты.
- Проведение физических разминок, дыхательной гимнастики.
- Ведение здорового образа жизни: полный отказ от вредных привычек.
Подобные меры применяются только при замещении менее 60% поджелудочной железы. Если патологический процесс распространился на больший периметр, человеку могут провести хирургическое вмешательство по иссечению жировых тканей.
Возможные осложнения
Жировая дистрофия – достаточно опасное заболевание. При длительном отсутствии комплексного лечения данная патология легко может спровоцировать возникновение следующих патологий:
- Образование язв на стенках близлежащих органов.
- Резкое снижение глюкозы в крови.
- Образование и движение мелких камней по протокам желчного пузыря.
- Развитие сепсиса.
- Появление расстройств в психике.
- Образование нарывов в поджелудочной, которые могут перерасти в брюшную полость.
- Образование кист внутри органа.
- Нагноения и разрыв в кишечнике.
Принципы питания
Жировая инфильтрация поджелудочной железы требует полного изменения рациона и принципа питания. Очень важно не перезагружать орган, который не может полноценно выполнять возложенные на него функции. В рационе должно присутствовать как можно больше растительных масел и нежирных кислот. Нередко на фоне данной патологии развивается сахарный диабет, из-за которого может возникнуть диабетическая ретинопатия. В таком случае откажитесь от употребления простых углеводов.
После прохождения лечения необходимо сдать контрольный анализ крови и пройти УЗИ органов брюшной полости. Данная патология может вызвать серьезные нарушения в обменных процессах, поэтому комплексное обследование стоит проходить 2 раза в год. Если вы будете соблюдать принципы правильного питания, то вы не допустите возникновения жировой инфильтрации. При данном заболевании запрещено употреблять продукты, которые замедляют пищеварение и могут спровоцировать воспалительный процесс. Стоит полностью отказаться от:
- Жирного, жареного, копченого.
- Алкогольных напитков.
- Острого, соленого, маринованного.
- Сладкого, сдобной выпечки, других кондитерских изделий.
Человек с поражением поджелудочной железы должен питаться часто, но небольшими порциями. Сразу после еды ложиться запрещено, так как это спровоцирует застойные явления в кишечнике – вызовет дополнительную нагрузку на орган. Очень важно пить как можно больше чистой воды – не менее 3 литров в день. Также можно разнообразить рацион минеральными магниево-сульфатными водами или отварами из лекарственных растений.
Источник
Главная
Библиотека
Гастроэнтерология
Диета при заболеваниях поджелудочной железы
Предусматривается воздействие на нарушенные процессы обмена веществ, создание благоприятных условий для функциональной деятельности и восстановления структуры печени, поджелудочной железы, образования и выделения сока поджелудочной железы и желчи, улучшения пищеварения. Диеты для лечения этих заболеваний должны содержать физиологическую норму (80-90 г) белка и жиров. Белок ограничивают при тяжелой гипатобилиарной недостаточности и увеличивают при гепатозе у истощенных лиц. В рацион питания включают достаточное количество полноценного белка и растительных масел (подсолнечное, кукурузное, оливковое, хлопковое и др.). Они обеспечивают желчегонный эффект и стимулируют моторику кишечника. Ограничивают жиры в диете и исключают растительные, если возникает необходимость щадить билиарную систему. Маложировую диету назначают также при стеаторее любого происхождения, при выраженном диспепсическом синдроме, в том числе в связи с декомпенсированным циррозом печени. Углеводы включают в диету в количествах, предусмотренных сбалансированным питанием. В питании больных большое значение имеют пищевые волокна. Они препятствуют застою желчи и благоприятно влияют на состав и литогенные свойства ее. Значительное учащение холелитиаза в странах Западной Европы связывают с дефицитом пищевых волокон в питании населения. Пищевые волокна улучшают моторную функцию кишечника, предотвращают запоры, что имеет немаловажное значение.
При острых и хронических гепатитах, панкреатитах назначают пятые лечебные диеты, в которых предусмотрено механическое и химическое щажение. Диетотерапия должна способствовать накоплению гликогена и уменьшению жировой инфильтрации, улучшению регенераторной и функциональной способности печени, желчеотделения, нормализации белкового, жирового, углеводного, витаминного, водного и других видов обмена, нормализации функционального состояния поджелудочной железы, кишечника и других органов пищеварения, функции которых нарушены.
Диеты при лечении заболеваний поджелудочной железы
Диета № 5. Ее назначают при остром гепатите в период выздоровления, хроническом персистирующем гепатите, хроническом активном гепатите в период ремиссии, компенсированных циррозах печени, гепатозах, хроническом холецистите с небольшой активностью воспалительного процесса, хроническом панкреатите. При всех этих заболеваниях необходим индивидуальный подбор продуктов питания и блюд, входящих в эту диету.
Химический состав диеты и энергетическая ценность: белки – 90-100 г, жиры – 90-100 г (из них 1/3 растительные), углеводы – 450 г (в том числе простые – 50 г), поваренная соль – 8-10 г, суточное содержание жидкости – 2-2,5 л (1,5 л свободной), энергетическая ценность – около 3000 ккал. Прием пищи дробный (5 раз в день). Все блюда готовят в вареном виде или на пару, а также запекают в духовке. При необходимости, если требуется механическое щажение, можно использовать протертый вариант этой диеты.
В рацион питания включают: пшеничный и ржаной хлеб вчерашней выпечки, сухари из дневной нормы хлеба, печенье; вегетарианские овощные, крупяные и молочные супы; нежирные сорта мяса в отварном виде или в виде суфле, кнелей, паровых котлет, отварную курицу и кролика, свежую нежирную отварную рыбу; творог некислый, белковые омлеты, молоко и кисломолочные напитки, неострые сорта сыров; овощи в сыром и протертом виде, спелые и сладкие фрукты и блюда из них, соки из фруктов и ягод; масло сливочное и растительные жиры.
Диета № 5а. Показана при острых и обострениях хронических гепатитов и холециститов. Эта диета механически и химически щадящая с нормальным содержанием белков (80-100 г), некоторым ограничением жиров (70-80 г) и углеводов (350-400 г). Содержание поваренной соли – около 8 г. Энергетическая ценность – 2300-2500 ккал. Прием пищи дробный (5-6 раз в сутки). Витамины и минеральные вещества – в пределах физиологической нормы. Пищу готовят в основном в протертом виде. Набор продуктов и блюд такой же, как и в диете № 5. При остром гепатите из рациона питания исключают бобовые, овощи и зелень, богатые эфирными маслами. Важно следить за водно-солевым обменом и суточным диурезом. Следует включать в диету фруктовые и ягодные соки, отвар шиповника, некрепкий сладкий чай с медом или вареньем, чай с молоком, компоты. Если появляется задержка жидкости, то количество поваренной соли уменьшают до 4-5 г и ограничивают потребление жидкости.
При хронических гепатитах с желчнозастойным синдромом в диету необходимо дополнительно вводить пищевые волокна, действующие желчегонно (овощи, фрукты и их соки), растительные масла, доводя соотношение с животными до 50 %.
Лечебное питание при компенсированных циррозах печени строят на принципах диеты № 5, а при появлении признаков печеночной недостаточности в диету вносят коррективы. В случае нарастания диспепсических расстройств рекомендуют диету № 5а, а при появлении поносов, сопровождающихся стеатореей, ограничивают жиры (до 50 г), исключают молоко, мед, варенье. Наоборот, при наклонности к запорам рекомендуют чернослив, курагу, инжир, урюк в размоченном виде, свеклу, сливы и др. При нарушении белкового обмена, накоплении в организме азотистых шлаков резко ограничивают в диете количество белка. Блюда готовят без соли. В случае нарастания отеков и асцита уменьшают введение жидкости, назначают продукты, богатые солями калия (курага, изюм, инжир, чернослив).
Лечебное питание при остром холецистите и выраженном обострении хронического должно быть максимально щадящим для всей пищеварительной системы. В первые 1-2 дн необходимо введение только жидкости (некрепкий чай, минеральная вода пополам с кипяченой водопроводной, разведенные соки из фруктов и ягод, отвар шиповника) небольшими порциями с последующим постепенным расширением диеты: слизистые и протертые супы, протертая каша, кисели, желе. Далее в диету включают в протертом виде нежирный творог и мясо, отварную рыбу др., а через 5-7 дн после начала болезни больному назначают диету № 5а.
Диетотерапия больных, перенесших холецистэктомию, строится в соответствии с общими принципами диетотерапии при заболеваниях печени и желчепротоковой системы. Несмотря на различные причины, приводящие к развитию так называемого постхолецистэктомического синдрома, в клиническом проявлении он выражается двумя основными признаками – болевым и диспепсическим, что и должно учитываться в первую очередь при определений лечебных мероприятий. Степень выраженности диспепсического и болевого синдрома определяет характер диетотерапии.
Лечебное питание при остром панкреатите направлено на максимальное щажение поджелудочной железы, уменьшение гиперферментемии, снижение секреторной функции железы и уменьшение явлений застоя в протоках. На первые 1-2 дн назначают голод с введением 1 – 1,5 л жидкости в сутки, а с третьего дня – диету № 5п (первый вариант).
Целевое назначение диеты № 5п состоит в том, чтобы содействовать нормализации функциональной способности поджелудочной железы и уменьшению рефлекторной возбудимости желчного пузыря. Эта диета низкой энергетической (I800 ккал) ценности, содержит физиологическую норму белка (80 г, треть из которых животного происхождения) и резко ограничивает содержание жира (40-60 г) и углеводов (200 г). Содержание поваренной соли – около 8 г. Всю пищу готовят в вареном виде или на пару.
В состав этой диеты входят: сухари, слизистые из различных круп (кроме пшена) супы на воде или некрепком овощном отваре; блюда из нежирных сортов мяса и рыбы в виде суфле, кнелей или паровых котлет, одно-два яйца всмятку или паровой омлет; молоко в блюдах, свежеприготовленный некислый творог, несоленое сливочное масло (добавляют в готовые блюда); гарниры из овощей в виде пюре и паровых пудингов, гарниры из круп, яблоки в печеном виде, протертые компоты из сухих и свежих фруктов, кисели, желе на ксилите, сорбите, чай некрепкий, минеральные воды, отвар шиповника.
При хроническом панкреатите вне обострения назначают диету № 5п (второй вариант), где содержание белка составляет 110-120 г, жиров – 80 г, углеводов – 300-350 г (главным образом за счет простых: сахар, мед, варенье, конфеты и др.), поваренной соли – 8-10 г, свободной жидкости – 1,5-2 л. Энергетическая ценность – 2300-2600 ккал. Пищу готовят в протертом виде, на пару или запекают в духовке.
В эту диету включают: хлеб и хлебобулочные изделия, супы, блюда из нежирных сортов мяса, рыбы и птицы, яйца (2 шт.), сливочное и растительное масло, блюда и гарниры из круп, макаронных изделий, овощей, фрукты, напитки, сладкие блюда.
Запрещают мясные, рыбные, грибные бульоны, свинину, баранину, жареные блюда, гуся, утку, тугоплавкие жиры, копчености, консервы, колбасные изделия, осетрину, севрюгу, сома, икру кетовую, карпа и др., соления, маринады, пряности, грибы, крепкий чай, кофе, шоколад, щавель, шпинат, салат, редис, репу, брюкву, бобовые, сырые непротертые овощи, фрукты, клюкву, сдобные мучные и кондитерские изделия, черный хлеб, мороженое, газированные и алкогольные напитки. Диету при хроническом панкреатите больные должны соблюдать длительное время.
Ред. проф. И.Н. Броновец
«Диета при заболеваниях поджелудочной железы, продукты питания» статья из раздела Гастроэнтерология
Дополнительная информация:
- Диета при заболеваниях кишечника
- Вся информация по этому вопросу
Источник
Отсутствие сформированной многими годами жизни привычки полноценного, правильно питаться по часам, без переедания ведет к появлению болезней, связанных с органами пищеварения, и в первую очередь с поджелудочной железой.
Больной может резко похудеть, но чаще, наоборот, набрать много лишних килограммов. Ожирение – это бич нашего времени, последних поколений, которые не знали, что такое войны, голод. Зато отлично распробовали и знают, что такое фастфуды, заведения быстрого питания.
Избыточный вес имеет много последствий, ведет к одышке, проблемам с сердцем, сбою иммунной, эндокринной систем и прочих негативным последствиям. Одно из них — жировая инфильтрация поджелудочной железы, что это такое постараемся выяснить в ходе повествования.

О поджелудочной железе самое важное
Наверняка все знают и наслышаны о железе. Поджелудочная входит в систему ЖКТ человека, по размерам среди желез считается самой крупной. Имеет вытянутое строение, состоит из трех разделов: головка, тело, хвост. Сверху железа как бы обтянута капсулой.
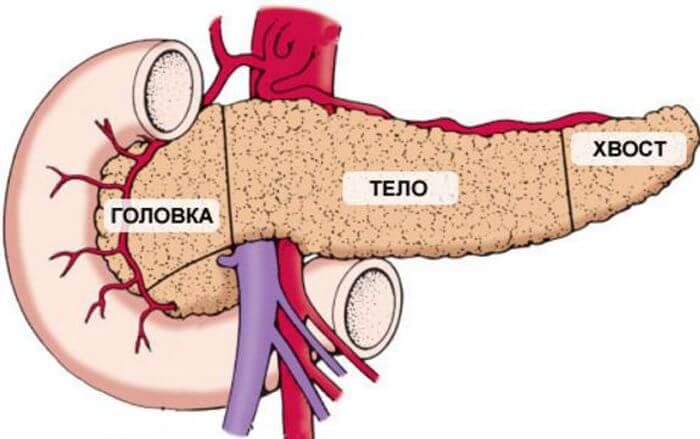
Располагается поджелудочная железа сразу около нескольких органов, в глубине брюшины. Голова окружена двенадцатиперстной кишкой, тело проходи практически под желудком, а хвост почти подходит к селезенке. Что касаемо предназначения органа, то железа выполняет две функции.
Первая из них — выработка ряда гормонов, например, инсулина, глюкогена, и вторая функция — синтез панкреатического сока. Сок нужен для переваривания пищи, поступившей в организм. Он в железе находится в неактивном состоянии, а вот, попадая по протокам в двенадцатиперстную кишку (где происходит дальнейший этап расщепления еды), преобразуется в активное состояние, и каждый по отдельности фермент сока изменяет белки, жиры и углеводы до элементарного усвояемого уровня.
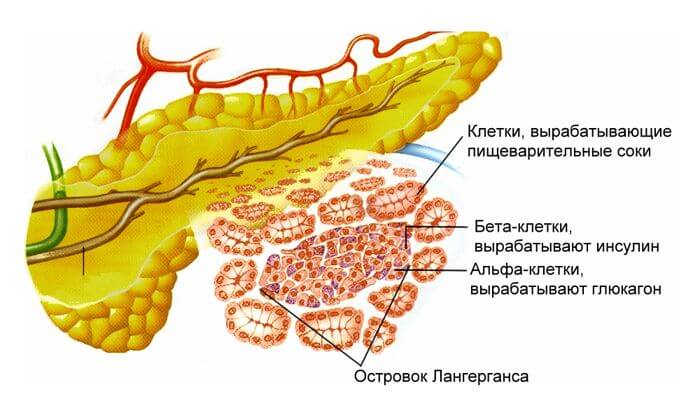
Когда происходят нарушения в работе поджелудочной, организм дает сбой и начинают цепляться те или иные заболевания, относимые к данному органу. Чаще всего болезни связаны с неправильным питанием человека, это могут быть, как нарушения режима приема пищи, так и употребление нездоровой пищи (жареной, жирной, копченой, острой и пр.) или спиртных напитков.
Сегодня Россия в числе лидеров по заболеваниям железы. А все почему? Потому что наши люди стали значительно лучше, разнообразнее, колоритнее питаться, меньше двигаться при этом, а значит и меньше тратить энергию. Поступает ее в организм гораздо больше, нежели тратится.
Вот и незаметно подкрадывается ко многим ожирение поджелудочной железы. У кого есть какие-то еще проблемы с обменом веществ, общим нарушением веса, так этим людям наверняка грозит при таком образе жизни жировая инфильтрация железы. Что это такое жировая инфильтрация поджелудочной железы? Откуда и какие ее последствия?
Основные симптомы больной поджелудочной железы:
- Боли разной силы, характера, места, чаще опоясывающего вида, спустя 20-30 минут после приема пищи, алкогольных напитков, направленные в основном снизу вверх, в правом подреберье.
- Тошнота, рвота без облегчения, расстройство желудка.
- Вздутие живота (при пальпации брюшина напряженная).
- Температура, вялость, утомляемость.
- Сухость рта.
- Изменение кожных покровов (отдают в желтый цвет) и пр.
Ожирение поджелудочной железы, инфильтрат
Жировая инфильтрация (ожирение) – это заболевание скрытого характера протекания, при котором происходят изменения в структуре тканей органа (инфильтрат) с одновременной заменой нормальных клеток на фиброзно-жировые.
В железе при неправильном питании и малоактивном образе жизни постоянно скапливаются жиры (липоцитные клетки). Это все можно охарактеризовать медицинским термином «инфильтрат», при котором участок живой ткани характеризуется наличием несвойственных ему элементов.
Кроме того, что неправильное питание, алкоголь и неактивный образ жизни могут способствовать развитию болезни, есть еще ряд причин ее порождающих:
- Наличие хронического или острого панкреатита.
- Неверное лечение воспаления поджелудочной.
- Гепатоз печени.
- Общее ожирение человека.
- Генетическая (наследственная) предрасположенность.
- Сахарный диабет.
- Пожилой возраст.
Часто сама поджелудочная железа при этом не сильно увеличена в размере, контуры ее не нарушены, ровные, и протоки без явных видимых изменений. Формы органа остаются, а вот утрачиваются ее функциональные возможности. Симптоматика развивается неявно, обычно скрыто.
Человек обращается за медицинской помощью к врачам, когда жировая ткань, сильно прогрессируя, покрывает практически всю площадь органа, приводя к его дисфункции. Из-за этого нарушается слаженная работа органов пищеварительного тракта, которые находятся в прямой зависимости от поджелудочной.
Стеатоз поджелудочной железы происходит параллельно с ожирением печени. В таких случаях специалисты говорят, что помимо поджелудочной, «налицо» жировая инфильтрация печени. Стеатоз печени и поджелудочной железы — процессы, признанные медиками необратимыми.
Лечение жировой инфильтрации
Если не предпринять своевременно меры, такое состояние со временем может перерасти в рак поджелудочной железы или цирроз печени. Срочное обращение за помощью будет способствовать тому, что пациент вовремя получит грамотное лечение, которое направлено, как на сдерживание процесса ожирения, так и устранение причин, его вызывающих.
Различают три стадии ожирения поджелудочной железы:
- Когда изменения затрагивают до 30% клеток органа.
- В интервале 30–60% наличие жировых клеток.
- Свыше 60% липоцитов.
Жировая инфильтрация панкреаса лечится либо консервативным, либо хирургическим методами.
Если обнаруживается, что жировые включения небольшие, рассредоточены по всему панкреасу и при этом не сдавливают протоки, то пациенту врач назначает консервативное лечение. Главным в нем — соблюдение определенной лечебной диеты (стол № 5), при помощи которой можно вывести лишний жир из клеток органа, не допустить сдавливание протоков и предотвратить дальнейший прогресс болезни.
Диета при ожирении панкреаса предполагает:
- дробность питания (до 5–6 раз в сутки);
- большое количество жидкости (до 3 л);
- запрет на лежание после еды;
- последний прием пищи за 2 часа до сна;
- паровой, отварной способы приготовления пищи;
- исключение из меню жареных, острых, соленых, копченых блюд, спиртного;
- резкое снижение употребления сладкого и мучных изделий.
В основу питания должны входить следующие продукты: нежирные сорта мяса, рыбы, крупы, овощи, зелень, обезжиренные кефир, сметана, творог и др.Обязательно назначаются специальные ферментные препараты, цель которых — выведение жировых отложений из тканей.
Оперативное лечение рекомендовано, если на панкреасе есть уже островки жировых клеток (липоцитные колонии), которые ведут к сдавливанию протоков, тем самым нарушают нормальный отток поджелудочного сока (секрета).
В большинстве случаев данное заболевание связано напрямую с ведением образа жизни человека, в более редких случаях оно формируется под воздействием других порождающих причин. Чтобы не допустить органы до той необратимой степени ожирения, когда положена операция, человеку нужно знать, помнить и соблюдать нехитрые правила здорового образа жизни.
К ним относятся: здоровое питание, подвижный образ жизни, отказ от вредных привычек. Особенно нужно быть настороже больным сахарным диабетом и панкреатитом в хронической форме. Им рекомендуется регулярно проходить плановые посещения врача — гастроэнтеролога.
Источник
