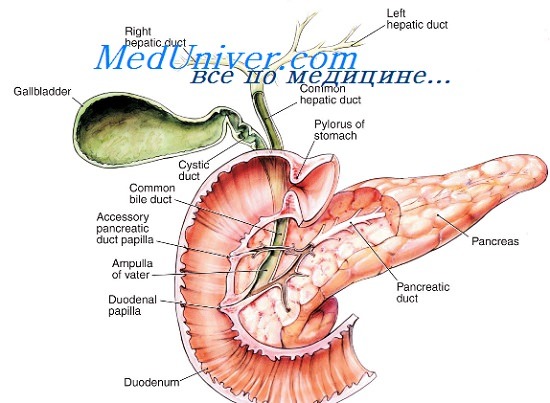
Диагностика травм поджелудочной железы
Травмы поджелудочной железы составляют менее 10 % всех травм брюшной полости. Большая часть повреждений этого органа — результат тупой травмы живота. Удар об рулевое колесо во время столкновений транспортных средств, травмы от ремня безопасности и повреждения, связанные с огнестрельным оружием, являются распространенными причинами травм поджелудочной железы у взрослых. В то же время у детей наиболее распространенной причиной травмы поджелудочной железы является удар об велосипедную ручку или прямой удар. Спортивные травмы и падения на верхнюю часть живота являются менее распространенными причинами. Дети более восприимчивы к травме поджелудочной железы, по сравнению со взрослыми, из-за меньших защитных возможностей брюшной жировой клетчатки.
Селезенка, левая почка и дистальный отдел двенадцатиперстной кишки могут быть повреждены вместе с телом и хвостом поджелудочной железы в результате тупой травмы, приходящейся на левую половину живота. Печень, желчный пузырь и правая почка могут быть одновременно повреждены при травме правой половины живота.
В целом, последствия травмы поджелудочной железы лучше всего оцениваются с помощью КТ с наложением срезов и последующей реконструкцией.
Травма поджелудочной железы часто упускается из виду. В первые 2–3 часа после травмы больной может вообще ни на что не жаловаться, а после — иметь жалобы, которые не отражают истинной тяжести его состояния.
Физикальное обследование тоже зачастую малоэффективно, потому что ранние клинические признаки травмы неясны при осмотре. Визуально у больного могут определяться кровоподтеки в боковых и/или периумбиликальной областях, при пальпации возможна болезненность в эпигастрии. Но все эти признаки не патогномоничны и не говорят о повреждении поджелудочной железы однозначно
Повышенные уровни сывороточной амилазы и липазы также имеют ограниченную ценность, поскольку этот симптом может наблюдаться при других повреждениях органов брюшной полости, к тому же повышение может отсутствовать в течение 6 ч после травмы. И все же стойкое повышение этих двух показателей может указывать на патологические процессы в поджелудочной железе.
Важно. Ранняя диагностика и лечение повреждений поджелудочной железы имеют решающее значение. Пациенты, которые подвергаются оперативному вмешательству в течение 24 часов, имеют более низкую смертность.
Очевидно, что необходима высокая степень клинической настороженности, чтобы повреждения поджелудочной железы не оставались незамеченными. Если в анамнезе встречаются тупые травмы верхней части живота и повышенные уровни сывороточных ферментов, стоит задуматься о повреждении поджелудочной железы.
Мультиспиральная КТ (МСКТ) обладает чувствительностью, приближающейся к 80 %, и является основным методом визуализации, используемым при оценке пациентов с травмами. МСКТ чувствительна в 91 % случаев и специфична в 90 % при выявлении повреждений протоков поджелудочной железы, а полученные изображения МСКТ с использованием контраста во время портально-венозной фазы и вовсе являются наиболее точными в случае обнаружения повреждений паренхимы и протоков поджелудочной железы. Изображения МСКТ могут быть полезны при определении глубины разрывов поджелудочной железы и повреждения протоков.
Результаты МСКТ при травмах поджелудочной зависят от времени: иногда результаты визуализации не информативны в течение 6–12 ч после травмы. Повреждение поджелудочной железы может быть скрыто помехами, связанными с повреждением соседнего органа или близким наложением фрагментов поврежденной поджелудочной железы. Постепенное развитие перипанкреатического воспаления, отека железы и забрюшинной клетчатки становится заметным при последующих МСКТ.
Таким образом, повторное сканирование через 12–24 ч обычно полезно для пациентов с серьезным подозрением на повреждение поджелудочной. Последующие компьютерные томографии часто выполняются пациентам с одновременными повреждениями нескольких органов брюшной полости, поэтому внимание к поджелудочной железе на этих сканированиях может помочь обнаружить ранее не диагностированные повреждения поджелудочной железы.
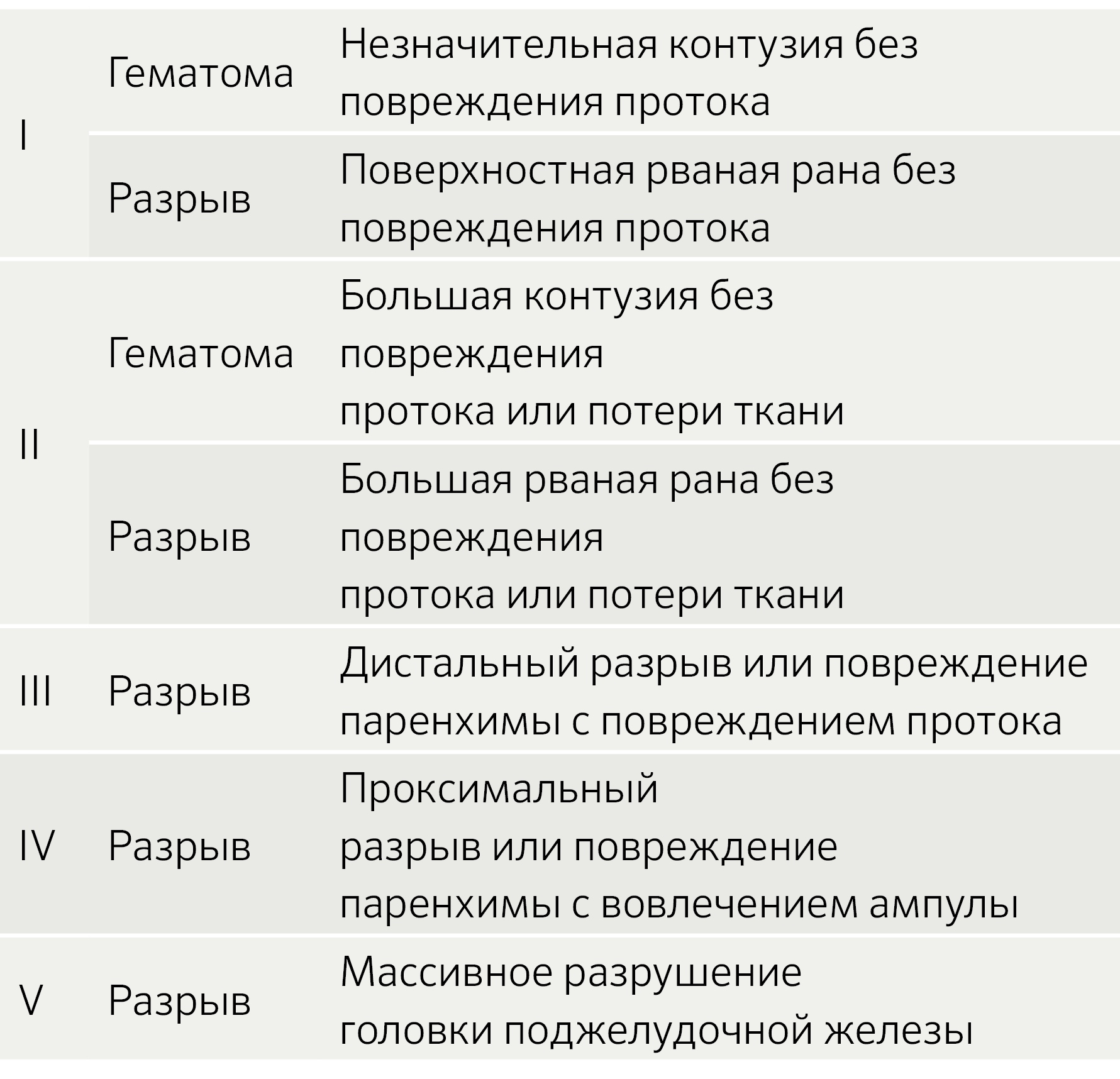
Шкала повреждений органов (Organ Injury scale — OIS) Американской ассоциации хирургии травм (AAST) по тяжести повреждений поджелудочной железы является наиболее широко принятой системой классификации повреждений поджелудочной железы (таблица 1).
Таблица 1. Шкала AAST OIS (American Association for the Surgery of Trauma) для травм поджелудочной железы.
В то же время система оценки OIS описывает повреждение поджелудочной железы с точки зрения анатомического расположения и вовлечения протока, но не учитывает состояние пациента, что имеет высокую прогностическую ценность для клинического исхода. Криге и соавторами опубликована шкала оценки смертности от травм поджелудочной железы (Pancreatic injury mortality score, PIMS) (таблица 2), которая учитывает такие переменные, как: возраст > 55 лет; шок при поступлении, масштаб травмы поджелудочной железы и сопутствующие заболевания. Повреждение протока не может быть визуализировано на МСКТ, но может быть выведено на основе глубины разрыва паренхимы поджелудочной железы.
Таблица 2. Шкала PIMS
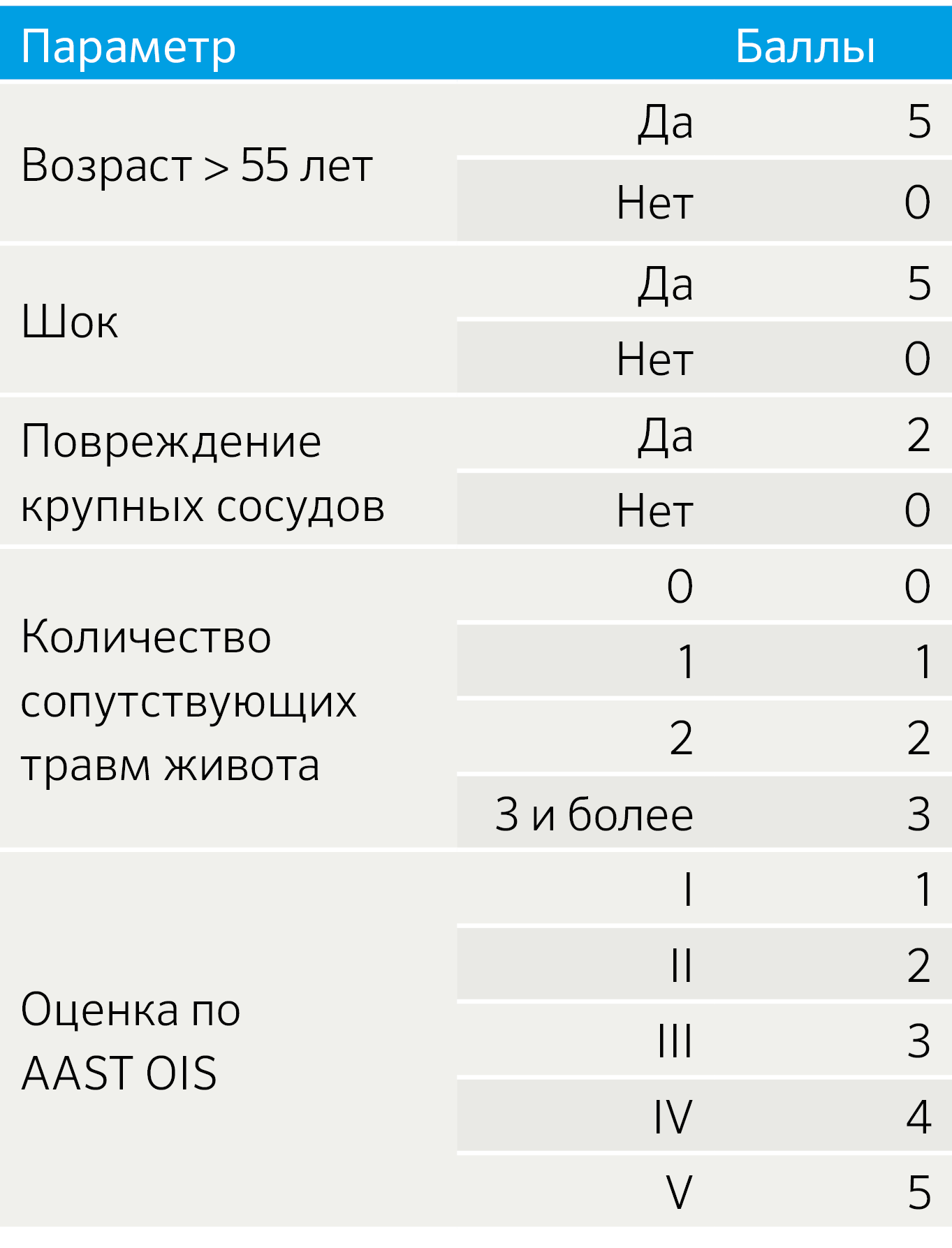
Расшифровка:
— 0–4 балла — низкий риск летального исхода;
— 5–9 баллов — средний риск летального исхода;
— 10 и более баллов — высокий риск летального исхода.
Модифицированная КТ-градация повреждения поджелудочной железы, предложенная Wong и соавторами (таблица 3), — еще одна система, используемая для определения повреждения протоков. Эта оценка основана на наличии или отсутствии разрывов поджелудочной железы, месте разрывов и глубине разрывов. Травмы класса А описывают разрыв, включающий менее 50 % толщины поджелудочной железы, обычно без повреждения протока; травмы класса В и С происходят слева или справа от верхней брыжеечной артерии, соответственно включают более 50 % толщины поджелудочной железы и обычно сопровождаются повреждением протока.
Таблица 3. КТ классификация травм поджелудочной железы

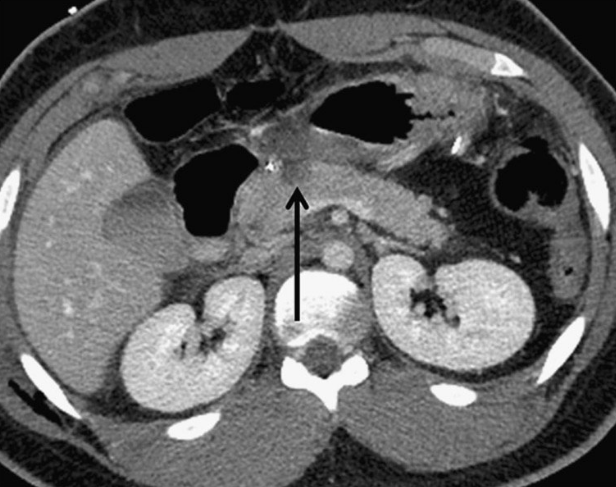
На КТ поджелудочной железы при травмах OIS I и II степени проявляются слабо контурирующие «потухшие» участки на фоне нормальной паренхимы или очаговое или диффузное расширение поджелудочной железы. Незначительная контузия (I степень) (изображение 1) включает одну анатомическую область поджелудочной железы, при II степени травмы (изображение 2) задействуется более одной анатомической области поджелудочной железы.

Изображение 1. Сорокадвухлетний мужчина с травмой поджелудочной железы. Изображение показывает небольшую гиподенсную область в передней части головки поджелудочной железы (стрелка), указывая на травму I степени.
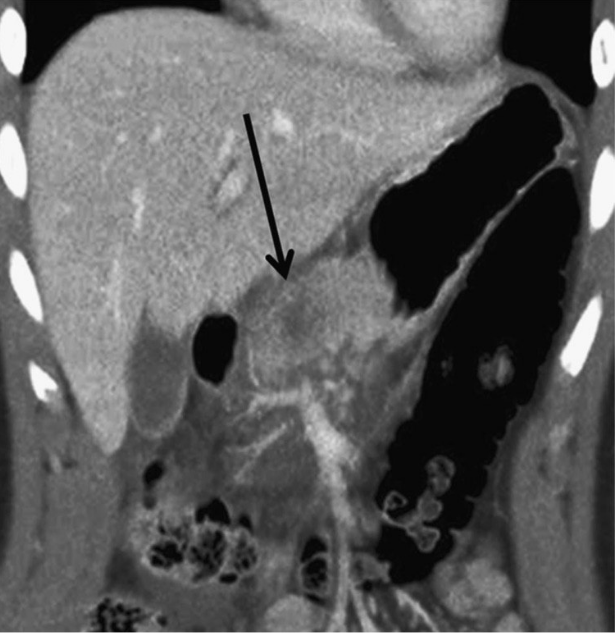
Изображение 2.
18-летний мужчина с травмой живота после того, как его лягнула корова. На изображении показана большая контузия в области тела поджелудочной железы, предполагающая травму II степени (стрелка), а также перипанкреатическая жидкость.
Разрывы поджелудочной железы, наблюдаемые при III (изображение. 3) и IV (изображение 4) степенях, представляют собой линейные расщелины, перпендикулярные длиннику поджелудочной железы и заполненные жидкостью или кровью (изображение 5). Если есть четкое разделение паренхимы, возможно, присутствует разрыв поджелудочной железы. Наиболее распространенным местом разрыва поджелудочной железы является тело или головка поджелудочной железы. Поверхностные образования включают менее 50 % толщины железы, в то время как разрывы включают более 50 % железы и имеют высокую частоту сопутствующих травм. Разрыв поджелудочной железы может быть пропущена или недооценен даже при МСКТ из-за наложения фрагментов разрыва.
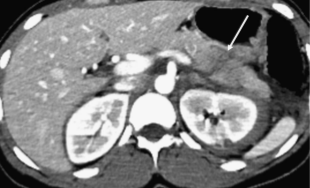
Изображение 3. 30-летняя женщина получила травму живота во время ДТП. Изображение МСКТ показывает линейный гиподенсный участок перпендикулярно длиннику поджелудочной железы в области хвоста (белая стрелка), что указывает на разрыв хвоста III степени.
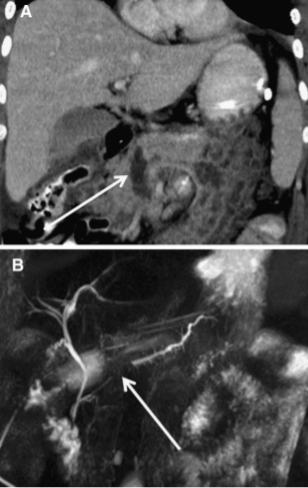
Изображение 4. 55-летний мужчина после удара бейсбольной битой по животу. На МСКТ-снимке (А) обнаружена большая рваная рана головки поджелудочной железы (стрелка), затрагивающая более 50 % толщины паренхимы и указывающая на высокую вероятность повреждения протока.
На магнитно-резонансной холангиопанкреатографии (В) у того же пациента подтверждается повреждение протока (стрелка).
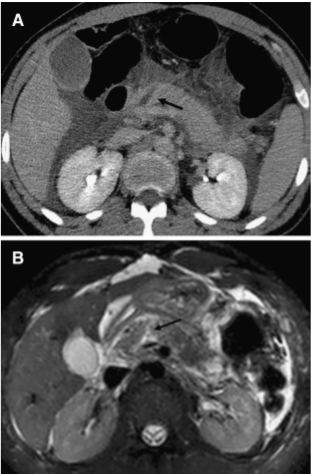
Изображение 5. Разрыв поджелудочной железы IV степени у 41-летнего мужчины, пострадавшего в результате ДТП. На МСКТ (А) показан линейный разрыв (стрелка) в головке поджелудочной железы справа от верхней брыжеечной вены.
На МРТ (В) изображение того же пациента демонстрирует разрыв в головке поджелудочной железы (стрелка).
Иногда нормальные морфологические расщелины поджелудочной железы, заполненные жиром, окружающим интрапанкреатические сосуды, могут быть неправильно истолкованы как разрыв тканей железы (изображение 6).
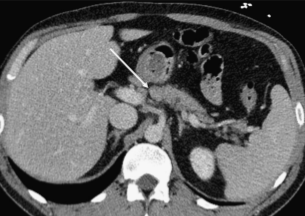
Изображение 6. Панкреатическая расщелина (стрелка) может быть ошибочно принята за разрыв поджелудочной железы, часто наблюдается в месте соединения головки и тела и содержит жировую ткань.
Интрапанкреатические гематомы также считаются весьма специфическим признаком травм поджелудочной железы и на МСКТ проявляются как скопление жидкости или крови внутри паренхимы, либо в пределах разрыва или расширения пространства между фрагментами железы и/или в области перипанкреатической ткани (изображение 7).
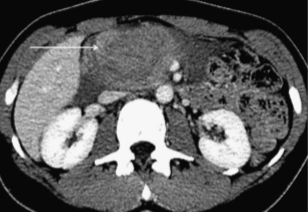
Изображение 7. Гематома поджелудочной железы у 32-летнего мужчины, попавшего в автомобильную аварию. На МСКТ-изображении показана большая гематома (стрелка) в головке поджелудочной железы. Отсутствует активная экстравазация из близлежащих брыжеечных сосудов.
Травма поджелудочной железы V класса (изображение 8) включает в себя серьезное повреждение поджелудочной железы и связана с множественными травмами других органов.Такие пациенты, как правило, гемодинамически нестабильны и имеют высокий риск летального исхода.
Вместо заключения
МСКТ — не единственный метод визуализации. В процессе диагностики большой интерес представляют МР-холангиопанкреатография, МРТ и ЭРХПГ. О них расскажем в следующий раз.
МСКТ же обладает исключительной ценностью в случае с травмой поджелудочной железы благодаря скорости, возможности быстрого и подробного обзора органов брюшной полости и эффективному выявлению тяжелых повреждений поджелудочной железы и других органов.
Список литературы
- Choron RL, Efron, DT, et al. (2018) Isolated and Combined Duodenal and Pancreatic Injuries: A Review and Update. Curr Surg Rep 6: 20. 7. Grunherz L, Jensen KO, Neuhaus V, Mica L, Werner CML, Ciritsis, et al. (2018)
- Early computed tomography or focused assessment with sonography in abdominal trauma: what are the leading opinions? Eur J Trauma Emerg Surg 44: 3-8. 8. Teh SH, Sheppard BC, Mullins RJ, et al. (2007)
- Diagnosis and management of blunt pancreatic ductal injury in the era of high-resolution computed axial tomography. Am J Surg 193:641–643.
- Wong YC, Wang LJ, Fang JF, Lin BC, Ng CJ, Chen RJ, et al. (2008) Multidetector-row computed tomography [CT] of blunt pancreatic injuries: can contrast-enhanced multiphasic CT detect pancreatic duct injuries? J Trauma. 64[3]:666-72. 10.
- Juza RM, Pauli, et al. (2019) Endoscopic Management of Acute Biliopancreatic Disorders. J Gastrointest Surg 23: 1055. 11. Cirillo RL Jr, Koniaris LG, et al. (2002) Detecting blunt pancreatic injuries J Gastrointest Surg. Jul-Aug; 6[4]
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
Диагностика травм двенадцатиперстной кишки, поджелудочной железы. Методы исследованияРабота с пациентами с травмой поджелудочной железы и двенадцатиперстной кишки начинается со стандартного обследования травматологического пациента, как это описано в руководстве по неотложной помощи при тяжелой травме (ATLS). Приблизительно 75% повреждений двенадцатиперстной кишки являются результатом проникающей травмы и обнаруживаются во время хирургической ревизии. При нестабильной гемодинамике требуется не тщательное обследование, а быстрая транспортировка в операционную. Перед операцией у пациентов с огнестрельными ранениями полезны данные обзорной рентгенографии органов грудной клетки, брюшной полости и таза. В ожидании возможной трансфузии выполняется типирование крови и назначаются антибиотики. Стабильным пациентам с колото-резаными ранами проводят прицельное ультразвуковое исследование брюшной полости (FAST). Явно положительные результаты требуют оперативной ревизии. Неоднозначные результаты первоначального обследования у стабильного пациента требуют продолжения диагностики путем хирургической ревизии раны, ДЛБП или КТ. В отличие от закрытой травмы, обнаружение при КТ свободной жидкости при проникающем ранении вызывает подозрение на перфорацию полого органа и требует хирургической ревизии. Стабильные пациенты с отрицательным результатом FAST или КТ наблюдаются и повторно обследуются через 12-24 часа, если ревизия раны показывает ее проникающий характер. Диагностика закрытых повреждений у гемодинамически стабильных пациентов сложнее. Пропущенные повреждения приводят к значительному числу осложнений и летальных исходов. Типичный механизм повреждения двенадцатиперстной кишки и поджелудочной железы представляет собой отрицательное ускорение с приложением силы в области эпигастрия, что приводит к раздавливанию вследствие противодействия передней брюшной стенки и позвоночного столба. Физикальных признаков может быть недостаточно. Возможна постоянная боль в животе и болезненность при пальпации, но эти симптомы могут быть скрыты сочетанной травмой груди, живота или таза. К счастью, изолированные повреждения двенадцатиперстной кишки редки, но если они пропущены при первичном обследовании, то у пациента часто развивается перитонит или системный шок в течение 48 часов после травмы. Первичная обзорная рентгенография имеет ограниченную диагностическую ценность при травмах поджелудочной железы и двенадцатиперстной кишки. При закрытой травме традиционные симптомы, такие как забрюшинный газ, исчезновение тени правой поясничной мышцы и небольшой сколиоз часто едва различимы или отсутствуют. Исследование FAST полезно для обнаружения гемоперитонеума у гемодинамически нестабильных пациентов и позволяет быстро направить их в операционную. У пациентов с неоднозначными результатами при наличии обоснованных подозрений решается вопрос о ДЛБП. Для стабильных пациентов с подозрением на внутрибрюшное повреждение показано КТ. КТ живота имеет установленную чувствительность и специфичность около 80% при диагностике забрюшинных повреждений двенадцатиперстной кишки и поджелудочной железы, хотя точность зависит от квалификации того, кто читает снимки, времени с момента травмы и качества аппаратуры. Положительные признаки перфорации двенадцатиперстной кишки включают забрюшинный газ или контраст, а также уплотнение жировой клетчатки с утратой структурности тканевых слоев, но имеют место ложно отрицательные результаты. Сомнительные результаты исследований могут потребовать повторной КТ, дополненной контрастной дуоденографией, сначала с помощью растворимого контраста, а затем бария. Хотя этот тест имеет высокую специфичность (98%), чувствительность плохая. В нескольких работах подчеркивается, что даже при тщательном осмотре и применении технических средств для обнаружения признаков повреждения двенадцатиперстной кишки, диагноз может быть труднодостижимым. Неочевидные находки у пациента с типичным механизмом травмы могут служить основанием для оперативной ревизии.
Предоперационная диагностика закрытых травм поджелудочной железы также трудна. Закрытые повреждения поджелудочной железы происходят, при воздействии на верхнюю часть живота раздавливающего усилия с высокой энергией. У взрослых большинство повреждений является следствием автокатастроф, часто от удара рулевым колесом; тогда как у детей это классический удар в эпигастрий рулем велосипеда. При КТ поврежденная поджелудочная железа может выглядеть нормальной, особенно вскоре после травмы. У некоторых пациентов могут быть бессимптомные небольшие перипанкреатические скопления жидкости с неактивными панкреатическими ферментами. Такие повреждения иногда симптоматичны, в случаях, когда секрет поджелудочной железы активируется кишечным содержимым из сочетанного повреждения тонкой кишки. Другие находки включают перерыв, иногда в сочетании с переломом первого поясничного позвонка, кровотечение в данной зоне, жидкость или флегмону в перипанкреатической области при отсроченной госпитализации. У пациента с постоянной болью в животе, лихорадкой и повышенным уровнем амилазы КТ следует повторить, если ее результаты изначально были отрицательными. Хотя определение сывороточной амилазы обычно выполняется пациентам, перенесшим закрытую травму, единичный повышенный показатель может быть неинформативным. Однако постоянно повышенный или повышающийся уровень требует дополнительного обследования. Основным показателем осложнений и смертельных исходов травмы поджелудочной железы является структурная целостность панкратического протока. Важность состояния протока была впервые понята и документирована Baker et al. в 1962 г. Оценить целостность протока у стабильных пациентов можно с помощью эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Этот метод особенно ценен у пациентов с травмой и минимальными изменениями на КТ, при химической очевидности панкреатита, но без явных клинических проявлений, требующих лапаротомии. В таких случаях, если удается исключить разрыв протока, может быть оправдано наблюдение. При стабильном состоянии пациента целесообразна магнитно-резонансная панкреатография. Обнаружение повреждения протока в большинстве случаев потребует лапаротомии. Хотя сообщалось об отдельных случаях эндоскопической установки стентов при ЭРХПГ, как единственном методе лечения травмы протока, современные данные показывают, что этот метод допустим лишь в отдельных случаях при минимальном повреждении протока. При необходимости лапаротомии после определения первоочередности в соответствии с принципами хирургии травмы оценка повреждения поджелудочной железы включает возможное повреждение протока. Верхние или центральные забрюшинные гематомы, воздух или желчное прокрашивание требуют тщательной ревизии. Другие показания к интраоперационному исследованию поджелудочной железы включают скопление жидкости вокруг нее, подкапсульные гематомы, местное кровотечение, разрыв паренхимы, истечение панкреатического сока и признаки жирового некроза. Интраоперационное исследование двенадцатиперстной кишки требует тщательного осмотра ее передней и задней поверхности от привратника до брыжеечных сосудов, а также четвертой части левее сосудов. Чтобы полностью обследовать головку, тело и хвост поджелудочной железы, требуются дальнейшие манипуляции. Так как двенадцатиперстная кишка и поджелудочная железа тесно связаны, обе структуры можно одновременно обследовать, выполнив маневр Кохера к средней линии с одновременной мобилизацией и медиальным поворотом печеночного изгиба ободочной кишки. Это дает доступ к передней и задней поверхности второй и третьей части двенадцатиперстной кишки, а также позволяет обследовать головку и крючковидный отросток. Обследование оставшейся четвертой части кишки требует пересечения связки Трейца, избегая повреждения верхней брыжеечной вены. Это позволит сместить двенадцатиперстную кишку слева направо. Тело и хвост поджелудочной железы обследуются путем рассечения желудочно-ободочной связки и отведения желудка вверх. Введение изогнутого ретрактора в полость малого сальника позволяет полностью осмотреть переднюю поверхность поджелудочной железы от головки до хвоста и от верхнего до нижнего края. При этом вдоль верхнего края железы может быть обнажена селезеночная артерия, а вдоль нижнего края — селезеночная вена. В случаях активного кровотечения из области шейки поджелудочной железы и подозрения на то, что это кровотечение происходит из места образования воротной вены позади железы сшивающий аппарат позволит быстро обнажить поврежденный сосуд и остановить кровотечение. Обнаружение повреждения передней поверхности поджелудочной железы требует оценки состояния главного панкреатического протока. Дальнейшее обнажение задней поверхности поджелудочной железы выполняется путем пересечения забрюшинных прикреплений вдоль ее нижнего края и отведения железы в цефалическом направлении. Большинство повреждений вследствие проникающей травмы выявляется при прямом обследовании. Однако иногда целостность панкреатического протока остается под сомнением. В таких ситуациях необходимо попытаться выявить потенциальное повреждение, для этого мы сначала сжимаем желчный пузырь и ищем признаки желчеистечения. Затем мы вводим контраст в желчный пузырь, временно пережимая общий печеночный проток выше соединения с пузырным протоком. При отсутствии результата можно выполнить дуоденотомию для обнаружения и канюлирования большого соска. Оценка главного панкреатического протока проводится введением в него тупоконечного зонда через ампулу. Если зонд виден в ране, то диагноз подтвержден. В качестве альтернативы может быть выполнена интраоперационная панкреатография с введением 2-3 мл водорастворимого контраста под очень низким давлением с рентгеновским наблюдением. Повреждения главного протока происходят примерно в 15% случаев травмы поджелудочной железы и обычно являются результатом проникающих ранений. Berni et al. показали, что интраоперационная панкреатография и точное определение состояния протока дают отчетливое уменьшение осложнений с 55% до 15%. Другие авторы рекомендовали выполнять интраоперационную панкреатографию рассечением хвоста поджелудочной железы и канюлирования дистальной части протока. В большинстве центров получены несостоятельные результаты, поэтому пересечение железы для подобного подхода не рекомендуется. Наконец, интраоперационная ЭРХПГ является полезной техникой, которая применяется во многих случаях с отличными результатами. Нужно обязательно наложить кишечный зажим на дистальную часть двенадцатиперстной кишки, чтобы избежать накачивания воздухом желчного пузыря. Были сообщения об удовлетворительных результатах этой процедуры. К сожалению, организовать персонал для выполнения ЭРХПГ во время экстренной лапаротомии может быть непросто. – Также рекомендуем “Лечение травм двенадцатиперстной кишки. Тактика” Оглавление темы “Травма кишечника, поджелудочной железы”:
|
Источник