Чем убить раковые клетки в поджелудочной железе
1 октября 2019 г.
Просмотров: 6681
Рак поджелудочной железы относится к онкологическим заболеваниям, с которыми сложно бороться, и которые характеризуются относительно низкой выживаемостью. В течение 5 лет с момента установления диагноза в живых остаются лишь 9% больных. Рак поджелудочной железы нередко диагностируют в запущенной стадии, потому что не существует эффективного рекомендованного скрининга, злокачественная опухоль может долго не вызывать симптомов.
Тем не менее, пациенту можно помочь, даже если заболевание диагностировано на поздней стадии. В случаях, когда невозможно добиться ремиссии, врачи могут продлить жизнь пациента и избавить его от мучительных симптомов. Эффективное лечение можно получить в клинике Медицина 24/7.
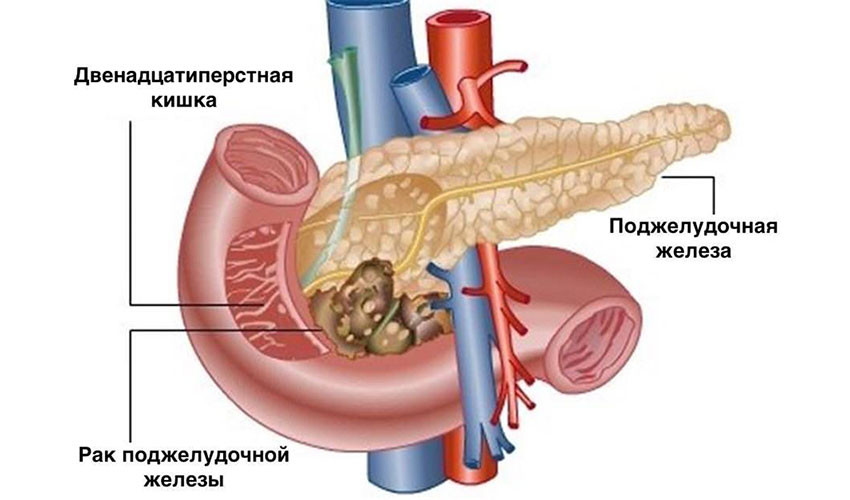
Хирургическое лечение
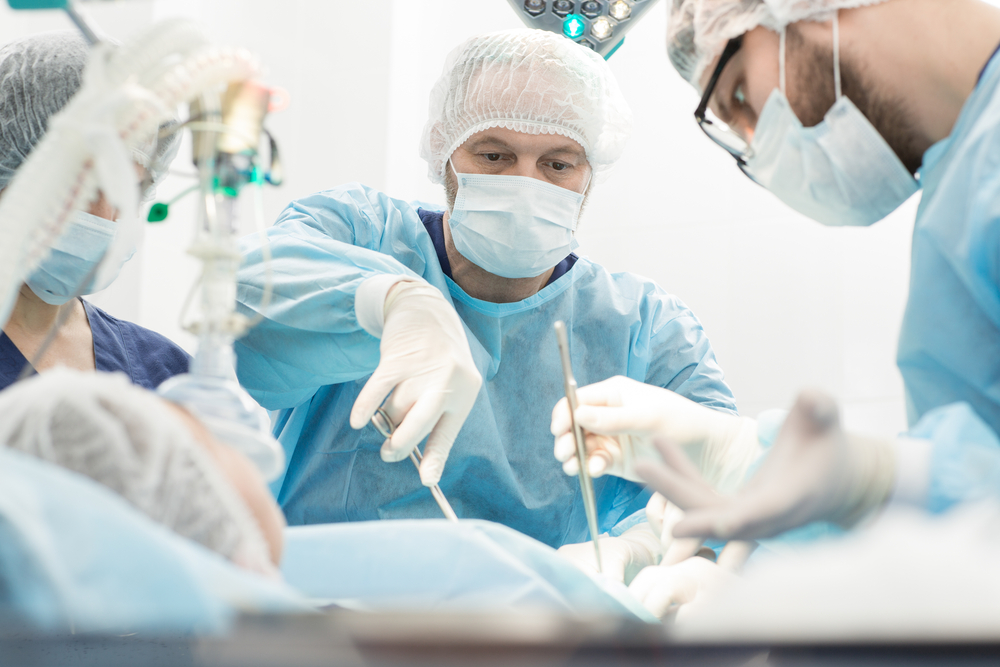
Хирургическое удаление опухоли — самый эффективный метод лечения рака поджелудочной железы. Это единственная реальная возможность достичь ремиссии. К сожалению, на момент постановки диагноза только у одного из пяти пациентов опухоль не успела распространиться за пределы поджелудочной железы, и лишь у некоторых из них рак можно полностью удалить. Обычно это узлы в головке органа: через неё проходит желчный проток, при его сдавлении развивается механическая желтуха, и эта симптоматика помогает рано диагностировать опухоль.
Операцию проводят, если хирург уверен, что он сможет удалить рак полностью. Циторедуктивные вмешательства, направленные на частичное удаление как можно большего количества опухолевой ткани, не проводятся, так как нет доказательств того, что они помогают продлевать жизнь пациентов.
При раке головки поджелудочной железы чаще всего выполняют операцию Уиппла. Во время нее удаляют головку органа, иногда вместе с телом, и часть окружающих органов: тонкой кишки, желчного протока, ближайшие лимфатические узлы, желчный пузырь, иногда часть желудка.
Операция Уиппла — сложное вмешательство, оно сопровождается риском тяжелых осложнений. Восстановительный период может продолжаться от нескольких недель до нескольких месяцев. Иногда противопоказанием к такой операции становится плохое общее здоровье пациента. Статистика показывает, что смертность от осложнений операции Уиппла в неспециализированных клиниках составляет около 15%, а в специализированных медицинских центрах — 5%.
При резектабельном раке хвоста поджелудочной железы проводят дистальную панкреатэктомию: удаляют хвост поджелудочной железы, иногда вместе с телом, и селезенку.
В редких случаях встречаются ситуации, когда злокачественная опухоль распространилась по всей поджелудочной железе, но все еще является операбельной. При этом может быть выполнена тотальная панкреатэктомия: поджелудочную железу удаляют полностью, вместе с ней — желчный пузырь, часть желудка и тонкой кишки.

Паллиативные операции
Во время паллиативных операций не удаляют рак, их цель — избавить больного от симптомов, вызванных злокачественной опухолью. При раке головки поджелудочной железы нередко развивается механическая желтуха — состояние, вызванное сдавлением желчного протока и нарушением оттока желчи. У больного окрашиваются в желтый цвет кожа, слизистые оболочки и белки глаз, беспокоит кожный зуд, ухудшается общее состояние, прогноз.
С этим осложнением можно справиться тремя способами:
- Дренирование. Во время эндоскопической ретроградной холангиопанкреатографии (РХПГ) или чрескожной чреспеченочной холангиографии в желчные протоки устанавливают дренажную трубку. По ней желчь может оттекать наружу, в просвет двенадцатиперстной кишки или сразу в обоих направлениях. Это достаточно эффективно, но не очень удобно: дренажная трубка постоянно мешается, может случайно сместиться, выпасть.
- Стентирование — более современное решение. Эндоскопически, с помощью катетера, заведенного в желчные протоки из двенадцатиперстной кишки, в заблокированном участке устанавливают стент — трубку с сетчатой стенкой из полимера или металла. Он расширяет просвет протока и обеспечивает свободный отток желчи. Стентирование — быстрая и относительно безопасная процедура, ее выполняют без разрезов.
- Шунтирование — операция, во время которой хирург создает обходной путь для оттока желчи. По сравнению со стентированием, хирургическое вмешательство несет более высокий риск осложнений, его могут перенести не все больные. Но иногда оно позволяет более эффективно, надолго восстановить отток желчи. Во время операции можно перерезать нервы, из-за которых беспокоят мучительные боли.
Насколько эффективна химиотерапия при раке поджелудочной железы?
Химиопрепараты довольно часто применяют при злокачественных опухолях поджелудочной железы. Они могут быть назначены с разными целями:
- Адъювантная химиотерапия проводится до операции, чтобы уменьшить объем опухоли.
- Неоадъювантная химиотерапия проводится после операции, чтобы снизить риск рецидива.
- Химиотерапия как основной метод лечения применяется при неоперабельных опухолях. Цель лечения в таком случае — не достичь ремиссии, а как можно дольше держать болезнь под контролем.
Чаще всего применяют такие химиопрепараты, как гемцитабин (Гемзар),оксалиплатин (Элоксатин),иринотекан (Камптозар),5-фторурацил, цисплатин, капецитабин (Кселода). Обычно назначают комбинации из двух препаратов с разными механизмами действия, это помогает повысить эффективность лечения. Ослабленным пациентам назначают только один препарат из-за риска серьезных побочных эффектов.
Эффективность лучевой терапии
Лучевую терапию при раке поджелудочной железы зачастую применяют вместе с химиопрепаратами. Такое лечение называется химиолучевой терапией. Ее назначают после операции, при неоперабельном раке.
Если опухоль находится в пограничном состоянии между резектабельной и нерезектабельной, после курса неоадъювантной лучевой терапии ее размеры могут уменьшиться так, что ее получится удалить хирургическим путем.
Также лучевую терапию при раке поджелудочной железы применяют в качестве симптоматического лечения, например, если беспокоят мучительные боли, и пациенту противопоказано хирургическое вмешательство.
Таргетная терапия
Принципиальное отличие таргетных препаратов от традиционных химиопрепаратов в том, что они не атакуют все подряд быстро размножающиеся клетки, а действуют более целенаправленно. Каждый таргетный препарат имеет определенную молекулу-мишень, которая помогает раковым клеткам быстро размножаться, сохранять жизнеспособность, «маскироваться» от иммунной системы. Благодаря этим особенностям, таргетная терапия может быть эффективна, когда химиопрепараты не помогают, и вызывает менее серьезные побочные эффекты.
На поверхности раковых клеток в поджелудочной железе нередко увеличено количество молекул белка-рецептора EGFR. Активируясь, он заставляет клетки быстро размножаться. Его можно заблокировать с помощью таргетного препарата эрлотиниб (Тарцева). Его часто назначают в сочетании с химиопрепаратом гемцитабином. Эффективность этой комбинации различается у разных онкологических больных.
Помогает ли иммунотерапия при раке поджелудочной железы?
Иммунная система человека должна не только атаковать чужеродные агенты, но и знать, когда пора остановиться, чтобы не навредить собственным тканям организма. Для этого в ней есть специальные сигнальные молекулы, подавляющие активность иммунных клеток. При раке эти молекулы начинают мешать. Они не дают иммунитету эффективно распознавать и уничтожать опухолевые клетки. Существуют препараты, которые могут заблокировать эти молекулы, они называются ингибиторами контрольных точек.
При раке поджелудочной железы ингибиторы контрольных точек могут быть полезны для пациентов, у которых выявлены определенные генетические отклонения: высокий уровень микросателлитной нестабильности, мутации в генах восстановления несоответствия (MMR).
В клинике Медицина 24/7 при многих типах рака можно пройти молекулярно-генетическое исследование, которое помогает выявить мишени для лекарственных препаратов, имеющиеся в раковых клетках пациента, и назначить оптимальную, персонализированную терапию.
Иммунотерапия при раке поджелудочной железе может помочь в следующих случаях:
- Рост опухоли на фоне химиотерапии.
- Неоперабельный рак.
- Рецидив после проведенного лечения.
- Рак поджелудочной железы с метастазами.
В мировой онкологической практике применяют иммунопрепарат пембролизумаб (Кейтруда). Он блокирует белок PD-1, который находится на поверхности T-клеток. Лекарство вводят внутривенно через каждые 2–3 недели.
Обычно эффективное лечение при раке поджелудочной железы подбирает консилиум врачей, в зависимости от типа, стадии опухоли, общего состояния здоровья пациента и других факторов. Даже если рак неоперабелен, и ремиссии достичь не удастся, пациенту все еще можно помочь. В клинике Медицина 24/7 доступны наиболее современные виды лечения. Запишитесь на консультацию к нашему специалисту.
Материал подготовлен врачом-онкологом, хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
Лечение
Сегодня многие исследования сосредоточены на поиске наиболее оптимальной схемы лечения рака поджелудочной железы. Совершенствование методов хирургической и лучевой терапии сейчас стали главной целью, которая определит наилучшую комбинацию лечения людей на разных стадиях рака. Лечение зависит и от локализации опухоли и от стадии процесса. Хирургическое удаление опухоли и всех раковых клеток самая главная задача лечения. Если же этого достичь невозможно, все силы бросаются на замедление роста опухоли и предотвращение ее дальнейшей прогрессии.
Митоз
Хирургическое лечение
Операция по удалению злокачественной опухоли (чаще всего это операция Уиппла) довольно продолжительная и сложная, ее тяжело переносят как пациенты, так и хирурги. Часто она требует длительного послеоперационного ухода. Новейший подход сегодня – это проведение лапароскопической операции.
Радиотерапия
Некоторые исследования направлены на поиск новых подходов в радиотерапии. Среди них, например, интраоперационная радиотерапия, при которой опухоль облучают изолированной высокой дозой радиации во время операции, и протонная терапия, при которой используется специальный тип радиации, который меньше повреждает окружающие опухоль ткани.
Химиотерапия
Сейчас в клинических испытаниях тестируется большое количество новых комбинаций препаратов для химиотерапии. Проверяют влияет ли комбинация гемцитабина с другими препаратами на продолжительность жизни. Также тестируются и совершенно новые химиопрепараты, как в отдельности, так и в комбинации с уже проверенными.
Таргетная терапия
Таргетные препараты работают несколько по-другому принципу нежели чем стандартные химиопрепараты: они нацелены на определенную молекулу раковых клеток – мишень. Таргетная терапия может показать свою эффективность наряду с существующими препаратами или даже оказаться гораздо эффективнее последних. Как минимум уже сегодня ясно, что при таргетной терапии возникает меньше побочных эффектов.
Механизм таргетной терапии
Механизм таргетной терапии
Механизм таргетной терапии
Ингибиторы факторов роста
Множество типов клеток, включая клетки панкреатических опухолей, на своих мембранах имеют рецепторы, которые помогает им расти – рецепторы факторов роста. Например, рецептор эпидермального фактора роста (РЭФР). Сейчас исследуют несколько лекарственных препаратов, которые в качестве мишени используют этот рецептор. Он блокирует рецептор и злокачественная клетка уже не воспринимает стимулы для роста. Один из таких препаратов, известный как ерлотиниб, уже одобрен для использования наряду с гемцитабином.
Антиангиогенные факторы
Все опухоли зависят от новообразованных кровеносных сосудов, которые «подпитывают» их рост. Ученые разработали специальные антиангиогенные препараты, которые блокируют рост этих сосудов и тем самым заставляют опухоль «голодать».
Лекарства нацеленные на опухолевое окружение
При раке поджелудочной химиотерапия не всегда выход. Отчасти это благодаря свойствам самих раковых клеток. Другая причина в плотной соединительной ткани поддерживающей и питающей опухоль – строме, которая формирует что-то вроде барьера, защищающего раковые клетки от химиопрепаратов. В настоящее время исследователи тестируют лекарства, такие как PEGPH20, которые атакуют строму и помогают ее разрушить. Это добавит эффективности в лечение как химией, так и другими медикаментами.
Препараты, нацеленные на стволовые клетки опухоли
Одна из теорий касательно рака поджелудочной гласит, что этот вид рака так трудно лечится потому что не все клетки в опухоли однотипные. Возможно среди них есть небольшая группа так называемых, стволовых клеток, которая запускает опухолевый рост и устойчива к химии. Т.е. даже если другие клетки погибли, эти стволовые клетки дадут старт новой опухоли в том же месте. Препараты, которые предположительно нацелены на такого рода клетки, такие как BBI-608 и демцизумаб, тестируются в комбинации с химией, и первые результаты довольно многообещающие.
Иммунотерапия
При иммунотерапии либо стимулируют иммунную систему пациента либо вводят уже готовые компоненты иммунной системы, которые «обучены» атаковать раковые клетки.
Препараты, направленные на контрольные точки иммунной системы
В норме иммунная система защищает от самой себя нормальные здоровые клетки с помощью «контрольных точек» – молекул иммунной системы, которые нужно активировать (или инактивировать) чтобы запустить иммунный ответ. Опухолевые клетки находят способы использовать эти контрольные точки, чтобы «обмануть» иммунитет и «спрятаться» от иммунной системы, поэтому она опухоль не трогает. Новейшие препараты, направленные на контрольные точки оказались очень полезными в лечении некоторых типов опухолей. И некоторые из них сегодня тестируются в лечении рака поджелудочной.
Моноклональные антитела
Одна из форм иммунотерапии заключается во введении пациенту человеческих моноклональных антител. Эти белки иммунной системы фокусируются на определенных молекулах, например, эмбриональном опухолевом антигене, который обнаруживается на поверхности опухолевых клеток. К антителам крепятся токсины или радиоактивные атомы, которые доставляются прямо к опухолевым клеткам. Ученые надеются, что они будут повреждать только опухолевые клетки и не затронут нормальные. Пока что использование этих антител доступно только в рамках клинических исследований.
Вакцины от рака
Несколько типов противораковых вакцин для стимуляции иммунного ответа, направленного на опухоль, также все еще тестируются в клинических испытаниях. В отличии от вакцин против инфекционных заболеваний, таких как паротит или корь, эти вакцины созданы для лечения рака поджелудочной, а не его предотвращения. Основное преимущество этих вакцин в том, что у них очень мало побочных эффектов.
Еще по теме:
Спасибо за дочитывание!
Источник
 За последние 40 лет случаи развития этой болезни у мужчин увеличились в 2 раза, а у женщин — в 3. Рассказываем, как выявить и вылечить опасный недуг.
За последние 40 лет случаи развития этой болезни у мужчин увеличились в 2 раза, а у женщин — в 3. Рассказываем, как выявить и вылечить опасный недуг.
Как развивается рак поджелудочной железы?
Опухоль вырастает из клеток, вырабатывающих панкреатический сок. Новообразование может появиться как на органе, так и на соседних тканях. Оно перекрывает жёлчные пути или провоцирует сжатие желудка и кишечника.
У кого она может появиться?
В основном болезнь диагностируют у людей старше 40 лет. Среди факторов риска выделяют наследственность, курение, лишний вес, диабет, острый панкреатит, желтуху, пародонтит и постоянный контакт с вредными химическими веществами.
Какие проявляется рак поджелудочной железы?
На ранних стадиях особых признаков практически не бывает. Они развиваются по мере роста опухоли:
- Вначале появляется боль из-за сдавливания нервных клеток или проникновения опухоли в ткани;
- Затем становятся заметны следующие симптомы: желтушность кожи, потеря цвета кала, тёмный цвет мочи, увеличение печени и жёлчного пузыря, повышение температуры, зуд, рвота, отрыжка, сухость кожи, потеря аппетита, снижение веса и общая слабость.

Как диагностировать это заболевание?
Чем раньше вы обратиться к врачу, тем лучше. Обычно назначают следующие процедуры:
- КТ (компьютерная томограмма) — она определит расположение опухоли, её близость к кровеносным сосудам и отдалённость метастазов;
- УЗИ выявит контуры опухоли и увеличение органов;
- МРТ (магнитно-резонансная терапия) органов брюшной полости назначают, чтобы определить отличия между воспалительным процессом и опухолью, а также диагностировать новообразования в жёлчных протоках и метастаз в печени;
- Лапароскопия подтвердит изменения в жёлчном пузыре, печени и брюшине;
- Позитронно-эмиссионная томография в комбинации с компьютерной томографией (ПЭТ-КТ) совмещает в себе диагностику структуры и функций тканей;
- Фиброгастродуоденоскопия диагностирует, насколько сдавлены кишечник и желудок. Также процедура позволит увидеть метастазы и взять материал для биопсии;
- Рентген может показать деформацию двенадцатиперстной кишки и желудка.
Как лечат рак поджелудочной железы?
Ещё 20 лет назад рак медики использовали только стандартные методы: химиотерапию и операцию. Однако раковые клетки поджелудочной слабо снабжены кровеносными сосудами и окружены плотной соединительной тканью — а потому более устойчивы к химии. Поэтому учёные изобрели новые способы лечения:
- Операции с помощью роботов Да Винчи и эндоскопических роботов. Во время процедуры хирург сидит перед экраном компьютера и управляет движением рук робота. Благодаря этому пациенту более точно удаляют опухоль, не затрагивая здоровые ткани.
- Кибер-нож — альтернатива операции, при которой злокачественные клетки убивают при помощи излучения.
- Таргетированная терапия — в отличие от химии, она разрушает только раковые клетки.
- Лечение с помощью радиоактивных бактерий — дополнительный метод, при котором микроорганизмы проникают в органы, обнаруживают метастазы и уничтожают их.
В послеоперационный период помимо стандартных химио- и радиотерапии, применяют новые технологии: химиоэмболизацию и радиоэмболизацию. При таких методах лечения большие дозы препаратов вводят непосредственно в сосуды, идущие к опухоли.
Узнать больше о причинах, симптомах и осложнениях рака поджелудочной железы, можно из сюжета программы «Жить здорово»
Источник
Рак поджелудочной железы называют «тихим убийцей» – за быстрое бессимптомное развитие и высокий процент летальных исходов. Встречается он нечасто, всего в 3% случаев диагностированных онкологических заболеваний. Но при этом, по данным исследователей США, рак поджелудочной железы находится на четверым месте по смертности среди онкопатологий и, как ожидается, к 2030 году переместится на ступень выше, обогнав по показателям смертности рак молочной железы.
Что такое рак поджелудочной железы?
Поджелудочная железа представляет собой орган пищеварительной системы человека, по форме напоминающий лежащую на боку грушу длиной 16-22 см. Условно делится на голову, тело и хвост. Железа расположена в забрюшинном пространстве, на уровне первых поясничных позвонков. Состоит из двух типов клеток. В первых, экзокринных, вырабатываются ферменты, участвующие в процессе переваривания пищи. Вторые, эндокринные, производят гормоны инсулин и глюкагон, влияющие на уровень сахара в крови. В 95% случаях злокачественное новообразование возникает в экзокринных клетках.
Причины и группы риска
Конкретные причины рака поджелудочной железы, как и прочих онкологических заболеваний, медицине на данный момент неизвестны. Но многолетние наблюдения позволили заключить, что чаще патологические процессы в этом органе начинаются в связи с ослаблением иммунной системы человека и наличием некоторых хронических заболеваний. К факторам, провоцирующим появление новообразования в поджелудочной железе, относятся следующие:
Возраст.Люди до 40 лет крайне редко сталкиваются с раком поджелудочной железы. Риск возрастает после 55 лет. Показатели заболеваемости достигают максимума после 70 лет: две трети онкопатологий данного вида выявляются у людей старше указанного возраста.
Пол.Мужчины заболеваютраком поджелудочной железы в полтора раза чаще, чем женщины.
Наследственность.Если кто-то из близких родственников болел раком поджелудочной железы, угроза столкнуться с аналогичным диагнозом на склоне лет резко возрастает. Дело в том, что некоторые генные мутации, передающиеся по наследству, увеличивают склонность к возникновению онкологии поджелудочной железы.
Хронические заболевания.Считается, что некоторые хронические болезни повышают риск заболеть раком поджелудочной железы. К ним относится хронический панкреатит, цирроз печени и диабет 2-го типа.
Образ жизни.Спровоцировать развитие рака поджелудочной железы могут вредные привычки. В первую очередь – курение. Как утверждают исследователи, для человека, выкуривающего по пачке сигарет в день, риск умереть от рака поджелудочной железы вдвое выше, чем для некурящего.
К другим вредным привычкам, ведущим к болезни, относятся переедание и малоподвижный образ жизни, следствием которых является избыточный вес.
Химикаты. Ряд пестицидов, красителей и химических веществ, используемых на промышленных производствах, при длительном воздействие на организм человека также ведут к негативным изменениям в железе.
Типы рака поджелудочной железы
Различают несколько типов рака поджелудочной железы.
Онкопаталогия экзокринных клеток:
Аденокарцинома – наиболее часто встречающийся тип рака поджелудочной железы, образующийся из клеток слизистой оболочки. К нему относятся свыше 80% новообразований в этом органе.
Плоскоклеточный рак. Форма рака поджелудочной железы, встречающаяся у 3-4% заболевших.
Цистаденокарцинома – перерождается из доброкачественной опухоли, цистаденомы.
Ацинарно-клеточный рак – диагностируется в 1-2% случаев, как правило у молодых людей.
Онкология экдокринных клеток:
Инсулинома – раковая опухоль, вырабатывающая большое количество инсулина, избыток которого в организме приводит к приступам гипоклемии (снижению уровня глюкозы в крови).
Гастринома – раковая опухоль, вырабатывающая гастрин (гормон, стимулирующий повышение уровня соляной кислоты в желудке).
Глюкагонома – раковая опухоль, вырабатывающая глюкагон (гормон, повышающий содержание сахара в крови).
Симптомы
Рак поджелудочной железы развивается агрессивно. Опухоль быстро разрастается, давая метастазы в лимфоузлы, печень, легкие, кости. Особая опасность этого вида рака – в отсутствии симптоматики на ранних стадиях. Более поздние проявления похожи на признаки других заболеваний.
Можно выделить следующие основные симптомы:
Диспепсия – тошнота, рвота, отсутствие аппетита, запоры, вздутие верхней части живота. Могут быть заметны уже на ранней стадии заболевания.
Боли в верхней и средней части живота или спины. Возникают на поздней стадии болезни из-за сжатия опухолью нервных окончаний поджелудочной железы и расположенных рядом органов. Носят интенсивный, мучительный характер, усиливаются после еды и по ночам. Несколько ослабевают, когда человек наклоняется вперед или ложится на бок.
Желтуха.Растущая опухоль перекрывает общий желчный и панкреатический протоки, что ведет к механической желтухе. Как следствие – кожные покровы и глаза желтеют, кал становится бесцветным, моча темной.
Интоксикация. С ростом опухоли человек начинает терять силы, чувствовать усталость, постоянное утомление, апатию. Из-за отсутствия аппетита быстро снижается вес. Нарушается сон, замедляются реакции, появляются головокружение и головные боли.
Врачи рекомендуют каждому человеку раз в год проходить УЗИ брюшной полости. При наличии в анамнезе двух и более факторов риска добавить к обследованию МРТ брюшной полости.
Стадии заболевания
1-я стадия. Раковая опухоль локализована в поджелудочной железе. Делится на две подстадии в зависимости от размера новообразования. В IA подстадии диаметр опухоли меньше 2 см. В подстадии IB опухоль больше 2 сантиметров.
2-я стадия. Новообразование распространяется на расположенные рядом органы и на лимфатические узлы. Также делится на две подстадии. В IIA рак распространился на близлежащие ткани и органы, но лимфатические узлы не затронуты. В IIB лимфатические узлы оказываются затронуты опухолью.
3-я стадия. Рак распространился на близкорасположенные крупные кровеносные сосуды, такие, как верхняя брыжеечная артерия, чревный ствол, общая печеночная артерия и воротная вена.
4-я стадия. Опухоль разрастается и захватывает отдаленные органы – легкие, печень и брюшную полость.
Диагностика
На начальных стадиях болезни рак поджелудочной железы выявляется зачастую случайно, при проведении УЗИ или МРТ-исследований брюшной полости. При подозрении на наличие онкопатологии данного органа обычно назначают комплекс исследований:
Лабораторная диагностика.Помимообщего анализа крови, мочи, кала, проверки уровня сахара в крови и печеночных проб, проводят более специальные тесты. Такие, как онкомаркер СА-242 и карбогидратный антиген CA-19-9; панкреатическая амилаза в крови и моче; уровень инсулина, гастрина или глюкагона в крови и другие. Но посредством лабораторных исследований можно только заподозрить наличие онкопатологии. Окончательный диагноз ставят в ходе инструментальных обследований брюшной полости.
Ультразвуковое исследование (УЗИ). Может быть выполнена с помощью внешних и внутренних устройств. Во втором случае врач через пищевод, желудок и тонкий кишечник подводит эндоскоп к поджелудочной железе и видит картину «изнутри». УЗИ дает представление о диффузных изменениях внутренних органов и помогает локализовать место поиска предполагаемого новообразования.
Компьютерная томография (КТ) – эффективная методика обследования поджелудочной железы, основанная на комбинации рентгеновского излучения с компьютерной визуализацией. В отличие от УЗИ, которое дает только общую картину изменений внутренних органов, КТ более информативна: компьютерный томограф «видит» 90% опухолей диаметром более 2 см, 60% новообразований меньшего размера, также позволяет выявить метастазы. В ходе исследования пациенту внутривенно вводят контрастное вещество и делают снимки в трех фазах, что позволяет получить полное представление о картине изменений.
Магнитно-резонансная томография (МРТ). Один из наиболее информативных видов исследования при раке поджелудочной железы. Позволяет выявить все разновидности онкопатологий данного органа даже на ранних стадиях развития, а также увидеть метастазы. В отличие от КТ, в установке МРТ не используются рентгеновские лучи, а значит – отсутствуют ограничения по частоте назначения данного вида исследования пациенту.
Позитронно-эмиссионная томография (ПЭТ). Вид ядерной диагностики, позволяющей получить представление об изменениях в морфологии, функциях и метаболизме органа. Пациенту перед исследованием внутривенно вводится радиофармпрепарат. Активно растущие раковые клетки захватывают и абсорбируют большее количество радионуклидов, что отчетливо видно на изображении, получаемом с помощью сканера. Часто совмещается с КТ. Метод используют для стадирования заболевания и оценки эффективности проведенного лечения.
Эндоскопическая ретроградная холангиопанкреатография. Эндоскоп вводится в организм больного либо через рот, желудок, двенадцатиперстную кишку и подводится к поджелудочной железе, в которую введен краситель (контраст), что позволяет получить информативный рентгеновский снимок.
Эндоскопическая ретроградная холангиография. Инвазивная процедура, в ходе которой делает прокол печени под контролем УЗИ, в желчные протоки вводится контрастное вещество, которое позволяет получить информативный снимок.
Лапароскопия. Лапароскоп (тонкую трубку с ультразвуковым зондом на конце) вводят в брюшную полость больного через небольшой надрез на животе, который выполняют под местной анестезией. Метод, как и холангиография, информативный, но инвазивный, травмирующий тело пациента. Выполняется в тех случаях, когда по тем или иным причинам оказываются недоступны или недостаточны неинвазивные КТ, МРТ и ПЭТ.
Биопсия – забор образца ткани поджелудочной железы для гистологического (клеточного) исследования. Осуществляется при лапароскопии, эндоскопии или полостной операции. На основе биопсии ставят окончательный диагноз о наличии и характере злокачественной опухоли.
Лечение
Лечение рака поджелудочной железы назначается в зависимости от вида опухоли и стадии заболевания. Врачи, основываясь на особенностях течения болезни и состоянии пациента, выбирают комбинацию следующих методов:
Хирургическое вмешательство. В ходе операций, в зависимости от локализации и стадии рака, проводится либо полная, либо частичная резекция поджелудочной железы. Нередко также удаляют часть близкорасположенных органов – двенадцатиперстной кишки, желудка, желчного пузыря, находящиеся рядом лимфоузлы. На последнем этапе болезни, если рак признан неоперабельным, проводят паллиативные операции для облегчения состояния человека.
Химиотерапия. Больному назначаются один или комплекс препаратов, блокирующих развитие раковых клеток. Лечение сопряжено с побочными эффектами (тошнота, выпадение волос, слабость). Эффективность метода при раке поджелудочной железы оценивается в 30-40%.
Таргетная терапия (новое направление в химиотерапии) основывается на применении препаратов, в меньшей степени затрагивающих здоровые ткани. Это наиболее щадящая для пациентов методика. Но стоимость ее намного выше обычной химиотерапии.
Лучевая терапия. Назначается, как правило, в комбинации с химиотерапией или хирургической операцией. Раковую опухоль подвергают облучению либо до хирургического вмешательства – для уменьшения размера новообразования, либо после – для предотвращения рецидива. Ионизирующее излучение высокой концентрации подается непосредственно в раковые клетки, минуя здоровые ткани. Эффект облучения состоит в нарушении процессов саморегуляции в злокачественных клетках, прекращении их кровоснабжения, что с течением времени приводит к гибели опухоли. Использование в нашем Центре радиохирургии и стереотаксической радиотерапии принципов конформной лучевой терапии позволяет рассчитать форму пучка, точно совпадающего с размерами опухоли и подать максимальные дозы излучения в центр опухоли, одновременно снизив дозу на ее границе – чтобы минимизировать воздействие на здоровые клетки. Проводится на линейных ускорителях VARIAN Clinac 2100CD и VARIAN TrueBeam STx.
Радиохирургическая операция на кибер-нож (CyberKnife). Радиохирургическое вмешательство, применяемое как дополнение к химиотерапии или хирургической операции. Является основным методом лечения, если резекция поджелудочной железы невозможна из-за сопутствующих заболеваний или если пациент отказывается от полостной операции.
Несмотря на название, операция на Кибер-ноже не подразумевает надрезов и не требует анестезии. Система доставляет пучки излучения непосредственно в очаг ракового поражения. Точность попадания позволяет, не воздействуя на здоровые ткани, воздействовать на опухоль более высокой дозой радиации, чем при обычной лучевой терапии на линейных ускорителях. Поэтому «выжигание» раковых клеток производится не за 25-40 процедур, а за 1-5 сеансов. Госпитализация не требуется: пациент может приезжать в Центр на процедуру, которая занимает в среднем 40-60 минут. Восстановительный период после завершения курса радиохирургического лечения минимальный. Пациент может практически сразу возвращаться к обычной жизни.
Источник
