Анализ крови на ферменты поджелудочной железы инвитро
Метод определения
непрямая иммунофлуоресценция.
Исследуемый материал
Сыворотка крови
Обнаружение антител, ассоциированных с болезнью Крона.
Ацинарные клетки поджелудочной железы участвуют в обеспечении ее экзокринной функции – образовании пищеварительных ферментов, секретируемых в кишечник. Антитела к ацинарным клеткам поджелудочной железы, выявляемые методом непрямой флюоресценции, клинически ассоциированы с воспалительными заболеваниями кишечника и наиболее характерны для болезни Крона.
Причины появления антител к антигенам экзокринной части поджелудочной железы при воспалительных заболеваниях кишечника в настоящее время изучены недостаточно. Связи между панкреатитом и появлением таких антител не обнаружено, у пациентов с острым или хроническим панкреатитом подобные антитела выявляются лишь изредка (их титр в таких случаях значительно ниже, чем при болезни Крона). В то же время доказано, что антигены панкреатических ацинарных клеток являются нормальным компонентом пищеварительного сока кишечника, попадая в него в процессе секреции пищеварительных ферментов поджелудочной железой. Среди них гликопротеин GP2 (белок мембраны экскреторных гранул ацинарных клеток) идентифицирован как основной антиген для антител к ацинарным клеткам поджелудочной железы, ассоциированных с болезнью Крона (см. также тест № 1531 Антитела к GP2 антигену центроацинарных клеток поджелудочной железы). Относительно недавно было обнаружено, что экспрессия этого белка присуща не только ацинарным клеткам поджелудочной железы. В исследованиях с использованием биопсийного материала были продемонстрированы транскрипция GP2 мРНК и усиленная экспрессия GP2 в участках воспаления толстого кишечника пациентов с болезнью Крона, что вызвало дополнительный интерес к изучению возможной роли GP2-специфичных антител в патогенезе этого заболевания.
Антитела к экзокринной части поджелудочной железы выявляются в среднем у 39% пациентов с болезнью Крона (при длительности болезни более двух лет – у 50% заболевших), несколько чаще у сравнительно молодых пациентов. Значительно реже антитела к центроацинарным клеткам поджелудочной железы могут обнаруживаться при других заболеваниях желудочно-кишечного тракта. Для пациентов с болезнью Крона характерна также потеря толерантности к нормальной кишечной флоре и наличие постоянного неадекватного иммунного ответа на антигены нормальной флоры кишечника (см. тесты №№
1335
,
1336
Антитела к сахаромицетам, ASCA, IgG и IgA). Определение ASCA и PAB является полезным дополнением в процессе диагностики болезни Крона. Однако результаты этих серологических тестов сами по себе не могут служить основанием для постановки диагноза и должны рассматриваться в комплексе с результатами клинических, эндоскопических, лучевых методов обследования и гистологической оценки.
Литература
- Лапин С.В., Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний. – СПб.: Изд. «Человек». 2010:272.
- Conrad K., Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Organ Specific Autoimmune Diseases: A Diagnostic Reference. Pabst Science Publishers. – Dresden. 2011;8.
- Kuna A.Т. Serological markers of inflammatory bowel disease. Biochem Medica. 2013;23:28-42.
- Инструкции к набору реагентов.
Источник
Метод определения
Энзиматический колориметрический.
Исследуемый материал
Сыворотка крови
Фермент, катализирующий гидролиз триглицеридов.
В тонком кишечнике липаза отвечает за расщепление нейтральных жиров — триглицеридов — сложных эфиров глицерола и высших карбоновых кислот. Уровни липазы в сыворотке не имеют достоверных различий у мужчин и женщин. При воспалении поджелудочной железы этот фермент попадает в кровяное русло. После острого панкреатита активность липазы в сыворотке возрастает через 4 – 8 часов, достигая пика через 24 часа, и снижается через 8 – 14 дней.
Определение липазы при панкреатитах имеет более высокую клиническую чувствительность и специфичность, чем исследование амилазы. При эпидемическом паротите уровень липазы остаётся нормальным, если в процесс не вовлечена поджелудочная железа. Одновременное определение этих двух ферментов позволяет диагностировать поражение поджелудочной железы с точностью до 98% случаев.
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.
Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
Острый панкреатит.
Перфоративная язва желудка.
Хронический панкреатит.
Острый холецистит.
Тонкокишечня непроходимость.
Острая и хроническая почечная недостаточность.
Алкоголизм.
Диабетический кетоацидоз.
Цирроз печени.
Трансплантация органов.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в Независимой лаборатории ИНВИТРО: Ед/л.
Референсные значения: 8 – 78 Ед/л.
Повышение уровня липазы:
острый панкреатит (повышенная активность фермента сохраняется в течение 3 – 7 дней после развития воспаления);
новообразования поджелудочной железы;
хронические болезни желчного пузыря;
желчная колика, внутрипечёночный холестаз;
перфорация полого внутреннего органа;
странгуляция или инфаркт кишечника;
киста или псевдокиста поджелудочной железы;
перитонит;
заболевания, сопровождающиеся нарушением обмена веществ, в особенности липидов: ожирение, сахарный диабет, подагра;
приём некоторых лекарственных средств: гепарина, наркотических анальгетиков, барбитуратов и других средств, вызывающих спазм сфинктера Одди, индометацина;
эпидемический паротит при одновременном поражении поджелудочной железы.
Понижение уровня липазы:
онкологические заболевания (кроме карциномы поджелудочной железы);
избыток триглицеридов (при неправильном питании или наследственных гиперлипидемиях).
Источник
Метод определения
Непрямая иммунофлюоресценция
Исследуемый материал
Сыворотка крови
Маркёр риска аутоиммунной деструкции клеток поджелудочной железы, вырабатывающих инсулин.
Антитела к островковым клеткам (бета-клеткам) поджелудочной железы, вырабатывающим инсулин, находят у 70% пациентов с инсулинзависимым диабетом при появлении клинических симптомов заболевания (по сравнению с 0,1 – 0,5% в контрольной группе пациентов без диабета).
Инсулинзависимый диабет (диабет I типа) в большинстве случаев связан с аутоиммунным поражением бета-клеток поджелудочной железы, которое вызывает нарушение синтеза инсулина и последующее изменение метаболизма углеводов. Антитела к бета-клеткам и/или другие аутоиммунные маркёры (см. также тесты: антитела к инсулину №200, антитела к глутаматдекарбоксилазе – тест №202) можно обнаружить за месяцы и годы до начала клинических проявлений инсулинзависимого диабета. Они могут присутствовать также у близких родственников пациентов с диабетом I типа, что является индикатором высокого риска развития у них данного заболевания. Показано также, что появление аутоантител к островковым клеткам у пациентов с инсулиннезависимым диабетом типа 2 может предсказать развитие у них инсулинзависимого диабета 1 типа.
Литература
- Никитина И. Л. Детская эндокринология – М. Феникс, 2006 г. – 222 стр.
- Ульямз Г., Пикап Д. Руководство по диабету. – М. Медпресс – 2005 – 348 стр.
- D.B.Sacks, D.E.Bruns, D.E.Goldstein et al. – Guidelines and recomendations for laboratory analysis in the diagnosis and management of diabetes mellitus. Clin.Chem. 2002,48(3), 436 – 472.
- Материалы фирмы – производителя наборов реагентов.
Предпочтительно выдержать 4 часа после последнего приема пищи, обязательных требований нет.
Для оценки риска развития аутоиммунной патологии бета-клеток поджелудочной железы.
- Расширенное обследование лиц с возможной предрасположенностью к диабету 1 типа.
- В сложных случаях при решении вопроса о назначении инсулинотерапии при диабете 1 типа (особенно у юных пациентов).
- Скрининговое обследование потенциальных доноров фрагмента поджелудочной железы – членов семьи пациента с терминальной стадией диабета IА.
Интерпретация результатов
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в Независимой лаборатории ИНВИТРО: титр.
Референсные значения: < 1:4
Положительный результат:
- сахарный диабет 1 типа (инсулинзависимый);
- предрасположенность к развитию инсулинзависимого диабета;
- здоровые люди (0,1 – 0,5%).
Артикул:
201
Срок исполнения:
до 11 рабочих дней ?
Указанный срок не включает день взятия биоматериала
Цена:
1 290 руб
Взятие крови из вены:
- + 220 руб
В этом разделе вы можете узнать, сколько стоит выполнение данного исследования в вашем городе, ознакомиться с описанием теста и таблицей интерпретации результатов. Выбирая, где сдать анализ «АТ к бета-клеткам поджелудочной железы, IgG (Anti-Islet Cell antibodies)» в Москве и других городах России, не забывайте, что цена анализа, стоимость процедуры взятия биоматериала, методы и сроки выполнения исследований в региональных медицинских офисах могут отличаться.
Источник
Метод определения
непрямая иммунофлуоресценция.
Исследуемый материал
Сыворотка крови
Обнаружение антител, ассоциированных с болезнью Крона.
Ацинарные клетки поджелудочной железы участвуют в обеспечении ее экзокринной функции – образовании пищеварительных ферментов, секретируемых в кишечник. Антитела к ацинарным клеткам поджелудочной железы, выявляемые методом непрямой флюоресценции, клинически ассоциированы с воспалительными заболеваниями кишечника и наиболее характерны для болезни Крона.
Причины появления антител к антигенам экзокринной части поджелудочной железы при воспалительных заболеваниях кишечника в настоящее время изучены недостаточно. Связи между панкреатитом и появлением таких антител не обнаружено, у пациентов с острым или хроническим панкреатитом подобные антитела выявляются лишь изредка (их титр в таких случаях значительно ниже, чем при болезни Крона). В то же время доказано, что антигены панкреатических ацинарных клеток являются нормальным компонентом пищеварительного сока кишечника, попадая в него в процессе секреции пищеварительных ферментов поджелудочной железой. Среди них гликопротеин GP2 (белок мембраны экскреторных гранул ацинарных клеток) идентифицирован как основной антиген для антител к ацинарным клеткам поджелудочной железы, ассоциированных с болезнью Крона (см. также тест № 1531 Антитела к GP2 антигену центроацинарных клеток поджелудочной железы). Относительно недавно было обнаружено, что экспрессия этого белка присуща не только ацинарным клеткам поджелудочной железы. В исследованиях с использованием биопсийного материала были продемонстрированы транскрипция GP2 мРНК и усиленная экспрессия GP2 в участках воспаления толстого кишечника пациентов с болезнью Крона, что вызвало дополнительный интерес к изучению возможной роли GP2-специфичных антител в патогенезе этого заболевания.
Антитела к экзокринной части поджелудочной железы выявляются в среднем у 39% пациентов с болезнью Крона (при длительности болезни более двух лет – у 50% заболевших), несколько чаще у сравнительно молодых пациентов. Значительно реже антитела к центроацинарным клеткам поджелудочной железы могут обнаруживаться при других заболеваниях желудочно-кишечного тракта. Для пациентов с болезнью Крона характерна также потеря толерантности к нормальной кишечной флоре и наличие постоянного неадекватного иммунного ответа на антигены нормальной флоры кишечника (см. тесты №№
1335
,
1336
Антитела к сахаромицетам, ASCA, IgG и IgA). Определение ASCA и PAB является полезным дополнением в процессе диагностики болезни Крона. Однако результаты этих серологических тестов сами по себе не могут служить основанием для постановки диагноза и должны рассматриваться в комплексе с результатами клинических, эндоскопических, лучевых методов обследования и гистологической оценки.
Литература
- Лапин С.В., Тотолян А.А. Иммунологическая лабораторная диагностика аутоиммунных заболеваний. – СПб.: Изд. «Человек». 2010:272.
- Conrad K., Schlosler W., Hiepe F., Fitzler M.J. Autoantibodies in Organ Specific Autoimmune Diseases: A Diagnostic Reference. Pabst Science Publishers. – Dresden. 2011;8.
- Kuna A.Т. Serological markers of inflammatory bowel disease. Biochem Medica. 2013;23:28-42.
- Инструкции к набору реагентов.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панкреатит: причины появления, симптомы, диагностика и способы лечения.
Определение
Панкреатит – это воспалительное заболевание поджелудочной железы с возможным вовлечением окружающих тканей. Проявляется болями в верхней половине живота, вызванными нарушением ее функции – выработки пищеварительных ферментов и гормонов.
Поджелудочная железа выполняет две важные функции:
- экзокринную (внешнесекреторную), заключающуюся в выработке и выделении в двенадцатиперстную кишку ферментов (трипсина, протеазы, амилазы и липазы), которые расщепляют белки, углеводы и жиры;
- эндокринную, состоящую в синтезе инсулина и глюкагона – важнейших гормонов, регулирующи уровень сахара (глюкозы) в крови.
Ферментная недостаточность становится причиной частого расстройства пищеварения, а при длительном течении заболевания появляются признаки недостаточности питания.
В результате нарушения выработки гормонов развиваются изменения углеводного обмена, вплоть до сахарного диабета.
Причины появления панкреатита
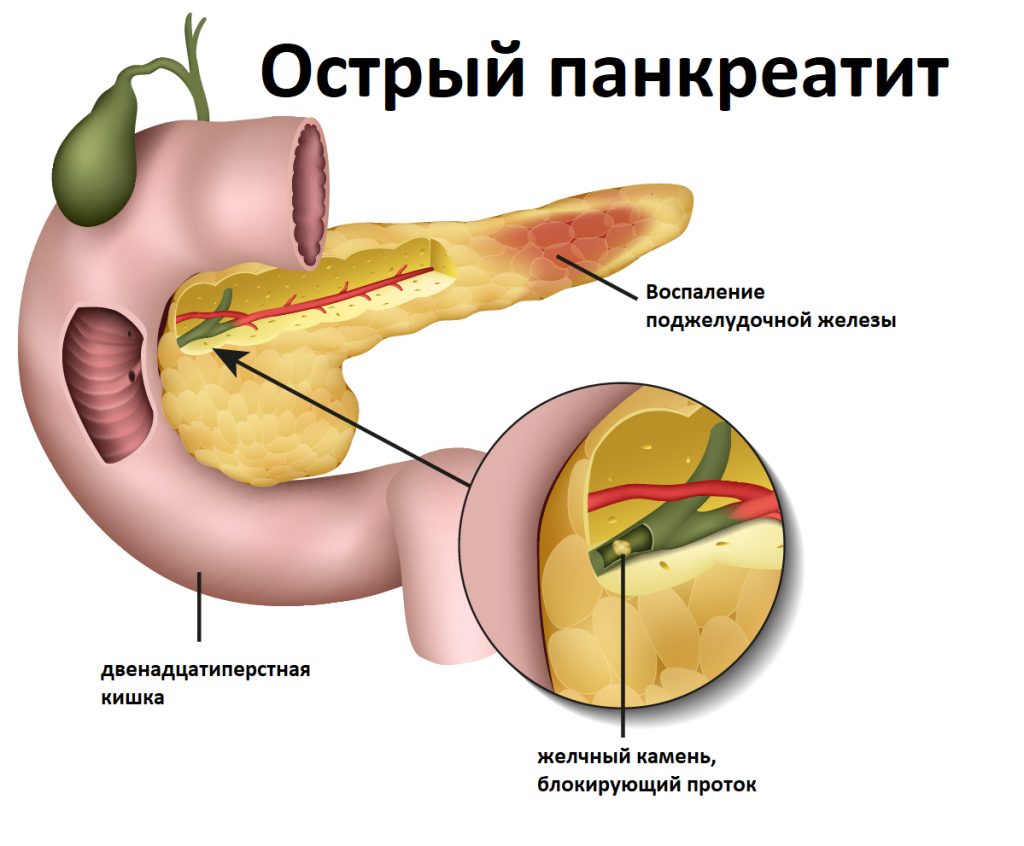
Самые частые причины панкреатита – злоупотребление алкоголем, курение, желчнокаменная болезнь.
Употребление алкоголя приводит к повышению вязкости сока поджелудочной железы (панкреатического секрета), закупорке ее протоков и блокированию оттока панкреатического секрета. Из-за нарастающего давления скопившиеся в протоках активные ферменты начинают пропитывать и переваривать ткань железы, вызывая воспаление. А продукты распада этилового спирта оказывают непосредственное повреждающее действие на клетки поджелудочной железы.
Курение провоцирует спазм (сужение) и ишемию (недостаток кровоснабжения) сосудов, в результате повреждение поджелудочной железы усиливается.
Для понимания связи панкреатита и желчнокаменной болезни, нужно знать, что и поджелудочная железа, и желчный пузырь имеют протоки, которые сливаются между собой и впадают в двенадцатиперстную кишку. При желчной колике, когда камень выходит из желчного пузыря, он может закупорить место слияния протоков. Желчь и сок поджелудочной железы под высоким давлением возвращаются в поджелудочную железу и начинают ее «переваривать», вызывая воспаление и некроз (отмирание) ткани поджелудочной железы.
Систематическое переедание и избыток в рационе животных жиров активизируют выработку ферментов, усугубляя их повреждающее действие на железу и усиливая воспалительный процесс.
Классификация заболевания
Существует несколько классификаций панкреатита.
- В зависимости от характера течения выделяют:
а) острый панкреатит;
б) хронический панкреатит. - В зависимости от причины выделяют:
а) токсический панкреатит – связанный со злоупотреблением алкоголем и курением, реже – с действием лекарственных препаратов и токсинов (продуктов жизнедеятельности бактерий);
б) обструктивный (билиарный) панкреатит – связанный с сужением желчных протоков и протоков поджелудочной железы из-за камней в желчном пузыре, травм, опухолей, кист поджелудочной железы;
в) другие, более редкие причины. - По тяжести течения выделяют:
а) легкую форму;
б) среднетяжелую форму;
в) тяжелую форму.
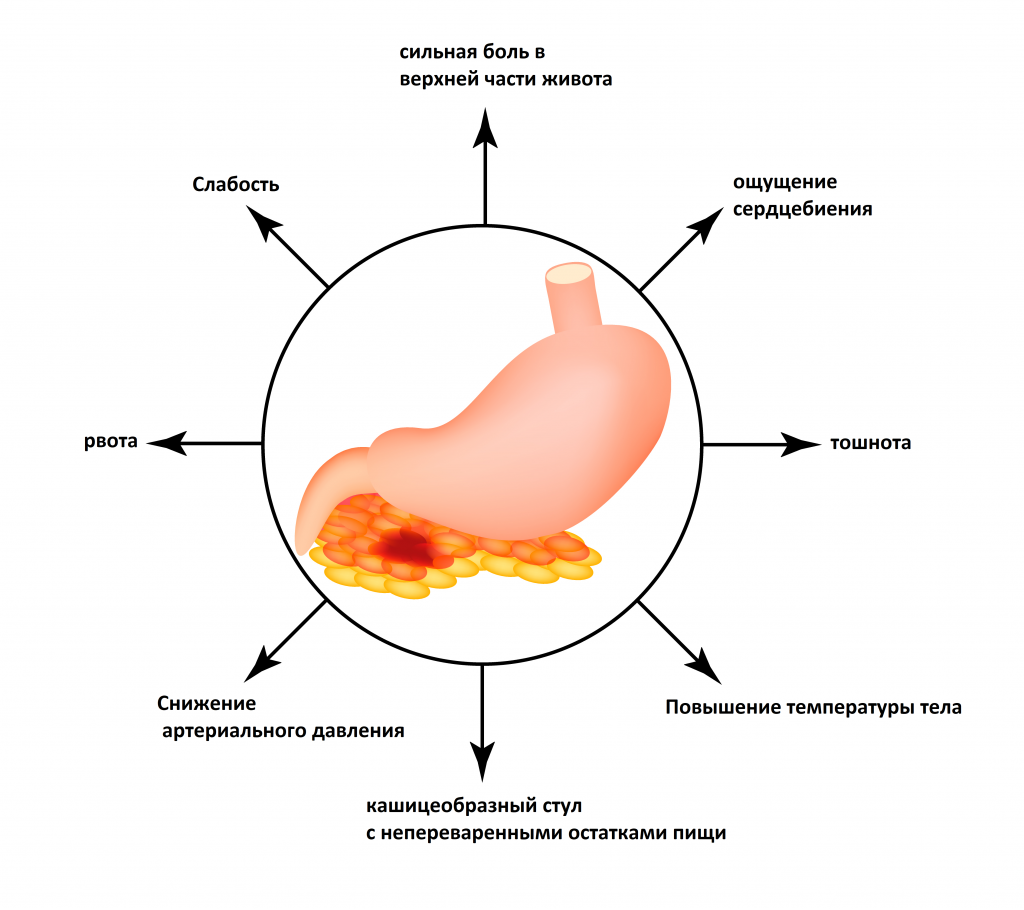
Симптомы панкреатита
- Длительная интенсивная боль в верхней половине живота (околопупочной области и подреберьях).
Такая боль может иметь опоясывающий характер или отдавать в спину; усиливаться после еды, реже – натощак, при резких движениях, кашле, глубоком дыхании, уменьшаться в положении сидя или при наклоне вперед.
- Тошнота, повторяющаяся рвота, часто не приносящая облегчения.
- Гиперсаливация (повышенное слюноотделение), отрыжка воздухом или съеденной пищей.
- Отсутствие аппетита, отвращение к жирной пище.
- Диарея (понос) – для панкреатита характерно выделение большого количества зловонного кашицеобразного кала с жирным блеском и кусочками непереваренной пищи.
- Метеоризм (вздутие живота).
- Повышение температуры тела.
- Желтуха (пожелтение кожных покровов, склер и слизистых оболочек).
- Снижение массы тела из-за отсутствия аппетита или чрезмерных ограничений в питании.
- Общая слабость, быстрая утомляемость.
 Диагностика панкреатита
Диагностика панкреатита
Для установления диагноза «Острый панкреатит» или «Хронический панкреатит» помимо врачебного осмотра проводится лабораторная и инструментальная диагностика.К лабораторной диагностике относятся анализы крови, мочи и кала.
Для выявления признаков воспаления назначают общий (клинический) анализ крови.
Биохимический анализ крови
:
а) для оценки функции поджелудочной железы, печени, желчевыводящих путей и выраженности воспаления – альфа-амилаза, липаза, АСТ, АЛТ, общий билирубин, прямой билирубин, ГГТ, щелочная фосфатаза, СРБ;
Липаза (Триацилглицеролацилгидролаза, Lipase)
Фермент, катализирующий гидролиз триглицеридов.
В тонком кишечнике липаза отвечает за расщепление нейтральных жиров — триглицеридов — сложных эфиров глицерола и высших карбоновых кислот. Уровни липазы в сыворотке не имеют достоверных различий у мужчин и женщин. При воспалении поджелудо…
465 руб
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезен…
300 руб
Билирубин прямой (Билирубин конъюгированный, связанный; Bilirubin direct)
Фракция общего билирубина крови, образующаяся в результате процессов конъюгирования свободного билирубина в печени.
Это соединение свободного билирубина с глюкуроновой кислотой — глюкуронид билирубина. Хорошо растворимо в воде; проникает в ткани, малотоксичен; даёт прямую реакцию с диазореак…
305 руб
Фосфатаза щёлочная (ЩФ, Alkaline phosphatase, ALP)
Фермент, участвующий в реакциях обмена фосфорной кислоты, с оптимумом рН 8,6 – 10,1.
Катализирует гидролиз сложных эфиров фосфорной кислоты и органических соединений. Самая высокая концентрация ЩФ обнаруживается в костной ткани (остеобластах), гепатоцитах, клетках почечных канальцев, слизист…
305 руб
С-реактивный белок (СРБ, CRP)
Белок острой фазы, самый чувствительный и самый быстрый индикатор повреждения тканей при воспалении, некрозе, травме.
С-реактивный белок получил свое название из-за способности вступать в реакцию преципитации с С-полисахаридом пневмококков (один из механизмов ранней защиты организма от инфек…
555 руб
б) для оценки состояния углеводного обмена – глюкоза, гликозилированный гемоглобин, нагрузочная проба с глюкозой;
Глюкоза (в крови) (Glucose)
Основной экзо- и эндогенный субстрат энергетического обмена.
Больше половины энергии, расходуемой здоровым организмом, образуется за счёт окисления глюкозы. Глюкоза и её производные присутствуют в большинстве органов и тканей. Главные источники глюкозы — сахароза, крахмал, пос…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
695 руб
в) для определения нутритивного статуса (состояния питания) пациента – общий белок, альбумин, витамин В12, фолиевая кислота, трансферрин, магний, цинк.
Общий белок (в крови) (Protein total)
Важнейший показатель белкового обмена.
Белки плазмы крови выполняют множество функций в организме, и уровень белка является одним из важнейших лабораторных показателей. Из 9 – 10% сухого остатка плазмы белки составляют 6,5 – 8,5%. Концентрация общего белка в сыворотке зависит, в о…
310 руб
Альбумин (в крови) (Albumin)
Основной белок плазмы крови.
Синтез альбумина происходит в печени. Относительная молекулярная масса альбумина – 65 000 Да. Период полураспада составляет 18 – 20 дней. Альбумин поддерживает коллоидно-осмотическое (онкотическое) давление плазмы, и, соответственно, объём циркулирующей крови. …
355 руб
Витамин B12 (цианокобаламин, кобаламин, Cobalamin)
Витамин, необходимый для нормального кроветворения (образования и созревания эритроцитов).
Витамин В12 содержит кобальт и цианогруппу, образующие координационный комплекс. В организме человека не синтезируется.
Источниками витамина является кишечная микрофлора, а также продукт…
930 руб
Фолиевая кислота (Folic Acid)
Витамин, необходимый для нормального гемопоэза (кроветворения).
Состоит из птерина, парааминобензойной кислоты (ПАБК) и нескольких остатков глютаминовой кислоты; принимает участие в переносе одноуглеродных групп. Источник – микрофлора кишечника. Частично поступает с пищей (шпинат, сала…
1 015 руб
Трансферрин (Сидерофилин, Transferrin)
Плазменный белок, гликопротеин — основной переносчик железа.
Синтез трансферрина осуществляется в печени и зависит от функционального состояния печени, от потребности в железе и резервов железа в организме. При снижении концентрации железа синтез трансферррина возрастает. Железо, п…
660 руб
Магний (Мg, Magnesium)
Один из основных биологически активных элементов, необходимых для нормального функционирования нервной и мышечной систем.
Магний, как и калий, содержится преимущественно внутри клеток – в эритроцитах, мышцах, печени и других тканях. 1/3 – 1/2 всего магния организма содержится в костной тка…
350 руб
Цинк, сыворотка (Zinc, serum; Zn)
Жизненно необходимый (эссенциальный) микроэлемент.
Данное исследование входит в состав следующих Профилей:
МЭ 1 Основные эссенциальные (жизненно необходимые) микроэлементы в сыворотке
МЭ 3 Микроэлементы в сыворотке и цельной крови: скрининг (исследование цинка проводится по сыв…
310 руб
Эластаза 1 (панкреатическая эластаза) кала.
Эластаза 1, панкреатическая эластаза 1 (Elastase 1, E1, Э1)
«Золотой стандарт» в диагностике и оценке экзокринной функции поджелудочной железы. Показатель, отражающий состояние экзокринной функции поджелудочной железы. Эластаза – протеолитический фермент, с м.в. 28 000 Да, который, в отличие от других протеолитических ферментов, способен расщеп…
2 390 руб
Для оценки качества переваривания пищи – копрограмма (клинический анализ кала).
Копрограмма (Koprogramma, Stool)
Совокупное описание физического, химического и микроскопического исследования кала.
Кал – конечный продукт, образующийся в результате сложных биохимических процессов расщепления пищи, всасывания продуктов переваривания в желудочно-кишечном тракте и выделения из кишечника продуктов обмена. Оц…
620 руб
:
Ультразвуковое исследование (УЗИ) органов брюшной полости.
Мультиспиральную компьютерную томографию (МСКТ) или магнитно-резонансную томографию (МРТ) органов брюшной полости, иногда – с контрастированием, что позволяет более детально, чем УЗИ, оценить размеры и структуру поджелудочной железы, состояние ее протоков, наличие осложнений, исключить патологию других органов брюшной полости.
Эндоскопическое ультразвуковое исследование (ЭУЗИ) органов брюшной полости – высокоинформативный метод даже при минимальных изменениях поджелудочной железы, используемый для определения показаний к хирургическому лечению.
Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), включающую комбинацию рентгенологического и эндоскопического инструментов для оценки состояния протока поджелудочной железы и его ветвей. Исследование позволяет получить секрет поджелудочной железы, а также провести ряд лечебных манипуляций – расширить протоки, извлечь камень и т.д.
Эндоскопическая эластография поджелудочной железы дает возможность определить жесткость и ригидность ткани, оценить степень фиброза (необратимых изменений) и экзокринную функцию поджелудочной железы.
Эзофагогастродуоденоскопию (ЭГДС) проводят для оценки состояния слизистой оболочки пищевода, желудка и двенадцатиперстной кишки.
К каким врачам обращаться
Диагностикой и лечением острого и хронического панкреатита занимаются
врачи-терапевты
или врачи общей практики,
хирурги
и
гастроэнтерологи
.
Важно понимать, что причиной болей в животе могут быть не только заболевания желудочно-кишечного тракта, но и кардиологические, урологические, гинекологические заболевания, а также поражения опорно-двигательного аппарата.
Любые боли в животе обязательно требуют врачебного осмотра для определения тактики лечения.
Лечение панкреатита
Обязательным условием лечения острого и хронического панкреатита является отказ от употребления алкоголя и курения.
В период обострения заболевания рекомендуется голодание. Во время стихания обострения и в период ремиссии пациентам показано полноценное питание 5-6 раз в день небольшими порциями.
Предпочтение следует отдавать продуктам с высоким содержанием белков и сложных углеводов, пищевых волокон, витаминов. Решение об ограничении жиров принимается индивидуально.
Лекарственная терапия включает несколько групп препаратов
.
Обезболивающие препараты можно принимать только после осмотра врачом – при возникновении болей (по потребности) или курсом.
При недостаточной выработке поджелудочной железой ферментов врач назначает заместительную терапию ферментными препаратами.
Препараты, снижающие секрецию соляной кислоты в желудке и приводящие к уменьшению выработки сока поджелудочной железы, показаны для купирования обострения панкреатита.
Кроме того, врач может рекомендовать прием витаминов, антидепрессантов (для уменьшения проявлений депрессии и выраженности болевого синдрома). При развитии сахарного диабета проводится коррекция нарушений углеводного обмена.
В ряде случаев может потребоваться хирургическое лечение.
Осложнения
Наиболее частыми осложнениями панкреатита принято считать холестаз (нарушение оттока желчи), инфекционные заболевания (флегмону и абсцесс поджелудочной железы, септические состояния), разрыв псевдокисты (полости, заполненной жидкостью) и протока поджелудочной железы, внутрибрюшное кровотечение, эрозии (поверхностные дефекты слизистой) и язвы в пищеводе, желудке и двенадцатиперстной кишке, аденокарциному поджелудочной железы, сахарный диабет, нарушения углеводного обмена, нарушение всасывания питательных веществ.
Возможны разнообразные сердечно-сосудистые, легочные, гематологические и метаболические осложнения.
Профилактика панкреатита
В качестве профилактики обострения панкреатита рекомендуется принимать пищу не реже 4–5 раз в день равными порциями и не переедать. Питание должно быть разнообразным, включать достаточное количество пищевых волокон, которые содержатся в зерновых, овощах и фруктах. Животные жиры (жирные сорта мяса, наваристые супы, молочные продукты высокой жирности) следует ограничивать.
Важной составляющей профилактики панкреатита является ограничение употребления алкоголя и отказ от курения.
Источники:
- В.Т. Ивашкин, И.В. Маев, А.В. Охлобыстин и соавт. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению хронического панкреатита. Российский журнал гастроэнтерологии, гепатологии, колопроктологии № 4, 2014, с. 70-97.
- Клинические рекомендации. Хронический панкреатит у взрослых. Российская гастроэнтерологическая ассоциация, 2016.
- Т.Е. Полунина. Хронический панкреатит: внешнесекреторная недостаточность и ее коррекция. Лечащий врач № 6, журнал, 2018, с. 71-77.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Гепатит В
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Изменения мочи
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Кожный зуд
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единств
